Электрокардиостимуляция при нарушениях ритма сердца
Содержание:
- Еще при каких заболевания сердца ставят кардиостимулятор
- Что такое кардиостимулятор и как он работает?
- Виды стимуляции и их особенности
- Классификация искусственных водителей ритма
- Техника проведения операции по установке кардиостимулятора
- Оборонные технологии на страже сердца: история появления и эволюция ЭКС
- Последствия и осложнения операции
- Плановая программация ведется по предварительной записи (тел 97-84-20 или 97-84-29):
Еще при каких заболевания сердца ставят кардиостимулятор
Кроме описанных выше болезней сердца кардиостимулятор ставят для лечения опасных аритмий: желудочковой тахикардии и фибрилляции желудочков для профилактики внезапной сердечной смерти. При наличии фибрилляций предсердий показания к установке кардиостимулятора носят экстренный характер (пациент в этом случае уже теряет сознание или имеется тахи-брадиформа). И врач не может назначить препараты для учащения ритма (риски приступов фибрилляции) и не может назначит антиаритмический препараты (усиливается бради-компонент).
Риск внезапной смерти при брадикардии с приступами МАС признается невысоким (по статистике – порядка 3% случаев). У пациентов с диагнозом хронической брадикардии риск обмороков и внезапной смерти также относительно невысок. С такими диагнозами установка кардиостимулятора носит во много профилактический характер. Такие больные ввиду адаптации к своему ЧСС редко жалуются на головокружение или обмороки, однако имеют целый пласт сопутствующих заболеваний, от которых установка ИВР уже не избавит.
Своевременная имплантация электрокардиостимулятора позволяет избежать развития брадизависимой сердечной недостаточности, фибрилляции предсердий, артериальной гипертензии. По мнению специалистов, в настоящее время до 70% операций проводится именно в профилактических целях.
При поперечной блокаде имплантация ЭКС обязательна независимо от причины, симптоматики, характера блокады (транзиторная или постоянная), ЧСС. Здесь риски летального исхода для пациента крайне высоки – установки ИВР позволяет повысить выживаемость больных до значений близких у здоровых людей. А операция носит характер экстренной.
В двух случаях:
- полная блокада, появившаяся во время острого инфаркта миокарда;
- полная блокада, появившаяся в результате кардиохирургических операций
возможно выжидание в срок до 2-х недель (возможно разрешение проблемы без установки ЭКС). При врожденной полной блокаде показания для имплантации кардиостимулятора есть уже у детей подростков. Врождённая блокада развивается внутриутробно (причиной является мутации 13 и 18 хромосом). В этом случае у детей не бывает приступов МАС, т.к. они полностью адаптированы к своей брадикардии.
К сожалению, брадикардия с возрастом только усиливается, к 30 годам (средний срок жизни пациента с подобным заболеванием) ЧСС может сократиться до 30 ударов в минуту. Установка стимулятора – обязательна, носит плановый характер. Экстренная имплантация осуществляется в случае обмороков. Если ЧСС критична, то операция проводится даже в возрасте нескольких дней или месяцев.
Лечение блокады у ребенка зависит от того, врожденная она или нет. Если она врожденная, то регистрируется еще в роддоме, а диагноз известен еще во время беременности. Если приобретенная, то считается, что получена в результате миокарда. Во втором случае подросткового возраста не ждется – ЭКС имплантируется вне зависимости от возраста.
Что такое кардиостимулятор и как он работает?
Электрокардиостимулятор (ЭКС) – медицинский аппарат, разработанный для поощрения или навязывания нормального ритма пациентам, у которых сердцебиение недостаточно частое или существует блокада передачи сигнала между разными участками органа. Представляет собой малогабаритный аппарат размером 3 на 5 сантиметров, весом 30-45 граммов, срок службы без замены батарей варьируется от 5 до 15 лет. Принцип работы устройства основан на нанесении участку сердца внешних электрических стимулов, которые вырабатывает ЭКС, для обеспечения нормального сокращения миокарда. Усовершенствованные (частотно-адаптивные) ЭКС дополнительно имеют сенсорные датчики, способные откликаться на изменение частоты дыхания, активности нервной системы и температуры тела. Также существуют кардиостимуляторы, укомплектованные дефибриллятором. Современные модели имеют функцию неинвазивной замены параметров работы при помощи специальных устройств.
Чип, вмонтированный в аппарат, анализирует генерируемые сердцем сигналы, передавая их непосредственно к миокарду и обеспечивая им синхронизацию. Проводники, вживленные под эндокард, – передатчики информации от внешней части прибора в сердце и данных о работе самого миокарда обратно. Окончание каждого электрода оборудовано металлическим наконечником, который собирает показатели сердечной активности и генерирует импульсы исключительно в случае необходимости. При развитии критического снижения сердечного ритма или асистолии ЭКС начинает работать в постоянном режиме, вырабатывая стимулы с частотой, заданной при его имплантации. Если произошло внезапное возобновление автоматизма сердца, аппарат переходит в состояние ожидания.
В экстренных случаях применяют временную электрокардиостимуляцию. При наружной (трансторакальной) ЭКС электроды накладывают на грудную клетку. Поскольку процедура очень болезненна, то требует глубокой седации и обезболивания. Чреспищеводная манипуляция подразумевает установку временного аппарата в пищеводе, в связи с чем имеет ограниченное применение.
Виды стимуляции и их особенности
Стимуляция сокращений сердца с помощью электрических импульсов может быть назначена для временного восстановления ритма, определения резервных возможностей миокарда или для постоянного воздействия.
Рекомендуем прочитать об операции по установке кардиостимулятора. Вы узнаете о типах кардиостимуляторов, показаниях к установке, методике имплантации, осложнениях, замене батареи. А здесь подробнее о правилах жизни после установки кардиостимулятора.
Чреспищеводная кардиостимуляция
В пищевод пациента вводится зонд с электродом до уровня левого предсердия. Через него подается электрический импульс. Ритм устанавливается в зависимости от цели: диагностика или лечение.
Для выявления ишемической болезни (как альтернатива физической нагрузке) сердце получает более частые импульсы, чем собственные – от 100 до 160 сокращений за 60 секунд. Таким образом создаются условия, при которых миокард испытывает высокую потребность в снабжении кровью. Оценивается наличие ишемии миокарда и ее степень.
Исследование проводится также при подозрении на нарушенную проводимость сердца:
- замедление сердцебиения;
- брадиаритмия;
- приступообразные нарушения ритма;
- наджелудочковые тахикардии.
При этих состояниях стимуляция сердца через пищевод применяется и с лечебной целью для временного восстановления нормального ритма. Несмотря на то, что воздействие на миокард кратковременное, оно может приводить к осложнениям в виде тяжелых приступов аритмии, стенокардии, поэтому показания к такой диагностической процедуре ограничены.
Временная трансвенозная стимуляция
Замедление сердечного ритма может привести к тяжелым нарушениям снабжения органов кровью. Для коррекции этой патологии часто используется эндокардиальная (трансвенозная) стимуляция. В правый отдел сердца (желудочек или предсердие) заводится электрод через крупную вену.
Система трансвенозного электрода для временной стимуляции сердца
Показания к трансвенозному воздействию стимулятора ритма:
- Перед установкой кардиостимулятора (как подготовительный этап).
- Невозможно установить ИВР.
- Приступы потери сознания из-за аритмии.
- При инфаркте миокарда.
- Передозировке антиаритмических препаратов.
- После операций на сердце.
- Блокады проводимости миокарда.
- Приступы тахикардии на фоне редкого сердцебиения.
Осложнениями стимуляции через вены может быть смещение электрода за стенки сосуда, образование тромбов, закупорка сосудов, инфицирование.
О том, как проводят трансвенозную временную кардиостимуляцию, смотрите в этом видео:
Постоянная ЭКС пейсмекером
Пейсмекером называется искусственный водитель ритма, который при нарушении образования собственных сократительных импульсов может образовать электрические. Современные устройства обладают функцией поддержания нормального сердечного ритма не только в покое, но и могут реагировать на изменение физической активности, температуры тела, эмоционального состояния.
Установка кардиостимулятора осуществляется путем подшивания генератора импульсов под кожу грудной клетки, а электрод через вену проводится в один из правых отделов сердца (желудочек или предсердие). Может одновременно производиться подача сигналов на оба отдела при сложных нарушениях ритма. Частота сокращений настраивается индивидуально, под каждого пациента.
Показания для имплантации пейсмекера:
- постоянная брадикардия;
- повышенный риск остановки сокращений сердца;
- приступообразные тахикардии;
- блокада проводимости между отделами сердца в тяжелой форме.
Осложнением такой операции может быть кровотечение, инфекционное воспаление, тромбирование сосудов. Они встречаются довольно редко. Чаще всего возникает тахикардия, иногда с проявлениями сердечной недостаточности. Для диагностики используется мониторинг деятельности сердца с помощью электрокардиографии.
О том, как устанавливают кардиостимулятор под местной анестезией, смотрите в этом видео:
Классификация искусственных водителей ритма
В зависимости от зоны воздействия различают несколько разновидностей кардиостимуляторов:
- Однокамерный ЭКС. Размещается и стимулирует сокращения только в одной из камер сердца (предсердие или желудочек). Использование этого прибора очень ограничено, поскольку он не удовлетворяет физиологическую работу мышцы. Применяют его при наличии постоянной формы мерцательной аритмии, устанавливают в правом желудочке. Недостатки: предсердия и далее работают в своем ритме и при совпадении их сокращений с желудочковыми возникает обратный ток крови, приносящий ее в сердце.
- Двухкамерный ЭКС. Электроды размещают в двух камерах сердца: генерация импульса поочередно вызывает сокращения предсердий и желудочков, обеспечивая физиологическую работу миокарда. При использовании такого водителя ритма индивидуально подбирают режим частоты, что улучшает адаптацию пациента к физическим нагрузкам.
- Трехкамерный ЭКС – одна из самых новых и дорогостоящих разработок. Проводники импульса размещают в правом предсердии и желудочках. Используется для ликвидации десинхронизации камер при тяжелой брадикардии, сердечной недостаточности третьей-четвертой степеней, ригидном синусовом ритме.
Международная кодировка устройств
Первая буква кода обозначает стимулируемую сердечную камеру, вторая – полость, электрическую активность которой считывает кардиостимулятор. «Т» в третьем положении означает, что аппарат работает в триггерном режиме (искусственные сигналы синхронизированы с разрядами, которые генерирует сердце). Обозначение «D» (dual – TI) указывает на то, что ЭКС с двумя электродами в правых отделах сердца работает одновременно в двух режимах. Символ «О» характеризует «асинхронный» ритм функционирования кардиостимулятора (частота импульсов установлена автоматически при имплантации).
Кардиовертер-дефибриллятор
Имплантированный кардиовертер-дефибриллятор (ИКД) – мини-копия прибора, используемого во время реанимации при остановке сердечной деятельности. Поскольку устройство имеет прямой доступ к миокарду, для эффективного сокращения требуется значительно меньшая сила разряда.
ИКД предназначен для профилактики внезапной остановки сердечной деятельности у пациентов с пароксизмальными аритмиями (фибрилляцией и желудочковой тахикардией).
Система ИКД укомплектована электродами, фиксированными под эндокардом пациента и непосредственно аппаратом, оснащенным микросхемой и аккумулятором длительного заряда, который вживляют в подкожно-жировую клетчатку на груди.
Устройство осуществляет:
- постоянный контроль сердечной деятельности;
- сбор параметров сократимости;
- в случае возникновении жизнеугрожающих нарушений ритма – лечение.
Техника проведения операции по установке кардиостимулятора
Установка водителя ритма
Имплантация искусственного водителя ритма – малотравматичная инвазивная процедура, которая выполняется с использованием рентгенологического оборудования в специальной операционной. Установку кардиостимулятора у нас проводят, как правило, с использованием местного обезболивания, при этом в операционной обязательно присутствует анестезиолог.
После обезболивания и асептической обработки зоны в области ключицы врач делает небольшой (до 6 см) разрез кожи и прокол подключичной вены. В сосуд вводят электроды и продвигают их до нужных отделов сердечной мышцы. Затем врач с одной стороны фиксирует электроды в тканях сердца, а с другой закрепляет на блоке кардиостимулятора. Корпус устройства крепится к грудной мышце слева, если кардиостимулятор устанавливают правше и справа, если прибор имплантируется левше. После этого врач программирует прибор под контролем ЭКГ и зашивает рану.
Средняя продолжительность операции по имплантации электрокардиостимулятора – около 1,5 часов, при этом вы будете в полном сознании и не почувствуете дискомфорта.
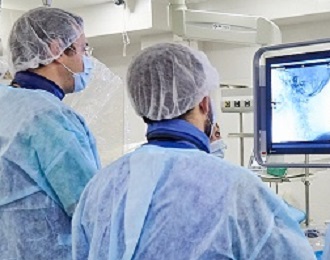
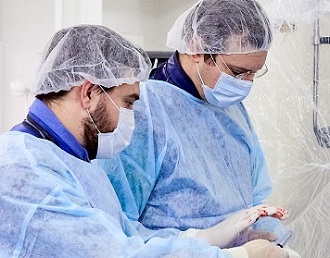
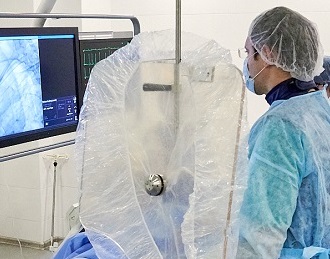
Реабилитация после имплантации кардиостимулятора
Установка кардиостимулятора – малотравматичная процедура, не требующая длительного пребывания в стационаре. При положительной динамике уже через сутки вы сможете отправиться домой. В течение 2–3 недель после операции следует ограничить физические нагрузки. Обязательно следите за своим самочувствием и при возникновении головокружений, тахикардии, боли или отека в области установленного корпуса обратитесь к врачу.
Первый плановый осмотр врачом проводится через 3 месяца после имплантации, затем через полгода. При нормальном функционировании прибора посещать специалиста следует 1–2 раза в год.
Пациентам с установленным электрокардиостимулятором следует придерживаться ряда ограничений: избегать длительного нахождения вблизи устройств с магнитным и электромагнитным излучением (мобильные телефоны, микроволновые печи и пр.), не допускать травм грудной области, рассчитывать физические нагрузки при занятиях спортом. На работу устройства могут влиять и медицинские процедуры (проведение МРТ, электрокоагуляции, физиотерапевтического лечения с помощью магнитотерапии и пр.)
Современные кардиостимуляторы служат не менее 6 лет, после чего необходимо провести замену электрокардиостимулятора.
Врачи нашего Центра владеют методикой операций по установке электрокардиостимуляторов. Обращаясь к нам, вы можете быть абсолютно уверены в безопасности вмешательства и надежной работе прибора.
В нашем Центре вас ждет высокий профессионализм и доступные цены в Москве на установку кардиостимуляторов сердца и его замену. Современные методики лечения сердечно-сосудистых заболеваний с использованием лучших кардиостимуляторов – залог долгой и активной жизни пациентов. Звоните нам, если вы хотите купить и поставить электронный кардиостимулятор при аритмии сердца, тахикардии и других заболеваниях.
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты проконсультируют Вас.
Оборонные технологии на страже сердца: история появления и эволюция ЭКС
Помочь сердцу работать в правильном ритме с помощью электрических импульсов пытались еще до создания имплантируемых кардиостимуляторов. Тогда ЭКС представляли собой большие и сложные аппараты, располагавшиеся снаружи. Даже если больному и удавалось продлить жизнь, то он оставался прикованным к постели.
В 1957 году был сделан очень важный шаг в развитии ЭКС: электрокардиостимуляторы стали работать от батареек. Первая в истории имплантация такого электрокардиостимулятора с батарейкой была проведена в 1958 году в Стокгольме. Пациентом стал 43-летний Арне Ларссон, страдавший тяжелым нарушением сердечного ритма. Первый имплантированный кардиостимулятор несравним с современными ЭКС. Размером устройство было с хоккейную шайбу, при этом работало нестабильно: через неделю эксплуатации пациенту пришлось делать повторную операцию и заменить аппарат. В общей сложности Ларссону меняли электрокардиостимулятор больше 20 раз. Проблема была решена только после последней операции в 1961 году, когда ему был установлен кардиостимулятор новой конструкции. Кстати, Арне Ларссон прожил до 86 лет, и скончался не из-за нарушений сердечной деятельности, а от другой болезни.
Советские медики не отставали от западных коллег. История отечественной кардиостимуляции ведет отсчет с 1960 года, когда академик Александр Бакулев обратился к ведущим конструкторам страны с предложением о разработке медицинских аппаратов. Первыми откликнулось специалисты Конструкторского бюро точного машиностроения, ведущего предприятия оборонной отрасли, возглавляемого тогда Александром Нудельманом. Сегодня это АО «Конструкторское бюро точного машиностроения им. А.Э. Нудельмана», входящее в состав Госкорпорации Ростех.
Именно на этом оборонном предприятии начались первые разработки имплантируемых ЭКС. И уже в декабре 1961 года Бакулев провел операцию по имплантации первого отечественного стимулятора ЭКС-2. На тот момент этот прибор считался одним из наиболее надежных и миниатюрных стимуляторов в мире. ЭКС-2 был на вооружении врачей более 15 лет, спас жизнь тысячам больных.
Александр Бакулев во время операции в Институте грудной хирургии Академии медицинских наук СССР
Всего в КБ точмаш было создано 25 образцов электрокардиостимуляторов, не уступающие по своим характеристикам аналогичным зарубежным образцам. В их числе мультипрограммируемый стимулятор ЭКС-500 и кардиостимулятор ЭКС-445, установка которого позволяет заменить операцию по пересадке сердца. Научно-технические решения ЭКС-445 были отмечены золотой медалью с отличием на Всемирном салоне изобретений «Брюссель-Эврика».
Кстати, когда было налажено массовое производство кардиостимуляторов, Александр Нудельман добился учреждения военной приемки этой продукции, понимая всю ее значимость.
В 1988 году производство ЭКС начало осваивать другое оборонное предприятие – Ижевский механический завод. Сегодня предприятие является одним из лидеров на рынке отечественных электрокардиостимуляторов. Здесь осуществляется как разработка, так и производство ЭКС, включая все комплектующие.
Специалисты Ижевского завода разработали целый ряд принципиально новых моделей кардиостимуляторов. Среди них, однокамерные «Байкал-SC», «Байкал-332» с развитой системой диагностики по телеметрическому каналу, что позволяет накапливать статистическую информацию о работе сердца пациента и работе самого ЭКС.
На Ижевском механическом заводе был создан первый отечественный двухкамерный ЭКС. В двухкамерных стимуляторах, выпускаемых с 2007 года, заложены физиологические функции: например, mode switch – автоматическое переключение режима стимулятора при возникновении трепетания предсердия.
Последние модели завода – однокамерные малогабаритные кардиостимуляторы VIRSAR SR и VIRSAR SC, а также двухкамерные VIRSAR DR и VIRSAR DC. Все они обладают функцией частотной адаптации. То есть такие электрокардиостимуляторы могут автоматически подстраивать частоту импульсов к изменяющимся физиологическим потребностям человека. Совсем как здоровое сердце они меняют частоту при физической активности или эмоциональном стрессе.
Для имплантации ЭКС нужен не только сам прибор, но еще и электрод, который устанавливается в сердце. Сегодня клиники предпочитают, чтобы электрокардиостимулятор и электроды были от одного производителя. Поэтому Ижевский завод занимается разработкой современных моделей электродов для имплантируемых ЭКС. Такой комплексный подход, а также практически оборонная надежность ижевских кардиостимуляторов позволяет им успешно конкурировать с зарубежными образцами.
Последствия и осложнения операции
Имплантация искусственного водителя сердечного ритма – оперативное вмешательство, при котором существует вероятность развития осложнений:
- перфорация стенки миокарда;
- венозное кровотечение;
- пневмоторакс;
- тромбоз подключичной вены.
В восстановительном периоде возможно развитие:
- инфекционного воспаления участка, куда вмонтирован ЭКС;
- эндокардита;
- миграции проводника;
- синдрома электрокардиостимуляции.
Последний развивается у пациентов с установленным однокамерным ЭКС. В основе нарушения лежит несинхронное сокращение предсердий и желудочков, в результате которого снижается диастолическое наполнение полостей сердца – у пациента нарастают явления сердечной недостаточности. Пейсмекерный синдром требует проведения дополнительных исследований (рентгенографии, Холтеровского мониторирования ритма) и перепрограммирования аппарата.
В редких случаях после установки ИКД может наблюдаться генерация разрядов при нормальном ритме или отсутствие кардиоверсии, когда это необходимо. Основными причинами неполадки становятся: миграция электрода внутри сердечной полости, возрастание порога чувствительности к импульсам или полный разряд блока питания.
Симптомы, при возникновении которых необходимо обратиться к врачу:
- лихорадка, покраснение послеоперационного рубца, болевые ощущения, припухлость, выделение жидкости, гноя;
- нехарактерные ощущения в области ЭКС;
- одышка;
- приступы головокружения, потери сознания;
- снижение толерантности к физическим нагрузкам;
- постоянная усталость, сонливость;
- боли в грудной клетке;
- постоянная икота;
- нарастание отечности ног;
- сердцебиение;
- урежение ЧСС ниже запрограммированного уровня.
Дислокация электрода
Ситуация представляет собой смещение позиции электрода относительно зоны его установки. Чаще всего возникает в первые сутки или несколько недель после операции. Электрокардиографическая картина будет зависеть от положения оторвавшегося проводника:
- неупорядоченные безответные стимулы с навязанными комплексами;
- сбой синхронизации и стимулирующей функции прибора;
- стимуляция предсердия или диафрагмального нерва.
Симптомы дислокации электродов в кардиостимуляторе проявляются в виде нарастания явлений сердечной недостаточности и требуют немедленной коррекции положения проводников или их полной замены.
Плановая программация ведется по предварительной записи (тел 97-84-20 или 97-84-29):
-
после имплантации ЭКС спустя 2-3 мес (точный интервал указан в эпикризе)
-
в дальнейшем 1 -2 раз в год или индивидуально в зависимости от особенностей в работе ЭКС (указывается в предыдущем консультативном заключении)
-
в случае имплантации ИКД: ч/з 3 мес после выписки из стационара ,далее 1 раз в 6 мес и при срабатывании ИКД( возникновение разряда кардиовертера дефибриллятора)
Объем обследования необходимый для плановой программации указывается в предыдущем консультативном заключении: ЭКГ, ОАК, ОАМ, БАК, ФЛГ, гинеколог(женщины), ХМЭКГ, ЭХОКГ(по показаниям)
Внеплановая программация осуществляется только при 1.подозрении на нарушение работы ЭКС при наличии ЭКГ и/или ХМЭКГ с признаками нарушения и направления с поликлиники по месту жительства 2.необходимость подбора параметров стимуляции для улучшения функционального статуса пациента.
В рамках приема пациентов осуществляется контроль работы ЭКС , подбор оптимального режима стимуляции ЭКС , консультация кардиолога-аритмолога
После приема врач дает рекомендации пациенту и заключение о работе ЭКС в котором указывается режим и параметры программы ЭКС, приблизительный срок службы устройства (на момент программации), дата следующей плановой программации, необходимые исследования.
При окончании срока службы батареи имплантируемого устройства «подзарядка» батареи не возможна!!! Необходимо повторное оперативное вмешательство для замены батареи ЭКС при этом реимплантация электродов осуществляется по мере необходимости (неадекватная работа).








