Биохимические анализы крови
Содержание:
- Лечение почечной недостаточности
- Классификация гипонатриемии
- Причины
- Иммунологический анализ крови
- 1.Общие сведения
- Норма содержания хлора в крови
- Гемодиализ
- Сколько калия необходимо организму в сутки
- Как работает химиотерапия
- Симптомы и диагностика
- Профилактика
- Показания
- Рекомендации
- Лечение желтухи новорожденных
- Симптомы
- Фибриноген – норма
- Как проводится анализ?
- Пониженный уровень хлора: причины, симптомы и признаки
- При каких эндокринных заболеваниях выпадают волосы
Лечение почечной недостаточности
Если диагностика подтвердила, что у пациента почечная недостаточность протекает в острой форме, то его немедленно помещают в стационарное отделение лечебного учреждения. Нужно будет проводить лечение сразу и основного заболевания, и почечной недостаточности. Обязательно назначается медикаментозная терапия для стабилизации состояния пациента и нормализации функций почек:
- солевые растворы – вводятся капельно, необходимы для восстановления общего водно-солевого баланса;
- мочегонные препараты – почечная недостаточность характеризуется задержкой мочи, которую нужно устранить;
- средства для улучшения кровообращения в органах малого таза;
- препараты эритропоэтина;
- витамин D.
Если почечная недостаточность протекает в хронической форме и отмечается длительное нарушение фильтрационной функции почек, то больному назначается процедура гемодиализа – аппаратное очищение крови. Манипуляция выполняется регулярно, устраняет из организма токсины. Если хроническая почечная недостаточность протекает в тяжелой форме, гемодиализ не дает положительных результатов, то пациенту показана трансплантация почек. После операции проводится терапия, повышающая иммунитет и предупреждающая отторжение пересаженного органа организмом.
Независимо от того, острая или хроническая почечная недостаточность подтверждена диагностикой, пациентам показаны общие мероприятия:
- ограничение употребления жидкости – поможет стабилизировать водно-солевой баланс и нормализовать мочеиспускание;
- отказ от употребления некоторых лекарственных препаратов – действие согласовывается с узкими специалистами, если пациенту прописаны медикаменты пожизненно;
- коррекция меню – диета подразумевает строгий контроль за употреблением соли, орехов, молочных продуктов, печени, мяса.
Классификация гипонатриемии
По концентрации натрия в сыворотке (согласно европейским рекомендациям по гипонатриемии у взрослых) гипонатриемия классифицируется как:
- легкая – 130–134 ммоль/л;
- умеренная – 125–129 ммоль/л;
- тяжелая – менее 129 ммоль/л.
Гипонатриемия классифицируется в зависимости от времени развития на:
- острую, когда она развивается стремительно;
- хроническую, если она развивается более 48 часов или время ее начала неясно.
По симптомам гипонатриемия делится на:
- Умеренную, когда любая из лабораторно подтвержденных гипонатриемий сопровождается симптомами умеренной гипонатриемии – тошнота без рвоты, потеря сознания, головная боль;
- Сложную, когда при лабораторно подтвержденной гипонатриемии наблюдаются тяжелые симптомы гипонатриемии – рвота, кардиореспираторный дистресс, летаргия и тяжелая сонливость, судороги, кома (по шкале GCS ≤ 8 баллов).
Симптомы гипонатриемии неспецифичны, поэтому врачи должны помнить, что возможны и другие состояния
Поэтому важно обращать внимание на результаты биохимического анализа крови. При появлении симптомов, типичных для умеренной и тяжелой гипонатриемии, пациента следует полностью обследовать
По уровню волемии (объем циркулирующей крови) гипонатриемия делится на:
- гиповолемию – недостаточность объема циркулирующей крови – потеря воды через почки или через желудочно-кишечный тракт;
- эуволемию, состояние, которое развивается из-за повышенной секреции антидиуретического гормона (АДГ) из-за повышенной задержки воды и адекватных запасов Na+ ;
- гиперволемию – это накопление Na+ и воды, когда количество воды превышает количество накопленного Na (так называемая гипонатриемия разведения).
По осмолярности гипонатриемия делится на:
- гипотоническую;
- изотоническую;
- гипертоническую.
Типы гипонатриемий
Две последние классификации (по волемии и осмолярности) редко используются на практике из-за низкой чувствительности и специфичности клинической оценки уровней волемии, что может привести к ранним диагностическим ошибкам. Кроме того, трудно различить циркулирующую, внеклеточную и общую жидкости организма.
На основании клинических испытаний, чтобы различать так называемую острую и хроническую гипонатриемию, рекомендуется учитывать 48 часовой период. Отек мозга развивается чаще, если гипонатриемия развивается быстрее 48 часов.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.
Иммунологический анализ крови
Лабораторный анализ крови, при котором изучается сыворотка крови, полученная методом центрифугирования. В сыворотке выявляется наличие и уровень антител с целью определения инфекционных заболеваний, аллергии, паразитарных инвазий, аутоиммунных заболеваний, иммунодефицитных состояний организма и новообразований. Иммунологический анализ крови выявляет такие инфекции как сифилис, хламидиоз, микоплазма, уреаплазма, трихомонада, гонорея, герпес, ВИЧ, СПИД, корь, гепатит, цитомегаловирус, паротит, токсоплазмоз, краснуху, коронавирусы, COVID-19 и многие другие.
Время сдачи и как подготовиться
Иммунологический анализ крови сдают утром натощак из вены. За 12 часов до анализа нельзя есть. За 3 суток исключить алкогольные напитки. За 2 суток избегать солярий и рентгенограмму. За 1 сутки не стрессовать. За 1 час не курить. Не стоит делать анализ во время менструации.
Собираемые показатели
Общие показатели иммунологического анализа крови:
- Субпопуляции лимфоцитов — разные виды белых кровяных телец, которые распознают различные чужеродные структуры, измененные клетки организма и вырабатывают антитела для их уничтожения. Показатели этой группы дают общее представление о том, в каком состоянии находится иммунитет.
-
Иммуноглобулины — различные виды антител, цель которых — уничтожение инфекций и токсинов. Наличие в крови определенных антител указывает на инфекции, против которых они борются. Основные виды иммуноглобулинов:
- A (IgA) — отвечают за иммунитет слизистых оболочек;
- M (IgM) — отвечает за первичную защитную реакции организма;
- G (IgG) — отвечает за основную борьбу с инфекциями, проникнувшую в организм;
- Е (IgE) и D (IgD) — отвечает за борьбу с паразитами и аллергенами.
Расшифровка результатов: норма и отклонение
Значения нормы изучаемых параметров крови в каждой лаборатории свои и зависят от пола, возраста и состояния пациента. Сделать правильную расшифровку результатов анализа крови и поставить диагноз может только врач, учитывая все аспекты здоровья пациента. Ниже приведены часто исследуемые показатели крови, их норма и на что может указывать отклонение от нормы в общем случае, а не частном. Для получения индивидуальной расшифровки и диагноза следует обратиться к врачу.
Субпопуляции лимфоцитов
Норма субпопуляции лимфоцитов для взрослых:
- T-лимфоциты (CD3+): 0,8 — 2,2 * 10^9/л (60 — 80%);
- Соотношение CD3+CD4+ / CD3+CD8+: 1,0 — 2,5;
- NK-клетки (CD3-СD16/56+): 6 — 20%;
- % активированных Т-цитотоксических лимфоцитов (CD3+CD8+HLA-DR+): 3 — 19%;
- T-цитотоксические лимфоциты (CD3+CD8+): 0,3 — 0,9 * 10^9/л;
- CD3+CD4+CD8+: менее 3%;
- % активированных Т-хелперов (CD3+CD4+HLA-DR+): 2 — 9%;
- T-хелперы (CD3+CD4+): 0,5 — 1,4 * 10^9/л;
- % активированных Т-лимфоцитов (CD3+HLA-DR+): 3 — 10%;
- CD3+CD4-CD8: менее 7%;
- T-цитотоксические лимфоциты (CD3+CD8+): 19 — 35%;
- % цитолитических Т-лимфоцитов (CD3+CD16/56+): 0 — 10%;
- B-лимфоциты (CD19+): 7 — 19%;
- NK-клетки (CD3-СD16/56+): 0,1 — 0,4 * 10^9/л;
- B-лимфоциты (CD19+): 0,1 — 0,4 * 10^9/л;
- T-хелперы (CD3+CD4+): 33 — 52%.
Отклонение от нормы субпопуляции лимфоцитов может указывать на:
- аутоиммунные заболевания;
- вирусные инфекции;
- бактериальные инфекции;
- новообразования;
- отравления;
- радиоактивное воздействие;
- другие проблемы со здоровьем.
Иммуноглобулин A (IgA)
Норма:
0,6-4,5 г/л.
Отклонение A (IgA) от нормы может указывать:
при снижении на:
- токсические отравления;
- цирроз печени;
- лучевую болезнь.
при повышении на:
- артрит;
- воспалительные процессы в печени.
- миеломную болезнь;
- гломерулонефрит;
- заболевания кожи;
- заболевания пищеварительной системы;
- заболевания дыхательных путей.
Иммуноглобулин M (IgM)
Норма:
0,25 — 2,5г/л.
Отклонение M (IgM) от нормы может указывать:
при снижении на:
- отравление;
- иммунодепрессанты в организме;
- лучевую болезнь.
при повышении на:
- вирусные или бактериальных инфекции;
- паразиты;
- аутоиммунные процессы.
Иммуноглобулин G (IgG)
Норма:
5,4 — 18,22 г/л.
Отклонение G (IgG) от нормы может указывать:
при снижении на:
- отравление;
- цирроз печени;
- иммунодепрессанты;
- лучевую болезнь.
при повышении на:
- вирусные заболевания;
- бактериальные заболевания;
- грибковые заболевания;
- отравление токсинами.
Иммуноглобулин Е (IgE) и D (IgD)
Норма:
- Е (IgE): 0 — 100 МЕ/мл;
- D (IgD): 0 до 0,07 г/л.
Отклонение Е (IgE) и D (IgD) от нормы может указывать:
при снижении на:
- иммунодефицит;
- иммунодепрессанты.
при повышении на:
- паразиты;
- аллергию.
Когда нужно сдавать
Иммунологический анализ крови нужно сдавать:
- По назначению врача;
- При подозрении на вирусную или бактериологическую инфекцию в организме;
- При подозрении на аллергию;
- При подозрении на новообразования;
- При подозрению на грибковую инфекцию;
- При подозрении на паразитов.
1.Общие сведения
Калий – один из ключевых макроэлементов в организме человека. Это вещество, особенно во взаимодействии с натрием, необходимо для регуляции сократительной активности мышц (в т.ч. миокарда), водно-солевого, кислотно-щелочного и энергетического баланса, высшей нервной деятельности, нормальной ферментации и метаболизма, секреторной активности эндокринных желез, функционирования печени и почек. До половины всех солей в организме – соединения калия, и основной их объем содержится во внутриклеточных жидких пространствах.
В отношении всех микро- и макроэлементов, калия в том числе, должен соблюдаться определенный интервал концентрации.
В противном случае как дефицит, так и избыток приводит к развитию тяжелых, порой жизнеугрожающих состояний. Гиперкалиемия, т.е. чрезмерное содержание калия – типичный тому пример.
Норма содержания хлора в крови
Показатель вещества изменяется по возрасту человека. Разделения в зависимости от пола нет, так как гормональный фон или особенности физиологии не влияют на объемы хлора. При расшифровке результатов анализа крови на хлор используется таблица, в которой отражены верхние и нижние границы нормы. Результат выше или ниже их является поводом для полноценного обследования.
- С рождения и до 2 месяцев — 97-117 ммоль/л.
- С 2 месяцев до 12 месяцев — 94-114 ммоль/л.
- С 12 месяцев до 15 лет — 95-109 ммоль/л.
- С 15 лет — 96-106 ммоль/л.
Для определения уровня вещества в организме не редко проводится исследование не только крови, а также мочи. Это позволяет получить максимум данных о состоянии человека.
Гемодиализ
Гемодиализ — это очищение крови от токсинов с одновременным восстановлением электролитного, водно-солевого баланса.
При гемодиализе кровь забирается из сосудистого русла и поступает в аппарат-диализатор. Там она омывает частично проницаемую мембрану, за которой находится раствор, схожий по своему составу с плазмой крови.
Диализирующий раствор содержит электролиты (магний, хлор, фосфор, калий, натрий, кальций) в концентрациях, соответствующих норме.
Снятие интоксикации организма достигается одним из двух способов или их сочетанием. Первый — это диффузия. В этом случае давление со стороны крови и со стороны диализирующего раствора одинаковы. Кровь просто омывает мембрану, через которую из нее выходят токсины, происходит обмен электролитами.
Второй способ основан на эффекте фильтрации. В этом случае кровь подается на мембрану под давлением.
Сочетание этих методов позволяет удалить все виды токсичных веществ, как низкомолекулярные, так и средне- и высокомолекулярные.
Гемодиализ в международной клинику Медика24 проводится на самом современном оборудовании, это обеспечивает максимальную эффективность, безопасность процедур, отсутствие побочных эффектов.
Сколько калия необходимо организму в сутки
Надолго калий в организме не задерживается. После переработки необходимый элемент выводится вместе с мочой. Восполнять дефицит минерала нужно каждый день.
Суточная норма элемента зависит от возраста и комплекции человека. В среднем взрослым необходимо 4700 мг, детям – 400-3500 мг. Увеличивается суточная норма элемента для:
- людей, которые принимают нестероидные противовоспалительные препараты или диуретики;
- больных диабетом I типа;
- афроамериканцев;
- спортсменов;
- людям, которые придерживаются несбалансированной диеты с преобладанием белковой пищи.
Меньше калия в рационе используют при заболеваниях почек, сердечной недостаточности и во время беременности. При употреблении некоторых препаратов – триамтерена, спиронолактона и подобных – норму необходимого элемента следует регулировать под наблюдением врача. Перечисленные средства искусственно повышают концентрацию элемента в организме.
Признаки дефицита калия в организме
Распознать дефицит калия можно по нарушениям в работе сердечно-сосудистой, нервной и иммунной систем. Человека с дефицитом необходимого элемента отличают:
- беспричинная аритмия;
- непроходящее чувство жажды;
- частые смены настроения, вялость, усталость;
- судороги в мышцах, преимущественно икроножных;
- тремор рук;
- проблемы с координацией;
- одышка;
- шелушение кожи и ломкость волос;
- замедленный пульс;
- изменение частоты и объемов мочеиспускания в большую сторону;
- частые аллергические реакции;
- проблемы с пищеварением – расстройства стула, отрыжка, тошнота, боли в животе.
Однако дефицит калия в употребляемых продуктах к подобным состояниям приводит редко. Чтобы определить дефицит калия, нужно провести анализ крови. Чаще видимые проблемы возникают из-за продолжительного приема мочегонных средств, сильной рвоты или диареи (в том числе на фоне булимии и анорексии). Дефицит необходимого микроэлемента наблюдается при алкоголизме, проблемах с почками и сердечной недостаточности.
Как проявляется избыток микроэлемента
Как и при дефиците, добиться избытка элемента в организме только пищевыми продуктами не получится. Чаще к нарушению баланса приводит прием минерала в форме добавки. Если употреблять много калия в течение длительного времени, можно заметить:
- нарушение сердечного ритма. В тяжелых случаях избыток вещества в организме приведет к остановке сердца;
- онемение в ладонях и ступнях;
- мышечную слабость. В тяжелых случаях избытка минерала человек временно утрачивает способность передвигаться;
- гипервозбужденность;
- учащенное мочеиспускание и усилившееся потоотделение;
- колики в желудке.
Смертельной дозой элемента называют 14 г.
Как работает химиотерапия
Одно из главных отличий раковых клеток от нормальных — быстрое деление. Скорость деления раковых клеток зависит от степени их злокачественности, или дифференцировки.
Высокодифференцированные клетки мало чем отличаются от нормальных. Скорость их деления незначительно превышает норму. Такие опухоли медленно растут, редко рецидивируют после удаления. Прогноз лечения, как правило, благоприятный.
Среднедифференцированные клетки уже существенно отличаются от нормальных, но их все еще можно отнести к тому или иному типу тканей.
Низко дифференцированные раковые клетки уже не имеют ничего общего с нормальными. Они утрачивают свои функции и единственное, что они делают — это стремительно делятся. Такие злокачественные опухоли наиболее опасны. Они быстро растут, активно дают метастазы, с трудом поддаются лечению и часто рецидивируют после удаления.
Химиопрепараты воздействуют на быстро делящиеся клетки.
Проблема состоит в том, что быстрым делением отличаются не только раковые клетки, но также некоторые нормальные клетки организма, в частности, слизистых поверхностей желудочно-кишечного тракта, костного мозга, волосяных фолликулов.
Препараты химиотерапии воздействуют на все быстро делящиеся клетки без разбора. Поэтому наряду с раковыми клетками они уничтожают и нормальные.
Это вызывает неизбежные побочные эффекты, которые требуют коррекции состояния, включая детоксикацию организма.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента
Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Профилактика
Чтобы избежать превышения хлора в организме, необходимо отказаться от соленых блюд, соблюдать питьевой режим и следить за регулярностью мочеиспусканий. Если употребляется вода из водопровода, то необходимо использовать угольные фильтры для ее очистки, поскольку дезинфекция производится с помощью хлора. При появлении симптомов гиперхлоремии необходимо сдать анализы для исследования крови.
Хлор является веществом, необходимым для организма, однако его превышение приводит к различным заболеваниям.
Гиперхлоремия развивается по причине обезвоживания или в связи с заболеванием. Чтобы уменьшить хлориды в крови, необходимо вылечить заболевание или пересмотреть рацион.
Показания
- Определение причины продолжительной рвоты, диареи, нарушения дыхания и ритма сердца, слабости;
- Подозрение на ацидоз или алкалоз;
- Диагностика и оценка эффективности терапии дисбаланса электролитов в организме;
- Оценка риска развития нарушения электролитного баланса на фоне проводимого лечения;
- Диагностика заболеваний почек и надпочечников, сердца и сосудов;
- Мониторинг результатов лечения и прогноз течения несахарного диабета, сердечной недостаточности, артериальной гипертензии.
Симптомы, которые могут быть причиной повышения уровня хлора:
- слабость, вялость,
- нарушение дыхания, сопровождающееся редкими, глубокими и шумными вдохами.
- усиленное сердцебиение,
- отечность тканей,
- повышение артериального давления.
Повышение концентрации хлора (гиперхлоремия) наблюдается при обезвоживании организма и/или нарушении выделительной функции почек.
При сниженном хлоре симптомы могут быть следующие:
- повышенная раздражительность,
- тетания (болезненные сокращения мышц, похожие на судороги)
- замедление дыхания,
- снижение артериального давления.
Специалисты, которые могут интерпретировать результаты анализа: терапевт, нефролог, уролог, кардиолог, гастроэнтеролог, диетолог, эндокринолог, травматолог, невролог, врач общей практики.
Рекомендации
- При внезапном увеличении объема мочи >100 мл/ч существует риск слишком быстрого повышения уровня натрия в сыворотке. Поэтому в случае внезапного увеличения диуреза уровень натрия в сыворотке следует контролировать каждые 2 часа до стабилизации.
- Не нужно катетеризировать мочевой пузырь только для измерения диуреза – большинство пациентов могут самостоятельно помочиться и оценить количество мочи.
- Для лечения умеренной и тяжелой гипонатриемии следует ежедневно вводить препараты мочевины в дозе 0,25-0,5 г/кг.
Когда гипонатриемия устраняется слишком быстро, применяется следующий алгоритм:
- В качестве коррекции гипонатриемии нужно уменьшить уровень натрия в сыворотке, если он повысится >10 ммоль/л в течение первых 24 часов или > 8 ммоль/л каждые 24 часа после этого.
- Прекратите активное лечение. Рассмотрите возможность введения внутривенных растворов (например, растворов глюкозы) из расчета 10 мл/кг массы тела в течение более 1 часа, при тщательном контроле баланса жидкости и диуреза.
- Рассмотрите возможность введения дополнительно 2 мкг десмопрессина внутривенно. Повторять капельницы можно не чаще, чем каждые 8 часов.
Лечение желтухи новорожденных
Легкая желтуха самостоятельно проходит в течение двух или трех недель. Для лечения среднетяжелой или тяжелой желтухи, Вашему ребенку, возможно, потребуется госпитализация и несколько месяцев лечения.
Лечение, направленное на снижение уровня билирубина, может включать в себя:
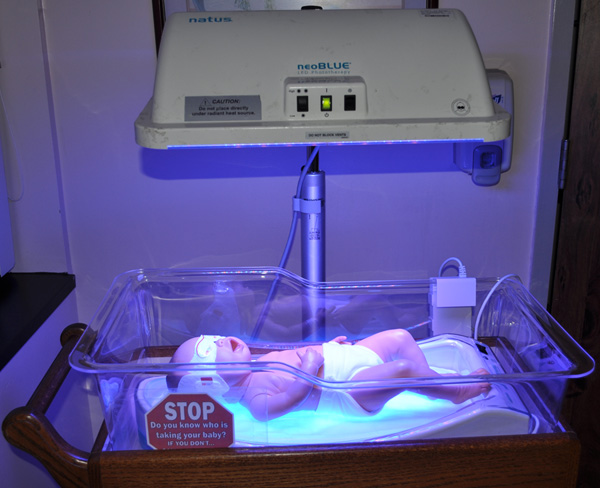
- Введение внутривенного иммуноглобулина (ВВИГ). Желтуха может быть вызвана несовместимостью крови матери и ребенка, то есть воздействием агрессивных материнских антител на эритроциты ребенка. Внутривенное вливание иммуноглобулина (белков крови доноров) может снизить уровень этих антител, и иногда этого достаточно, чтобы устранить необходимость в обменном переливании крови.
- Пероральное введение фенобарбитала. Ранее считалось, что фенобарбитал стимулирует работу ферментов печени, активирует переход непрямого билирубина в прямой и способствует разрешению желтухи. Однако в настоящее время метод признан малоэффективным и токсичным, и к нему прибегают довольно редко.
- Обменное переливание крови. Редко, когда тяжелая желтуха не реагирует на другие виды лечения, ребенку может потребоваться обменное переливание крови. Суть процедуры состоит в многократном заборе небольших количеств крови ребенка, очистке ее от билирубина и материнских антител, разведении ее физраствором и введении обратно в вену ребенку. Иногда может быть использована донорская кровь. Эта процедура проводится в отделении интенсивной терапии и позволяет резко снизить тяжесть желтухи.
Домашнее лечение младенческой желтухи
Когда желтуха у ребенка не является тяжелой, врач может рекомендовать некоторые изменения в питании ребенка, которые будут способствовать снижению уровня билирубина. Поговорите с врачом, если у вас есть какие-либо вопросы или опасения по поводу частоты и объема кормления младенца.
Следующие шаги могут уменьшить желтуху:
- Более высокая частота кормлений. Частое кормление обеспечит ребенка достаточным количеством пищи и будет стимулировать частые дефекации. Дети на ГВ должны получать от восьми до двенадцати кормлений в день, в течение первых нескольких дней жизни. Детей на искусственном вскармливании, как правило, должны получать от 30 до 60 миллилитров адаптированной молочной смеси каждые два-три часа, во время первой недели жизни.
- Введение докорма. Если ваш ребенок испытывает затруднения при кормлении грудью, теряет вес или обезвожен, ваш врач может назначить докорм ребенка из бутылочки или мягкой ложки, сцеженным грудным молоком или смесью. В некоторых случаях ваш доктор может порекомендовать отменить ГВ на несколько дней, заменив его на смесь, а затем вновь вернуться на ГВ. Не вносите никаких изменений в рацион ребенка, не посоветовавшись с врачом: отмена ГВ или введение докорма могут приводить к полной потере ГВ, поэтому должны быть согласованы с доктором и обоснованны.
Симптомы
Итак, что значит повышенный хлор в крови – ясно. Но по каким признакам можно определить, что содержание данного вещества отдалилось от нормы? На это указывают следующие симптомы:
- Высокое артериальное давление.
- Нерегулярный сердечный ритм.
- Задержка жидкости.
- Подергивания, спазмы, мышечная слабость.
- Судороги.
- Изменения в характере.
- Трудности, возникающие с концентрацией внимания.
- Покалывание в теле или онемение.
То, насколько сильно будут проявляться симптомы, зависит от иммунитета человека, его питания, а также от того, принимает ли он какие-либо препараты.
Признаки дисбаланса электролитов и гиперхлоремии очень похожи. Поэтому диагностировать данный синдром, учитывая лишь симптомы, сложно. Для этого нужно отправляться к врачу.
Фибриноген – норма
Регуляция количества фибриногена в крови определяется множеством факторов, включающих половую принадлежность, возрастную категорию, общее состояние организма. Физиологической нормой считается усредненное значение, полученное путем массовых исследований на здоровых пациентах из каждой категории.
Фибриноген в крови – норма у женщин
Нормальным уровнем белка в женском кровеносном русле считается 2-4 г/л. Но следует помнить об изменениях кровяного состава под влиянием гормональных факторов во время менструации. Повышенная вязкость и свертываемость крови в этот период предупреждает развитие сильного кровотечения, но делает некорректными результаты исследований. Венозную пункцию для оценки уровня белка женщинам не стоит делать ранее, чем через 3-5 дней после завершения менструации.
Фибриноген при беременности – норма
Беременность влияет на все функции женского организма, не обходя стороной выработку первого фактора свертывания. За время вынашивания плода его концентрация в кровотоке может увеличиваться до 6,5 г/л. Возрастающая концентрация белка способствует благополучному протеканию беременности и родов. При этом количество находящегося в кровяном русле белкового соединения должно подниматься постепенно, не выходя за нормы для каждого периода вынашивания плода.
Норма фибриногена в крови у мужчин
При нормальном состоянии здоровья уровень фактора свертывания в крови мужчин находится, как и у женщин, в границах от 2 до 4 г/л. Такой показатель свидетельствует об отсутствии предрасположенности к открытию кровотечений или тромбозу, а также о низкой вероятности развития многих опасных нарушений в работе сердечно-сосудистой системы.
Норма фибриногена в крови у детей
Для детей младше 18 лет, независимо от пола, нормальным является содержание в кровотоке белкового соединения в пределах 1,25-4 г/л. Исключение представляют новорожденные дети, у которых нормальный уровень циркулирующего фибриногена составляет 1,3-3 г/л. Ситуация выравнивается, как только завершается формирование зрелой системы гемостаза, а печень становится способной продуцировать достаточное количество белка.
Как проводится анализ?
Для того чтобы определить повышенный или пониженный хлор в крови, ее берут из вены на локтевом сгибе или внутренней стороне запястья. Выбор остаётся за медсестрой, проводящей анализ, и зависит от доступности вены. Кровь при помощи специального шприца или тонкой иглы и пробирки берут после антисептической обработки кожи в области прокола. Вся процедура забора материала занимает 2-3 минуты. Забор производят натощак в период с 8 утра до 12 дня.
Полученную кровь центрифугируют, для отделения плазмы. Необходимо это для того, чтобы получить сыворотку крови. Выделяют хлор именно в сыворотке при помощи специальных составов. Затем определяют количество хлоридов. По результатам анализа может быть назначено дополнительное обследование или же лечение, если причина патологического нарушения в составе крови известна.
Пониженный уровень хлора: причины, симптомы и признаки
Скачки давления — не специфический признак гипохлоремии
У человека иногда наблюдается и пониженный уровень хлора. Это состояние также может указывать на опасные патологии. Чаще всего причиной такого явления оказываются патологии желудочно-кишечного тракта воспалительной природы. Полная точная картина дефицита хлора в организме человека пока не определена, но в качестве наиболее характерных проявлений состоянии выделяют:
- тяжелое истощение, приводящее к анорексии;
- недостаточное количество позывов на дефекацию;
- потеря волос;
- утрата зубов (в особенно тяжелых случаях);
- отеки;
- постоянные выраженные скачки кровяного давления;
- алкалоз.
При появлении хотя бы части симптомов нарушения обязательно требуется пройти обследование, включающее выявление уровня хлора в крови.
При каких эндокринных заболеваниях выпадают волосы
Заболевания щитовидной железы
Щитовидная железа вырабатывает гормоны (тироксин, трийодтиронин), которые регулируют все процессы в организме человека, в том числе и рост волос. Очень часто при заболеваниях щитовидной железы — гипотиреозе, гипертиреозе — начинает меняться структура волос, из-за чего при мытье и расчесывании волосы легко повредить, отчего они выпадают. Гормоны щитовидной железы являются мощнейшим регулятором белкового обмена, волос отчасти состоит из белка, поэтому, когда нарушается уровень этих гормонов, нарушается белковый обмен, волосы страдают.
Выпадение происходит по диффузному типу, то есть потеря волос резкая, но при этом равномерная по всей волосистой части головы. У женщин признаки патологического выпадения волос лучше всего обнаруживаются в верхней части их роста. Если эти зоны начинают «отодвигаться» назад, или кожа в этой области просвечивает, это признак выпадения вне нормы.
Что делать:обратиться к эндокринологу и сдать анализы крови на гормоны щитовидной железы (Т3, Т4, ТТГ, АТ к ТПО).
На нарушение функции щитовидной железы дополнительно указывают такие проявления, как резкая потеря или набор веса, дрожь в руках, учащенное сердцебиение, беспричинная смена настроения, нервозность, раздражительность, плаксивость, утомляемость, повышенная потливость.
Гинекологические заболевания
Андрогенная алопеция — выпадение волос в теменной и височно-лобной областях, связанное с воздействием мужских половых гормонов андрогенов на волосяные фолликулы. Обозначим, при каких женских заболеваниях выпадают волосы по андрогенетическому типу: поликистоз яичников, опухоли яичников.
Например, при поликистозе снижается выработка женских половых гормонов эстрогенов, а мужского полового гормона тестостерона становится больше, из-за чего наблюдается волосопад.
Что делать: сдать анализ крови на эстрадиол, лютеинизирующий гормон, ФСГ, пролактин, прогестерон, тестостерон и его фракции.
На заболевания половой сферы дополнительно могут указывать нарушение менструального цикла, угревая сыпь, избыточный рост волос на теле (гирсутизм). Если вы отмечаете у себя подобные проявления, имеет смысл обратиться к гинекологу-эндокринологу.
Эндокринопатии со стороны надпочечников
Синдром Иценко-Кушинга часто приводит к выпадению волос. Это нейроэндокринное заболевание характеризуется повышенной продукцией гормонов коры надпочечников.
Что делать: сдать анализ крови на гормон кортизол.
Это заболевание можно распознать по ожирению с типичным отложением жировой клетчатки в области лица, шеи, груди и живота; появлению растяжек, избыточному оволосению тела по мужскому типу.
Эндокринопатии со стороны поджелудочной железы
К группе эндокринных заболеваний, приводящих к выпадению волос, также относится сахарный диабет. При СД 1-го и 2-го типа снижается выработка гормона поджелудочной железы инсулина. В результате нарушается баланс других гормонов, а гормональный дисбаланс ведет к потере волос.
Важно знать: физическая нагрузка позволяет поддерживать гормональный баланс, что регулирует рост волос.








