Аномалия эбштейна
Содержание:
- Как лечат аномалию Эбштейна у детей – методы
- Что такое аномалия Эбштейна?
- Стоимость операции
- Краснуха
- Описание
- Двойное отхождение магистральных сосудов от правого желудочка
- Лечение
- Диагностика
- Формы заболевания
- Симптомы патологии
- Уход
- Общий артериальный ствол
- Диагностика
- Атрезия трикуспидального клапана
- Атрезия легочной артерии с интактной межжелудочковой перегородкой
- Частота и способствующие факторы
- Аномалия в цифрах, характеристика патологии
- Правила лечения
- Как проявляется синдром?
- Эмбриология
- Симптомы
Как лечат аномалию Эбштейна у детей – методы
Разработка и реализация терапевтической программы при аномалии Эбштейна основывается на показателях диагностики, наличии или отсутствии сопутствующих заболеваний, общем состоянии и возрасте ребенка. Основной фактор выбора лечебных процедур — степень смещения и деформации трикуспидального сердечного клапана.
Консервативное лечение
Медикаментозный метод при сердечной недостаточности включает прием ингибиторов ангиотензинпревращающего фермента, диуретиков, гликозидов. В случае аритмии маленьким пациентам назначают антиаритмические препараты: блокаторы кальциевых каналов, сердечные гликозиды, бета-блокаторы. Фармакотерапия применяется в хронических и экстренных случаях, но зачастую при аномалии Эбштейна требуется оперативное вмешательство для коррекции или протезирования трехстворчатого клапана.
Хирургическое лечение
Экстренную операцию назначают в случае нарушений сердечного ритма, при низком показателе кислородного насыщения крови, сердечной недостаточности, цианозе, одышке и прогрессирующем увеличении сердца. Хирургическое лечение направлено на абсолютное устранение порока с помощью ушивания правого предсердия, пластики трикуспидального клапана, иссечения атриализованного правого желудочка, коррекции дефекта межпредсердной перегородки. Иногда израильские врачи применяют операционный метод Фонтена, при котором перенаправляется венозная кровь от полых вен в легочное русло.
В некоторых случаях с целью минимизации гипоксемии и увеличения легочного кровотока детские кардиохирурги выполняют паллиативное наложение анастомоза по Блелоку. Суть данной коррекции заключается в соединении устьев легочных и подключичных артерий. Также хирурги нередко проводят протезирующую операцию, при которой удаляют деформированный клапан и подшивают протез, что позволяет увеличить полость правого желудочка и устранить нарушения проводящей системы сердца. В любом случае, тактика радикального лечения трехстворчатого клапана подбирается индивидуально для каждого ребенка.
Что такое аномалия Эбштейна?
Аномалия Эбштейна – это врожденный порок сердца, поражающий створки трикуспидального клапана, также называемый цианотическим пороком сердца, связанным с проводимостью .
Трикуспидальный клапан расположен между правым предсердием и правым желудочком. Он состоит из трех лепестков. При аномалии Эбштейна задняя и перегородочная доли смещены в сторону правого желудочка, а передняя доля обычно расположена правильно. Помимо неправильного положения, эти лепестки не функционируют должным образом (чаще всего встречается срыгивание, реже – стеноз или сужение). Их структура также часто меняется – передняя лопасть, несмотря на правильное положение, также не функционирует должным образом, увеличена и напоминает парус.
Неправильно расположенные створки клапана приводят к тому, что камера разделяется на две части, одна из которых так называемая триализованная часть (функционально связана с предсердием – atrium), другая часть – правый желудочек, обычно очень маленький, около верхушки.
Стоимость операции
Операции при выявленном пороке трикуспидального клапана проводят в лучших зарубежных кардиологических клиниках, в нашей стране такое тоже возможно. Стоимость операции варьируется в районе 300 000 рублей. Сюда не входят стоимость услуг специалистов, выполняющих диагностику, консультацию пациентов. Сопровождающим пациента по мере необходимости оказывается помощь по размещению.
Рассматривая статистику заболевания аномалии Эбштейна, учитывая прогнозы, можно говорить о том, насколько врожденный порок сердца опасен и как тяжело переносится больными. Неоперабельное развитие болезни повлечет прогрессирующую сердечную недостаточность, нарушение сердечного ритма, в любом случае летальный исход. В зависимости от состояния пациента и индивидуальных особенностей здоровья, такие больные редко доживают до 40 лет.
Хирургическое вмешательство дает больным шанс, продлить годы жизни, свести болезненную симптоматику на нет. Тем не менее, смертность при подобных операциях также высока и составляет от 8% до 50%, причины скрыты в состоянии больного и опытности врача-хирурга. Однако в большинстве случаев результативность положительная и достигает 90%, через год больные полностью восстанавливаются.
https://youtube.com/watch?v=CH_SsEoApW4
Краснуха
Краснуха является инфекцией, возбудитель которой обладает бесспорным тератогенным действием, т.е. приводит к формированию пороков развития эмбриона и плода. У беременных краснуха может протекать тяжело, легко и бессимптомно. Внутриутробное заражение плода возможно при любой форме краснушной инфекции.
Только определение низкоавидных антител может быть диагностическим маркером первичной инфекции вирусом краснухи, что особенно важно при диагностическом обследовании беременных, когда необходимо дифференцировать первичную инфекцию от вторичной или реактивации инфекции
Описание
Обычно трикуспидальный клапан состоит из трех створок (перегородки, передней и задней), вставленных на атриовентрикулярное кольцо и открывающихся по существу в той же плоскости, что и митральный клапан, его аналог расположен между левым предсердием и левым желудочком.
При мальформации Эбштейна отверстие перегородки и задней створки смещено к верхушке правого желудочка, на большее или меньшее расстояние от атриовентрикулярного кольца, и обычно имеется некоторая степень мальформации 3 ° предыдущего листка. Эта аномалия возникает из-за дефекта расщепления клапана во время жизни плода. Для получения дополнительной информации см. Параграф ниже, посвященный эмбриологии этого порока развития.
В дополнение к этой аномалии имплантации, деформированный трехстворчатый клапан является местом почти постоянной утечки ( трехстворчатая недостаточность ), но переменной интенсивности. В 1/4 случаев это связано со стенозом клапана.
Эта аномалия отвечает за изменение функциональной анатомии правых отделов сердца. Как правило, правое предсердие (OD) и правый желудочек (RV) сокращаются последовательно, при этом сокращение предсердия происходит, когда трикуспидальный клапан открыт, а также правого желудочка после его закрытия, чтобы избежать обратного потока крови в предсердие. Слишком низкая имплантация трехстворчатого клапана изменяет распределение полостей. Правое предсердие расширено, состоит из нормального предсердия и проксимальной части правого желудочка («аурикулярная» часть — VDa на схеме). Это предсердие имеет аномальную кинетику с двойным сокращением, происходящим на предсердной и желудочковой стадиях сердечного цикла
Правый желудочек сам по себе имеет уменьшенные размеры пропорционально важности смещения трикуспидального клапана.
Сопутствующие пороки сердца
В трети-половине случаев с ним связаны другие пороки сердца:
- Наиболее частыми являются:
- Наличие межпредсердной коммуникации (AIC на схеме) или открытого овального отверстия (см. Кровообращение плода ) наблюдается по крайней мере в 50% случаев (90% для некоторых авторов) и которое в значительной степени изменяет симптоматику, превращая аномалию Эбштейна в цианогенную. болезнь сердца из-за ненормального прохождения крови из правого предсердия в левое.
- Наличие аномальных электрофизиологических проводящих путей между предсердиями и желудочками, также называемых «дополнительными путями», которые могут привести к синдрому Вольфа-Паркинсона-Уайта на ЭКГ и вызвать сердечную аритмию (по крайней мере, в 25% случаев).
- Стеноз легочной артерии , что значительно ухудшает прогноз.
В более редких ассоциациях отметим аномалию Эбштейна и исправленную транспозицию магистральных сосудов, две пороки развития, какими бы исключительными они ни были.
Двойное отхождение магистральных сосудов от правого желудочка
При этом пороке легочная артерия и аорта сообщаются с правым желудочком,
ДМЖП обеспечивает выход из левого желудочка. Классифицируют порок
в зависимости от положения межжелудочкового дефекта и наличия или
отсутствия легочного стеноза (рис.124).
I тип ДОС с подаортальным ДМЖП
- А. без стеноза легочной артерии
- Б. со стенозом легочной артерии
II тип ДОС с подлегочным ДМЖП
- А. без стеноза легочной артерии (аномалия Тауссиг-Бинга)
- Б. со стенозом легочной артерии.
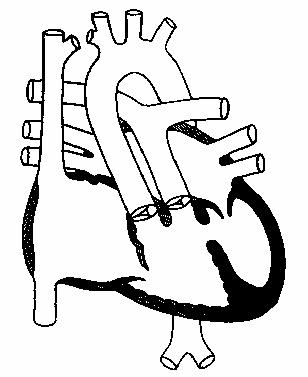
Рис.124.
Двойное отхождение
магистральных
сосудов от правого
желудочка, дефект
межжелудочковой
перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Отсутствие заднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки.
- Гипертрофия правого желудочка.
- Уменьшение полости левого желудочка.
Двухмерная эхоКГ:
- Визуализация двух параллельных магистральных сосудов, отходящих
от правого желудочка (задним сосудом является легочная артерия). - Определение локализации ДМЖП: подаортальный, подлегочный,
под обоими магистральными сосудами, отдаленный от магистральных сосудов. - Подтверждение наличия или отсутствия стеноза легочной
артерии.
- Определение систолического градиента между левым
и правым желудочком. - Определение систолического градиента между аортой
и правым желудочком. - Определение систолического градиента между легочной
артерией и правым желудочком.
Лечение
Основным способом радикального устранения аномалии Эбштейна является хирургическое вмешательство, которое может осуществляться в один или несколько этапов.
Показания к хирургическому лечению:
- сердечная недостаточность III–IV ФК (функциональных классов);
- значительный или прогрессирующий цианоз – уровень насыщения крови кислородом (индекс сатурации) менее 80%;
- тяжелая кардиомегалия с кардиоторакальным индексом больше 0,65;
- сопутствующие аномалии сердца;
- предсердные и желудочковые аритмии;
- наличие парадоксальной эмболии в анамнезе.
Реконструктивные операции включают исправление трикуспидального клапана, его перемещение, замещение (протезирование), закрытие предсердной перегородки, пластику атриализированной части правого желудочка.
Хирургическое вмешательства – основной метод лечение аномалии Эбштейна
Хирургическое лечение улучает выживаемость, прогноз, предупреждает развитие или существенно уменьшает выраженность аритмий.
Диагностика
При первом обращении или плановой явке к врачу он может заподозрить наличие патологии сердца по ряду данных и признаков:
| Метод | Что оценивает |
|---|---|
| Опрос | Возможность вредного воздействия во время ранних сроков беременности
Данные ультрасонографии (УЗИ) плода: порок формирования сердца определяется на сроке позже 21 недели внутриутробного развития в 87% случаев Жалобы на какие-либо нарушения в самочувствии |
| Осмотр | Соответствие роста и развития нормам для данной возрастной категории
Характер дыхания Цвет кожи лица, шеи в покое и при умеренной физической нагрузке Подкожные вены шеи и верхних конечностей (их выбухание – признак высокого давления в правом предсердии) |
С целью уточнения диагноза используют следующие методы:
| Метод | Особенности изменений при аномалии Эбштейна |
|---|---|
| Аускультация (выслушивание) сердца | Дополнительный сердечный тон (ритм галопа)
Систолический и (или) диастолический сердечный шум |
| Электрокардиография | Признаки увеличения правого желудочка и (или) предсердия
Частичная или полная блокада пучка Гиса Нарушения ритма сердца |
| Рентген легких и сердечной мышцы | Увеличение правых отделов сердца или изолированность предсердия
Признаки снижения кровотока в легких |
| Эхокардиография (УЗИ сердца) с оценкой кровотока | Смещение створок трикуспидального клапана в полость правого желудочка
Недостаточность функции клапана Заброс крови в предсердие при сокращении желудочка (регургитация) Дефект стенки между предсердиями Увеличение правого желудочка и (или) предсердия |
| Электрофизиологическое исследование сердца (оценка источников и путей проведения волны возбуждения) – проводится при выявлении нарушений ритма сердечной мышцы | Нарушение проведения импульса (блокады) по основным путям
Наличие дополнительных проводящих путей (чаще множественных) Очаги формирования дополнительных импульсов возбуждения |
Формы заболевания
Предлагается несколько классификаций типов аномалии Эбштейна, но наиболее распространена классификация E. Bacha, рассматривающая различные виды деформаций створок:
- I тип – передняя створка клапана большая и подвижная, две другие смещены, недоразвиты или отсутствуют;
- II тип – присутствуют все три створки, но они уменьшены в размере и спирально смещены по направлению к верхушке;
- III тип – ограничена подвижность передней створки, створка укорочена, сухожильные нити, приводящие ее в движение, сросшиеся и также укороченные, два других лепестка смещены и диспластичны;
- IV тип – передняя створка клапана значительно деформирована и смещена внутрь правого желудочка, его сухожильные хорды отсутствуют или присутствуют частично, задняя створка недоразвита или отсутствует, медиальная створка значительно деформирована и представлена гребневидным фиброзным выростом.
В зависимости от тяжести выделяют 3 стадии гемодинамических нарушений:
- 1-я стадия – бессимптомного течения;
- 2-я стадия – гемодинамических расстройств (2А – без нарушений сердечного ритма, 2Б – с нарушениями сердечного ритма);
- 3-я стадия – стойкой декомпенсации.
Симптомы патологии
Зависят от степени смещения элементов трикуспидального клапана и связанных с этим нарушений в кровотоке по сердцу и сосудам.
При умеренных изменениях проявления заболевания могут полностью отсутствовать в течение длительного времени. В случае значительных анатомических изменений, сопровождающихся растяжением правого предсердия, снижением объема выброса крови правым желудочком и сбросом венозной крови через дефект в левое предсердие,
появляются клинические проявления заболевания. Степень потери качества жизни определяет стадия недостаточности сердечной функции.
Симптомы порока могут быть изолированными, но чаще встречается их сочетание разной степени тяжести:
- центральный цианоз – изменение цвета лица и шеи от чуть голубоватого до черно-фиолетового (зависит от объема сброса венозной крови в артериальную систему);
- недостаточность функции сердечной мышцы проявляется одышкой (особенно при нагрузках), отставанием в росте и развитии;
- нарушение ритма сокращений мышцы сердца – предсердные типы учащения ритма (тахикардия) или урежения за счет блока проведения волны возбуждения от предсердий к желудочкам (брадикардия);
- нарушения сознания (обморочные и предобморочные) при физических нагрузках на фоне нарушения кровотока в головном мозге (крайние степени недостаточности функции сердца, нарушения ритма его сокращений);
- сердечный шум – нарушение движения крови по сердечным камерам, определяемое при выслушивании (аускультации) его работы врачом.
Проявления заболевания значительно различаются в разном возрасте:
| Проявления | Встречаемость в процентах по возрастным категориям | |||
| Первые 28 дней | До 2 лет | 3–10 лет | Старше 10 лет | |
| Цианоз | 74 | 35 | 14 | 13 |
| Сердечный шум | 9 | 13 | 66 | 33 |
| Сердечная недостаточность | 10 | 43 | 8 | 13 |
| Нарушение ритма сердца | – | – | 12 | 40 |
Уход
Различные возможные вмешательства позволяют преодолеть осложнения. Незначительные формы аномалии Эбштейна обычно не требуют лечения (кроме лечения возможной аритмии).
Лечение аритмий
По сути, это суправентрикулярная тахикардия, которой способствует наличие одного или нескольких путей преждевременного возбуждения ( синдром Вольфа-Паркинсона-Уайта ).
- Антиаритмические препараты ;
- абляция с помощью интервенционной кардиологии одного или нескольких путей преждевременного возбуждения . Эта абляция затрудняется особенностями анатомии предсердия, с одной стороны, и частым множеством дополнительных путей, с другой стороны.
Хирургическое лечение
при больших формах может быть предложено хирургическое лечение, сочетающее пластику трехстворчатого клапана, складку правого желудочка и уменьшение размера правого предсердия.
Формы, связанные с наличием межпредсердной коммуникации, сопровождаются переменным цианозом в покое, но постоянным и иногда интенсивным при малейшем усилии, чему способствует прохождение ненасыщенной крови из правого предсердия в левое предсердие (правый-левый шунт). . Этот цианоз (перевод десатурации артериальной крови) сильно ограничивает физическую нагрузку пораженных субъектов, и возникает соблазн подавить его, закрыв это сообщение между предсердиями. С другой стороны, это общение может сыграть полезную роль, предлагая «разрядный путь» к правому отделу сердца и задерживая появление признаков правожелудочковой недостаточности (отек, большая печень …).
Таким образом, закрытие межпредсердного сообщения не является систематическим, а будет рассматриваться только после того, как «тест на обструкцию» (с использованием зонда, снабженного баллоном, временно препятствующим сообщению) покажет, что это препятствие не сопровождается чрезмерным повышением давления. в правом предсердии и венах. Когда это кажется полезным, это закрытие может быть выполнено хирургическим путем или, что сейчас чаще, путем установки обструктивного протеза во время катетеризации .
Лечение правожелудочковой недостаточности
В дополнение к медикаментозному лечению, общему для всех случаев правожелудочковой недостаточности (в основном на основе диуретиков ), можно рассмотреть два типа вмешательств:
- направленная на улучшение функционирования деформированного трехстворчатого клапана: хирургическая вальвулопластика (сложная и чаще всего с несовершенным результатом), а не замена протезом клапана, которая сопровождается высоким риском тромбоза клапана, особенно у детей.
- направленный на уменьшение количества крови, проходящей через предсердие и правый желудочек: частичное каво-легочное шунтирование, выполняемое путем создания прямого анастомоза между верхней полой веной и правой легочной артерией (тип анастомоза Блэлока-Тауссига ). Может сопровождаться исключением правого желудочка. Таким образом, вся кровь, возвращающаяся из верхней конечности тела, направляется прямо в легкие, не проходя через камеры сердца, которые соответственно освобождаются. Этот вид вмешательства возможен только при низком сопротивлении легочной артерии.
Общий артериальный ствол
При этом пороке от основания сердца отходит один сосуд, который обеспечивает
системное, коронарное и легочное кровоснабжение.
Существует 4 типа порока (классификация K. Collett, J Edwards):
1 тип — легочные артерии отходят от задней или латеральной
стенки трункуса коротким общим стволом (рис.118),
2 тип — легочные артерии отходят от задней стенки
трункуса раздельно,
3 тип — легочные артерии отходят от латеральных стенок трункуса
раздельно, гипоплазированы,
4 тип — нет пульмональных артерий, легочная циркуляция осуществляется
через бронхиальные артерии.

Рис.118.
Общий артериальный
ствол 1 тип.
Дефект
межжелудочковой
перегородки.
Дефект межпред-
сердной перегородки.
Левосторонняя дуга
аорты.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Широкий магистральный сосуд, диаметр которого обычно
больше 4 см (отличительный признак от тетрады Фалло). - Отсутствие переднего продолжения.
- Отсутствие заднего продолжения (при преимущественном
отхождении трункуса от правого желудочка, при отхождении от левого
желудочка — заднее продолжение сохранено). - Перерыв сигнала от межжелудочковой перегородки (дефект
МЖП). - Недостаточность клапана трункуса (см недостаточность
аортального клапана). - Дилатация левого предсердия.
- Невозможность визуализации второго (легочного) полулунного
клапана. - Диастолическое трепетание передней створки митрального
клапана (при недостаточности клапана трункуса).
Двухмерная ЭхоКГ:
- В поперечном сечении на уровне магистральных сосудов
виден один большой магистральный сосуд. - Визуализация дефекта межжелудочковой перегородки
в продольном сечении. - Визуализация места отхождения легочных артерий от
трункуса из надгрудинного доступа.
Допплер-ЭхоКГ:
- Определение величины регургитантного потока при
недостаточности клапана трункуса. - Турбулентный поток крови через дефект межжелудочковой
перегородки с определением градиента и правожелудочкового давления.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
Диагностика
При первом обращении или плановой явке к врачу он может заподозрить наличие патологии сердца по ряду данных и признаков:
| Метод | Что оценивает |
| Опрос | Возможность вредного воздействия во время ранних сроков беременности Данные ультрасонографии (УЗИ) плода: порок формирования сердца определяется на сроке позже 21 недели внутриутробного развития в 87% случаев
Жалобы на какие-либо нарушения в самочувствии |
| Осмотр | Соответствие роста и развития нормам для данной возрастной категории Характер дыхания
Цвет кожи лица, шеи в покое и при умеренной физической нагрузке Подкожные вены шеи и верхних конечностей (их выбухание – признак высокого давления в правом предсердии) |
С целью уточнения диагноза используют следующие методы:
| Метод | Особенности изменений при аномалии Эбштейна |
| Аускультация (выслушивание) сердца | Дополнительный сердечный тон (ритм галопа) Систолический и (или) диастолический сердечный шум |
| Электрокардиография | Признаки увеличения правого желудочка и (или) предсердия Частичная или полная блокада пучка Гиса
Нарушения ритма сердца |
| Рентген легких и сердечной мышцы | Увеличение правых отделов сердца или изолированность предсердия Признаки снижения кровотока в легких |
| Эхокардиография (УЗИ сердца) с оценкой кровотока | Смещение створок трикуспидального клапана в полость правого желудочка Недостаточность функции клапана
Заброс крови в предсердие при сокращении желудочка (регургитация) Дефект стенки между предсердиями Увеличение правого желудочка и (или) предсердия |
| Электрофизиологическое исследование сердца (оценка источников и путей проведения волны возбуждения) – проводится при выявлении нарушений ритма сердечной мышцы | Нарушение проведения импульса (блокады) по основным путям Наличие дополнительных проводящих путей (чаще множественных)
Очаги формирования дополнительных импульсов возбуждения |
Атрезия трикуспидального клапана
При этом пороке структуры трикуспидального клапана не визуализируются.
Поскольку нет коммуникации между правым предсердием и правым желудочком,всегда
существует дефект межпредсердной перегородки и обычно дефект межжелудочковой
перегородки. Другие аномалии часто сопутствующие атрезии трикуспидального
клапана: транспозиция магистральных сосудов и стеноз легочной артерии.
Выделяют три типа порока в зависимости от положения магистральных
сосудов, величины ДМЖП и наличия стеноза легочной артерии (J.Keith,
M. Paul).
I тип — с нормальным положением магистральных сосудов:
- А. с атрезией легочной артерии (сочетается с ОАП),
- Б. со стенозом (гипоплазией) легочной артерии и небольшим
ДМЖП, - В. со стенозом (гипоплазией) легочной артерии и большим
ДМЖП.
II тип — с D-транспозицией магистральных сосудов:
- А. с атрезией легочной артерии (сочетается с ОАП),
- Б. со стенозом легочной артерии,
- В. с широкой легочной артерией (обычно сочетается со стенозом
или коарктацией аорты),
III тип — с L-транспозицией магистральных сосудов (с
подлегочным или подаортальным стенозом).
Наиболее характерное сочетание: умеренный стеноз легочной артерии,
нормально расположенные магистральные сосуды, небольшой дефект межжелудочковой
перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Маленький правый желудочек.
- Увеличение левого желудочка и левого предсердия.
- Объемная перегрузка левого желудочка.
- Невозможность визуализации структур трикуспидального
клапана.
Двухмерная ЭхоКГ:
- Плотные эхосигналы на уровне трикуспидального кольца
без визуализации створок. - Большой дефект межпредсердной перегородки.
- Маленький правый желудочек соединяется с левым через
дефект межжелудочковой перегородки. - Гипоплазия выходного тракта правого желудочка.
- Выявляет сопутствующие аномалии магистральных сосудов.
- Отсутствие сообщения между правым предсердием и
правым желудочком. - Турбулентный поток через дефект межжелудочковой
перегородки.
Атрезия легочной артерии с интактной межжелудочковой перегородкой
При этом пороке отсутствует сообщение между стволом легочной артерии
и правым желудочком, выживание возможно при наличии ОАП или ДМПП.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты.
- Дилатация левого желудочка и левого предсердия.
- Уменьшение выходного отдела правого желудочка.
- Усиление эхосигнала от эндокарда правого желудочка.
- Невозможность визуализации клапана легочной артерии.
- Дилатация правого предсердия (особенно при сопутствующей
недостаточности трикуспидального клапана). - Гипертрофия межжелудочковой перегородки.
- Уменьшение экскурсии трикуспидального клапана.
Двухмерная ЭхоКГ:
- Гипоплазия правого желудочка.
- Гипоплазия правого атриовентрикулярного отверстия.
- Гипоплазия или атрезия легочной артерии, створки
клапана легочной артерии не визуализируются. - Дефект межпредсердной перегородки.
- Открытый артериальный проток.
- Атрезия легочной артерии с ДМЖП.
- Синдром гипоплазии правого желудочка.
Частота и способствующие факторы
Этот порок развития встречается редко, от 1 до 2 на 100 000 рождений. Это составляет около 0,5% всех врожденных пороков сердца.
Нет никаких генетических отклонений, непосредственно связанных с этим пороком развития, и чаще всего кариотип пораженных субъектов является нормальным.
Определенные лекарства или токсические вещества ответственны за эту аномалию: прием лития в течение первого триместра беременности может увеличить риск, в соответствии с переменным фактором, по мнению авторов, но который может достигать 400 для Weinstein & col. лечение материнскими бензодиазепинами ; материнское воздействие лаков.
Аномалия в цифрах, характеристика патологии
| Частота встречаемости | 1 случай на 20000 новорожденных
Менее 1% от всех врожденных нарушений строения сердца |
|---|---|
| Распределение по полу | 1:1 |
| Риск рождения второго ребенка с таким пороком | Около 1% |
| Внутриутробная смерть плода | 85% |
| Переживают первый год | 67% |
| Переживают десять лет | 59% |
| Сроки выявления порока | От 1 недели до 19 лет |
| Выявление в первую неделю жизни | 81% |
Геморрой в 79% случаев убивает пациента
В 90% случаев аномалия трикуспидального клапана сочетается с:
- дефектом стенки между предсердиями – врожденное нарушение строения сердца;
- открытым овальным окном – отверстие между предсердиями, которое в норме функционирует у плода, самопроизвольно закрывается в течение 1–2 года жизни ребенка.
У 20–25% пациентов может возникать сужение легочной артерии или ее полное заращение (атрезия). Это состояние значительно ухудшает прогноз заболевания, а атрезия заканчивается летальным исходом в течение первого месяца жизни у половины пациентов.
Для аномалии Эбштейна также характерно сочетание с нарушениями ритма и проводимости сердца:
- 25–50% пациентов страдают наджелудочковой тахикардией непостоянной формы (возникает приступами или пароксизмами), из них у 5–10% диагностируют синдром WPW (одно из нарушений проведения волны возбуждения от предсердий к желудочкам);
- Почти у половины встречаются полные или частичные блокады пучка Гиса (проводящие пути сердечной мышцы).
Нарушение проведения возбуждения по сердечной мышце – основная причина внезапной смерти у пациентов с таким пороком.
Аномалия Эбштейна ведет сразу к нескольким нарушениям кровотока в сердце:
- При сокращении предсердий часть правого желудочка, ниже смещенных створок трикуспидального клапана, не может принять весь объем поступающей крови и растягивается.
- При последующем сокращении желудочка, в том числе и его атриализированного участка, часть крови забрасывается в предсердие через незамкнутые створки клапана, растягивая предсердие и повышая давление в нижней и верхней полых венах (большой круг кровообращения).
- Несоответствие количества крови и размера полости ведет к наращению мышечной массы (гипертрофии) правого желудочка, чтобы сохранить нормальный объем выброса крови.
- Когда резерв утолщения стенки желудочка исчерпан, снижается количество крови, поступающей в сосуды легких для обогащения кислородом – начало развития недостаточной функции сердечной мышцы.
- Наличие сообщения между предсердиями с одной стороны компенсирует перерастяжение правых отделов сердечной мышцы (сброс крови в левую половину), а с другой – ведет к недостатку кислорода в тканях (по артериям течет смешанная кровь) на первых этапах и недостаточности работы левого желудочка на поздних.
Правила лечения
На сегодня известны два основных патогенетических метода лечения синдрома Гийена-Барре, и оба успешно используют специалисты ЦЭЛТ. Это плазмаферез и внутривенная иммунотерапия. Эти методы могут применяться изолированно или использоваться в комплексе, все зависит от конкретной клинической ситуации. Лечение направлено на удаление иммунных комплексов, циркулирующих в крови пациента, или их нейтрализацию. Оба метода лечения равноценны, практически всегда приводят к выздоровлению. Лечение останавливает процесс разрушения периферических нервов, сокращает длительность периода восстановления, способствует уменьшению дефицита.
Плазмаферез – это операция очищения крови. Чаще всего применяется аппаратный плазмаферез на сепараторах непрерывного действия, в ходе которого отобранная из организма кровь разделяется на форменные элементы (или клетки крови) и плазму (или сыворотку). Все токсические вещества находятся в плазме, поэтому она удаляется. Человеку возвращаются его же кровяные клетки, разведенные при необходимости плазмозамещающими растворами или донорской плазмой. Длительность процедуры – около полутора часов, весь курс состоит из 3-х или 5-ти сеансов. За один раз удаляется не более 50мл/кг массы тела плазмы.
В процессе лечения контролируются показатели крови: электролиты, гематокрит, время свертывания и другие.
Иммунотерапия внутривенная – это введение препарата человеческого иммуноглобулина класса G. Эти иммуноглобулины останавливают выработку антител к собственным нервам, попутно снижая продукцию веществ, поддерживающих воспаление. Эти препараты показаны для патогенетического лечения синдрома Гийена-Барре как у взрослых, так и у детей.
Одновременно с проведением специфического лечения обеспечивается тщательный уход за пациентом, включающий профилактику пролежней, пневмонии, контрактур. Часто требуется лечение сопутствующих инфекций. Выполняется профилактика венозного тромбоза, проводится кормление через зонд, контролируется выделительная функция. Лежачим пациентам выполняется пассивная гимнастика, а также ранняя вертикализация, позволяющая избежать расстройств кровотока. При угрозе развития контактуры (неподвижности суставов) возможны парафиновые процедуры. При необходимости используются двигательные тренажеры на основе биологической обратной связи.
Быстрее восстанавливаются пациенты с поражением миелиновых оболочек, аксональные же повреждения требуют более длительного периода реабилитации. Аксональные поражения часто оставляют за собой неврологический дефицит, трудно поддающийся коррекции.
Как проявляется синдром?
В течение нескольких дней, максимально до 1 месяца, нарастает мышечная слабость в ногах, возникают трудности при ходьбе. Далее слабеют руки, последней страдает мимическая мускулатура. Такие симптомы имеют отдельное название – восходящий паралич Ландри.
Но иногда паралич начинается сверху, с рук, распространяясь вниз, но всегда страдают все конечности.
Каждый пятый случай сопровождается параличом мускулатуры туловища, а именно диафрагмы и межреберных мышц. При таком параличе дыхание становится невозможным, требуется искусственная вентиляция легких.
Частое проявление – бульбарный синдром или двусторонний паралич мышц мягкого неба, когда невозможно глотание и четкая речь.
Вместе с двигательными волокнами иногда поражаются и сенсорные. Развиваются нарушения чувствительности, снижаются сухожильные рефлексы, беспокоят боли в конечностях. Боли носят выраженные «нейропатический» характер — жжение, чувство прохождения тока, покалывания. Тазовые расстройства встречаются редко, но чаще всего бывает задержка мочеиспускания, которая в ряде случаев сочетается с избыточной выработкой мочи.
Присоединяется вегетативная дисфункция, которая проявляется колебаниями артериального давления, сердцебиением, другими нарушениями ритма сердца, потливостью, отсутствием кишечной моторики.
Эмбриология
Эмбриология аномалии Эбштейна
Обычно аппарат трехстворчатого клапана формируется путем постепенного высвобождения внутреннего слоя первичного миокарда с расщеплением от кончика желудочка до кольца клапана. Передний клапан полностью индивидуализируется очень рано (эмбрион 16 мм ), тогда как задние и перегородочные (или срединные) створки появляются позже, через 3 месяца.
Болезнь Эбштейна — следствие более или менее полного дефекта этого расщепления, не доходящего до кольца. Развитие перфораций, которые обычно приводят к формированию сосочковых канатиков и мышц, является неполным или отсутствует, отсюда и избыточность клапана.
Симптомы
При редком врожденном пороке уже во внутриутробном положении плод ощущает признаки этого недуга: боли, покалывания, недостаточные кровоснабжение и подход кислорода. Во взрослом возрасте эта болезнь выявляется при физических упражнениях. Человек очень устает, задыхается, тяжело дышит.
Самые тяжелые формы отклонения могут вызывать даже гибель плода. При благоприятном варианте патологии его течение долгое время протекает бессимптомно, а физическое формирование детей соответствует возрасту. В типичных случаях болезнь выявляется в раннем детстве, иногда в первые месяцы жизни ребенка.








