Почему у ребенка колет или болит в области сердца?
Содержание:
Профилактика судорог
Для того, чтобы предотвратить возможное появление судорог, необходимо полноценное питание с достаточным количеством жидкости и электролитов, особенно при интенсивной физической нагрузке или во время беременности.
Ночные судороги и другие судороги покоя часто можно предотвратить с помощью регулярных упражнений на растяжку, особенно если они выполняются перед сном.
Также хорошим средством профилактики судорог является прием препаратов магния и кальция, но требуется осторожность их назначения при наличии почечной недостаточности. При наличии гиповитаминоза необходим прием витаминов группы В, витамина Д,Е
Если пациент принимает диуретики, то необходим обязательный прием препаратов калия.
В последнее время, единственным средством, которое широко используется для профилактики, а иногда и для лечения судорог, является хинин. Хинин использовался в течение многих лет при лечении малярии. Действие хинина обусловлено уменьшением возбудимости мышц. Однако хинин обладает рядом серьезных побочных действий, которые ограничивают его назначение всем группам пациентов (тошнота, рвота, головные боли, нарушения ритма сердца, нарушение слуха и т.д.).
Ребенок вдруг начал ходить на носочках — нормально ли это или стоит обратиться к врачу?
Каждый родитель всегда переживает о здоровье своего ребенка
Любые поводы для беспокойства могут перерасти в панику, поэтому важно знать, когда стоит беспокоиться и обратиться к врачу, а когда нет
Если малыш в 1 год стал ходить на носочках — стоит ли бить тревогу?
Зачастую кроха в годовалом возрасте уже уверенно передвигается самостоятельно или за ручку с родителями. Иногда родители замечают, что их дети начинают ходить на носочках.
Нужно ли беспокоиться в этом случае? Американские педиатры уверенно заверяют — если малыш до 3 лет наступает не на всю стопу, то поводов для беспокойства быть не может. Наши педиатры полностью согласны с этим мнением.
Если ребенку годик, а он начал иногда ходить на цыпочках, то паниковать точно нет нужды.
Причины, из-за которых ребенок в 1 год ходит на носочках, рассмотрим ниже:
- ходунки — изначально кроха учился ходить именно на цыпочках, потом становиться полностью на стопу будет сложно;
- подражание маме, которая ходит на каблуках;
- стремление побыстрее вырасти;
- гиперактивность.
Это основные причины того, когда малыш в годик становится на носочки. Если он просто периодически поднимается на цыпочки, например, замерз или пытается до чего-то дотянуться, то в этом случае вам не нужно переживать, все в порядке.
Если замечаете, то что малыш стал на цыпочки и начинает так ходить, одергиваете его, объясните что так делать не нужно. Помните о том, что для ребенка, и его полноценного развития, очень важны физические упражнения.
Например, для укрепления мышц и общего оздоровления, можно дома регулярно заниматься с ним гимнастикой, а также очень полезно плавание — оно укрепляет именно икроножные мышцы.
Если же присутствуют другие симптомы и малыш часто становится на носочки, лучше проконсультироваться с доктором.
Возможные физиологические отклонения
Если ребенку не больше двух лет и он ходит на носочках, то это может говорить и о серьезных заболеваниях:
- ДЦП — чаще всего выявляется еще в роддоме;
- мышечная дистония — неравномерное мышечное напряжение в ногах;
- пирамидная недостаточность — нарушения в нервной системе;
- родовые травмы;
- психологические травмы и проблемы в семье.
Не откладывайте обращение к врачу, если годовалый малыш ходит не полностью наступая на стопу. Причинами ходьбы на носочках могут быть и серьезные заболевания, своевременно приступив к лечению которых, можно полностью избавиться от проблемы.
Куда обратится?
Если годовалые дети при ходьбе на цыпочках не начинают учится нормально передвигаться, то это грозит серьезными дополнительными проблемами.
Передняя часть стопы растет и укрепляется, в то время, как пятка не развивается совсем, так как в этом просто нет необходимости. При малейших подозрениях, обратитесь к педиатру, который проведет осмотр и, вполне возможно, направит вас к более узкому специалисту.
Помните о том, что неправильная походка в годик может привести к серьезным проблемам — задержке развития, кривошее, косолапости.
Пути к выздоровлению
Если обнаружены проблемы, то лечение будет индивидуальным и зависеть от причин появления отклонений в развитии. Если годовалый ребенок делает шаги на носочках часто, у него уже выработался такой навык, то педиатр может порекомендовать следующее лечение:
- физиотерапию;
- электрофорез;
- лечебный массаж;
- ванночки с травяными отварами;
- лечебную гимнастику.
Лечение может проводиться как в стационаре, так и в домашних условиях, все зависит от сложности ситуации.
Вывод
В любом случае помните о том, что если ребенок в 1 год изредка становится на цыпочки, то вам переживать из-за этого не стоит. Но если вы постоянно наблюдаете такую походку, не откладывайте с визитом к врачу.
От автора
Я рада что вы дочитали данную статью до конца. Могу предположить, что она вам понравилась, а отсутствие рекламы, которая постоянно отвлекает от чтения, создало комфортные условия для вашего времяпрепровождения на моем канале.
Поставьте «Лайк» если статья удовлетворила ваш интерес. Ваша оценка будет мне подспорьем писать более интересный материал.
Я буду благодарна, если вы подпишитесь на мой канал, перейдя по этой ссылке или нажав кнопку «Подписаться» под этой статьей. Обещаю радовать вас только качественным контентом!
Причины одышки
Одышка вызывается различными причинами. Наиболее частыми причинами одышки являются:
- заболевания сердечно-сосудистой системы. Сердечно-сосудистые патологии приводят к недостаточному кровообращению. Органы не получают необходимое количество кислорода, в крови накапливается углекислый газ. Организм реагирует на подобное состояние учащением дыхания – через легкие за единицу времени прокачивается больше воздуха. Одышка, обусловленная сердечной патологией, возникает или усиливается после физических нагрузок или в положении лежа. В сидячем или полусидячем положении одышка проходит. Подобная одышка характеризуется затрудненным вдохом;
- патологии дыхательной системы. Одышка может быть обусловлена возникновением препятствий для прохождения воздуха через дыхательные пути, например, при сужении просветов бронхов. Поэтому одышка – типичный симптом при бронхиальной астме. В этом случае затруднён выдох. Также одышка может вызываться уменьшением дыхательной поверхности легочной ткани. В результате подобного уменьшения, для того чтобы сохранить необходимое количество поступающего в кровь кислорода, требуется более интенсивная работа легких, то есть более частый вдох. Список заболеваний дыхательной системы, при которых может наблюдаться одышка, обширен и включает такие опасные патологии как опухоли, пневмонию, хронические обструктивные болезни легких и другие;
- анемия. Недостаток красных кровяных телец (эритроцитов) и гемоглобина приводит к тому, что даже при нормальной работе сердца и легких, кровь не в состоянии обеспечить органы необходимым количеством кислорода, и организм пытается компенсировать это, увеличив частоту дыхания;
- неврозы и панические атаки. В этом случае клиническое обследование не выявляет патологий сердца и легких, но субъективно больной испытывает недостаток воздуха, а психоэмоциональные изменения приводит к учащению дыхания.
- ожирение и сахарный диабет также часто приводят к появлению одышки.
Классификация
Согласно этиологическому фактору подобное заболевание делится на:
— первичный – связанный с врождёнными аномалиями ЖКТ или генетической предрасположенностью;
— аллергический колит у детей;
— алиментарный, вызванный пищевыми отравлениями;
— медикаментозный; неспецифический колит у детей;
— токсический;
— паразитарный, в том числе и псевдомембранозный колит;
— лучевой; постинфекционный колит у детей;
— невротический.
В зависимости от эндоскопических и морфологических изменений воспалительный процесс бывает:
— катаральным;
— атрофическим;
— язвенно-эрозивным.
По клинической форме протекания существуют такие виды воспаления:
— острый колит у детей;
— хронический колит у детей;
— неспецифический язвенный колит;
— спастический колит у детей.
Классификация по характеру протекания делит воспалительное поражение толстого кишечника на такие разновидности:
— монотонный;
— рецидивирующий;
— прогрессирующий;
— латентный.
В зависимости от степени тяжести различают: лёгкий колит; среднетяжелый колит; тяжёлый колит.
Помимо этого, существует разделение подобной болезни, которое диктуется местом локализации воспалительного очага:
— тифлит – соответствует поражению слепой кишки;
— тифлоколит – говорит об одновременном вовлечении в патологию слепой и восходящей кишки;
— трансверзит – указывает на воспаление поперечно-ободочного отдела;
— ангулит кишечника – диагностируется при влиянии воспалительного процесса на поперечно-ободочную и нисходящую часть толстого кишечника;
— сигмоидит – обуславливается воспалительным поражением сигмовидной кишки;
— проктосигмоидит – характеризуется воспалением не только сигмовидной, но и прямой кишки;
— проктит – говорит про воспаление прямой кишки.
Помимо этого, колит у ребёнка может быть осложнённым и неосложненным.
Методы лечения межреберной невралгии
Лечение межреберной невралгии носит комплексный характер. Врач решает одновременно несколько задач.
Необходимо снизить остроту боли, а желательно – полностью устранить болевой синдром. Для этой цели назначается противовоспалительная терапия.
Важно устранить причину, вызвавшую поражение нерва. Если заболевание имеет вирусную природу, проводится противовирусная терапия
При мышечно-тоническом синдроме назначаются миорелаксанты. При защемлении нерва в месте выхода из позвоночного канала может быть назначена мануальная терапия. При опухолевых процессах необходимо хирургическое лечение.
Также проводится лечение, направленное на укрепление нервной ткани.
Лечение в период острой боли
В период острой боли хотя бы несколько дней следует соблюдать постельный режим. Постель должна быть ровной и твердой. Хорошо помогает «сухое тепло». Например, грудь можно обмотать шерстяным платком. Применяются теплые компрессы, перцовый пластырь, горчичники (необходимо избегать постановки горчичников непосредственно на позвоночный столб). Рекомендуется массаж с противовоспалительными и согревающими мазями. По назначению врача применяются седативные препараты и нестероидные анальгетики.
В этот период необходимо избегать физических нагрузок, стрессов. Нельзя принимать алкоголь.
Последующее лечение
Дальнейшее лечение включает в себя:
-
физиотерапию (используются такие методы, как УФ-терапия, УВЧ, электрофорез, дарсонвализация, магнитотерапия);
-
массаж;
-
рефлексотерапию;
- лечебную физкультуру.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Причины перекоса (смещения) таза
В первую очередь, перекос таза вызывается обычным дисбалансом мышц. Технологии развиваются очень быстро и сидячий образ жизни является одной из основных причин развития дисбаланса, потому что наш организм требует определенного объема движений, который он не получает. Длительное сидение и низкая физическая активность являются достаточными условиями для развития мышечного дисбаланса, приводящего к перекосу таза и вследствие этого появления дисфункциональных нарушений в позвоночнике и возникновению болей в спине.
Несчастные случаи и травмы являются частыми причинами перекоса таза, например при боковом ударе, при подъеме тяжестей с одновременным скручиванием, при падении на одну сторону, при ношении тяжестей сбоку, например ношение ребенка на бедре или тяжелой сумки постоянно на одном плече. У женщин таз с рождения менее стабилен, чем у мужчин, так как необходима определенная гибкость и эластичность тазовых структур для нормального прохождения беременности и родов. Поэтому, беременность нередко является основной причиной смещения таза у женщин.
Повреждение мышц таза является наиболее частой причиной перекоса. Травмированные мышцы обычно уплотняются и смещаются для того, чтобы защитить окружающие структуры. Если повреждаются мышцы в районе таза, например крестца, то уплотнение мышц будет приводить к воздействию на связки,прикрепленные к тазу и суставам.В результате этого такие структуры, как крестцово-подвздошные сочленения также будут иметь определенную диспозицию. Уплотнение мышц после повреждения сохраняется до полного восстановления мышцы в и течение этого периода времени таз остается в ненормальном положении.
Разница длины ног также может быть причиной перекоса таза и в таких случаях перекос может быть справа налево или наоборот. Но смещение может быть также вперед или назад или может быть скручивание таза.
Много состояний может привести к мышечным спазмам, которые вызывают скручивание таза. Грыжа диска может вызвать мышечный спазм адаптивного характера и в свою очередь в антальгическому сколиозу с функциональным перекосом таза. У активных людей часто возникают напряжение в области икроножных мышц, что в свою очередь создают напряженность вокруг таза. Операции, такие как замена тазобедренного сустава, также могут быть причиной изменения позиции таза.
Поскольку таз является одним из наиболее напряженных участков тела из-за двигательной активности и поддержки веса, движения, вызывающие боль и скованность, являются ярким показателем наличия проблем с расположением таза. Боль в спине, в частности, является частым индикатором перекоса таза. Кроме участия в движении в полости таза находятся: часть органов пищеварения, нервы, сосуды, репродуктивные органы. Поэтому, кроме болей в спине, симптомы могут быть и другие, такие как онемение, покалывание, нарушения со стороны мочевого пузыря и кишечника или проблемы в репродуктивной сфере. Чаще всего, изменения в следующих мышцах приводят к диспозиции таза:
M.Psoas major (поясничная мышца) анатомически может привести к экстензии и флексии бедра, что приводит к смещению таза вперед.
M.Quadriceps (четырехглавая мышца), особенно прямая мышца, может привести к флексии бедра.
M.Lumbar erectors может вызвать экстензию поясницы.
M.Guadratus lumborum при двустороннем уплотнении может вызвать увеличение экстензии поясницы.
M.Hip adductors (приводящие мышцы бедра) могут приводить к наклону таза вперед в результате ротации бедра внутрь. Это приводит к укорочению приводящей мускулатуры.
M.Gluteus maximus (большая ягодичная мышца) отвечает за экстензию бедра и является антагонистом мышцы psoas major.
M.Hamstrings Мышца задней поверхности бедра, эта мышца может быть уплотнена.Мышца может быть слабой, в то же время уплотниться за счет того, что является синергистом мышцы gluteus maximus и это может быть компенсационного характера. Глубокие мышцы брюшной стенки, включающие поперечные брюшные мышцы и внутренние косые мышцы могут напрягаться из-за ослабления мышц lumbar erectors
Прогноз. Профилактика
Естественное течение миокардитов варьирует так же как и его клинические проявления. У ранее здоровых людей почти всегда отмечается восстановление состояния сердечно-сосудистой системы. При миокардитах, связанных с вакцинацией против натуральной оспы, обычно также происходит быстрая нормализация клинических, лабораторных и эхокардиографических показателей.
Если даже заболевание проявляется сердечной недостаточностью, у больных нередко отмечается лишь слабовыраженное нарушение функции желудочков сердца (фракция выброса левого желудочка от 40 до 50 %), а улучшение происходит в течение недель или месяцев.
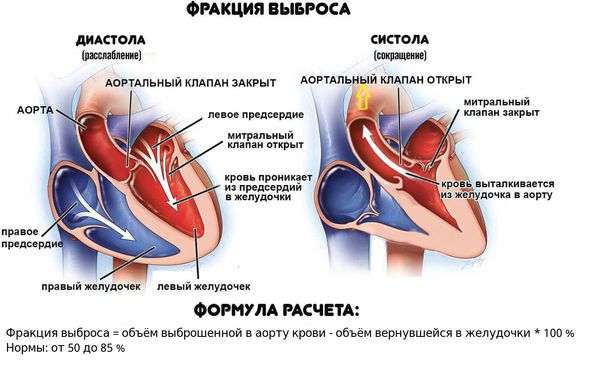
Реже развивается тяжёлое нарушение функции левого желудочка — снижение фракции выброса до 35 % и менее и увеличение конечного диастолического размера левого желудочка до 60 мм и более. В этой группе больных в половине случаев в дальнейшем развивается хроническое нарушение функции левого желудочка, а в 25 % случаев сердечная недостаточность прогрессирует до терминальной стадии, при которой требуется трансплантация сердца или наступает смерть. Однако у оставшихся 25 % больных отмечается спонтанное восстановление функции левого желудочка.
У небольшого числа больных с выраженным нарушением функции левого желудочка заболевание проявляется кардиогенным шоком, при котором нужна механическая поддержка кровообращения. При этом может потребоваться либо достаточно кратковременная поддержка, либо более длительная, продолжающаяся до восстановления функции левого желудочка или трансплантации сердца.
При молниеносном течении миокардита возможен наиболее благоприятный прогноз с выживаемостью, достигающей более 90 %, и без осложнений.
Обморочные состояния, блокада ножек пучка Гиса или снижение фракции выброса левого желудочка менее 40 % можно считать прогностическими показателями смерти или трансплантации сердца. Выраженные симптомы сердечной недостаточности также являются факторами неблагоприятного прогноза.
При вирусных миокардитах в 40-60 % случаев возможно спонтанное восстановление функции миокарда, при этом прогноз благоприятен. Если функции сердечной мышцы не восстанавливаются, то прогноз хуже. В настоящее время отсутствуют надёжные методы, которые позволяли бы прогнозировать спонтанное восстановление функции миокарда. Однако уменьшение числа миоцитов вследствие апоптоза (программируемой гибели клеток) приводит к прогрессированию дисфункции миокарда, так как при этом ограничивается восстановление сердечной мышцы.
Профилактика миокардитов
- проводить санацию очагов хронической инфекции в организме (хронический тонзиллит, гайморит, кариес и др.);
- избегать контакта с людьми, заболевшими вирусными или бактериальными инфекциями;
- вакцинироваться против кори, краснухи, дифтерии, эпидемического паротита, полиомиелита, вируса гриппа;
- соблюдать личную гигиену, что убережёт от поражения грибками, вирусными и бактериальными инфекциями;
- использовать меры защиты от клещей (репелленты, защитная одежда) и других насекомых для исключения заражения болезнями, возбудителей которых переносят эти насекомые;
- вести здоровый образ жизни для профилактики острых респираторных вирусных и бактериальных инфекций.
Важно помнить, что лечение при миокардите назначает врач-кардиолог, самолечение опасно и недопустимо.
Причины
Онемение может быть признаком широкого спектра заболеваний или состояний, при которых есть ограничение притока крови или повреждение нервов.
Временное онемение может быть связано с любой деятельностью, которая вызывает длительное давление на нерв (нервы), например, сидение со скрещенными ногами или езда на велосипеде на большие расстояния. Онемение может также возникать вследствие умеренной или серьезной ортопедической или сосудистой патологии, а также состояний и заболеваний, которые приводят к повреждению нервной системы. В некоторых случаях, онемение является симптомом опасного для жизни состояния, которое требует экстренной медицинской помощи.
Сердечно-сосудистые причины онемения
Онемение может быть вызвано нарушением (отсутствием) притока крови к определенной области из-за таких состояний, как:
- Артериовенозные мальформации
- Болезнь Бюргера
- Тромбоз глубоких вен (тромб в ногах может оторваться, что может приводить к легочной эмболии в легких, инфаркту, инсульту)
- Отморожения
- Заболевания периферических артерий (атеросклероз сосудов, при котором происходит сужение артериального русла).
- Синдром Рейно, при котором происходит стойкий спазм периферических сосудов и нарушается кровообращение в дистальных отделах конечностей. Спазм сосудов, как правило, провоцируется холодом или иногда стрессом.
Ортопедические причины онемения
Онемение может также возникать из-за наличия незначительных или серьезных ортопедических заболеваний, которые приводят к повреждению нервов:
- Хлыстовая травма шеи
- Переломы костей
- Синдром запястного канала
- Дегенеративные заболевания межпозвонкового диска
- Грыжа межпозвоночного диска
- Компрессия ущемление нерва
- Остеопороз
Неврологические причины онемения
Онемение в результате компрессии нерва или повреждение нервов может быть связано с такими заболеваниями, как:
- Алкоголизм
- Опухоли головного мозга
- Диабетическая нейропатия
- Энцефалит
- Отравление тяжелыми металлами, такими как отравление свинцом
- Гипотиреоз
- Рассеянный склероз
- Периферическая нейропатия
- Травма спинного мозга или опухоли
- Инсульт
- Системная красная волчанка
- Миелит
- Миелопатия
- Недостаток витамин В12
Онемения во время беременности
Беременные женщины сталкиваются со многими изменениями в организме, и онемение является одним из них. У некоторых беременных женщин развивается запястный туннельный синдром и, как полагают, это связано с задержкой воды в теле при беременности.
По мере развития плода происходит накопление жидкости в организме, ткани набухают, в том числе и в области запястья, возникает компрессия срединного нерва и развивается синдром запястного канала. Симптомы запястного туннельного синдрома более выражены в утренние часы, так как происходит накопление жидкости в организме в ночные часы. Как правило, синдром запястного канала беременных излечивается самостоятельно после родоразрешения.
Онемение у детей
Существует много причин, из-за которых дети могут испытывать онемение в различных частях тела. Нарушения питания, нехватка витаминов и минералов могут быть причиной онемения в нижних конечностях, это особенно характерно для нехватки для витаминов группы B. Спортивные травмы также могут быть причиной онемения
Поэтому, в детском возрасте необходимо внимание родителей к жалобам детей на онемение, которое длится более нескольких минут и может быть признаком повреждения связок, сухожилий или костных переломов. Нередко тревога в детском возрасте может быть источником онемения губ и лица
Лечение
Лечение мышечной боли зависит от причины появления этого симптома. Поэтому, самым важным фактором, определяющим тактику лечения, является постановка точного диагноза. Например, если боли в мышцах обусловлены приемом определенных препаратов, то в таких случаях бывает достаточно прекратить прием этих лекарств или заменить их на другие медикаменты. Медикаментозное лечение при болях в мышцах может включать как препараты НПВС или анальгетики, так и даже опиаты.
Острая боль в мышцах
При острых мышечных болях, возникших после травмы, необходимо обеспечение покоя и разгрузка, в некоторых случаях иммобилизация. Кроме того, хороший эффект в таких случаях дает местное охлаждение с помощью льда, обернутого в полотенце, что позволяет уменьшить отек, воспаление, боль. Кроме того, необходимо прекратить нагрузки, которые привели к мышечной боли. Для лечения мышечных травм требуется достаточно много времени, так как раннее восстановление обычных нагрузок может привести к хронизации болевого синдрома и избыточному рубцеванию мышечной ткани, а в тяжелых случаях к развитию оссифицирующего миозита.
Хронические боли в мышцах
Лечение хронических болей может включать в себя применение тепловых процедур, а также других методов лечения, таких как:
- Иглоукалывание и точечный массаж
- Электротерапия (терапия через электричество)
- Электромиостимуляция
- Физиотерапия
- ЛФК
- Мануальная терапия
Систематические упражнения (ЛФК) особенно актуальны, когда причиной хронических болей являются дегенеративные заболевания позвоночника, такие как остеохондроз, спондилез, грыжа диска.
Хирургические методы лечения применяются при тяжелых травматических повреждениях мышц или при наличии компрессии нервных корешков.








