Пищевое отравление
Содержание:
- Лечение гипертонической болезни
- Как распознать скачки давления?
- Учащенный пульс и сердцебиение ночью — причины
- Понятие нормы АД
- Какие обследования потребуются?
- Лечение
- Симптомы ночной гипертензии
- Продукты вредители
- В чем опасность повышения АД к вечеру
- Причины вечерней гипертензии
- Можно ли самостоятельно быстро поднять сатурацию?
- Продукты питания, повышающие давление
- Возможные осложнения
- Может ли быть шум в голове при внутричерепном давлении?
- Какие обследования потребуются?
- Методы лечения
Лечение гипертонической болезни
Лечение АГ включает изменение образа жизни и подбор лекарственных препаратов для стабилизации АД.
Внимание! Изменение образа жизни может улучшить прогноз при артериальной гипертензии в не меньшей степени, чем идеально контролируемое с помощью препаратов артериальное давление. Мероприятия по изменению образа жизни включают в себя:
Мероприятия по изменению образа жизни включают в себя:
- Отказ от курения. Продолжительность жизни у курильщика в среднем на 10-13 лет меньше, чем у некурящих, причем основной причиной смерти становятся сердечно- сосудистые заболевания и онкология. Также известен факт, что выкуренная сигарета может стать причиной одномоментного повышения АД на 20-40 мм. рт. ст.
- Соблюдение диеты. Низкокалорийная пища с употреблением большого количества растительной пищи поможет уменьшить вес. Известно, что каждые 10г лишнего веса повышают артериальное давление на 10 мм.рт.ст. Уменьшение употребления поваренной соли до 4-5 грамм в сутки доказано снижает уровень артериального давления поскольку при уменьшении соли уменьшается и задержка излишков жидкости сосудистом русле.
- Физические нагрузки. Во многих проводимых исследованиях доказано, что регулярные физические нагрузки способствуют снижению средних цифр артериального давления. Больным АГ рекомендуются умеренные аэробных нагрузки (ходьба, бег трусцой, езда на велосипеде, плавание) не менее 30 минут в течении 5-7 дней в неделю.
Медикаментозное лечение, согласно последним Европейским и Российским рекомендациям, проводиться пятью основными классами препаратов: диуретиками, антагонистами кальция, бета-блокаторами, ингибиторами ангиотензипревращающего фермента(АПФ), блокаторами рецепторов ангиотензина как в виде монотерапии, так и в определенных комбинациях.
- Диуретики (тиазидные в том числе гидрохлортиазид и индапамид, петлевые — при гипертонии для постоянного приема зарегистрирован только торсемид и К-сберегающие) — уменьшают объем циркулирующей крови и снижают давление;
- Бета — блокаторы. Данная группа препаратов замедляет частоту сердечных сокращений и уменьшает сократимость миокарда, таким образом снижая АД;
- Блокаторы кальциевых каналов делят на две основные группы и обе применяются для снижения АД. Основным механизмом действия дегидроперидиновых антагонистов кальция является периферическая вазодилятация, т. е. расширение периферических сосудов и таким образом уменьшение ОПСС (общего периферического сосудистого сопротивления), и следовательно, снижение АД; Негидроперидиновая группа снижает ЧСС, замедляя проведения импульса между предсердиями и желудочками сердца.
- Ингибиторы АПФ. Препараты этой группы, снижают АД, влияя на сложный механизм превращения ферментов, которые способствуют повышению тонуса сосудистой стенки и как следствие, при снижении этого тонуса снижается и сосудистое сопротивление.
- Блокаторы рецепторов ангиотензина действуют по схеме, подобной механизму влияния ингибиторов АПФ, только на более высоком уровне обмена ферментов (поэтому не вызывают кашель, но при этом иногда и менее эффективны).
Другие антигипертензивные препараты: ингибиторы ренина, препараты центрального действия и альфа блокаторы,ингибиторы минералокотикоидных рецепторов в настоящее время чаще назначаются в составе комбинированной терапии и практически не применяются в качестве монотерапии для лечения АГ.
Некоторые препараты более предпочтительны для конкретных ситуаций,в зависимости от возраста, пола пациента, клинического состояния на момент осмотра и наличия сопутствующих заболеваний. Также существуют рекомендации по оптимальным, рациональным и менее изученным комбинациям препаратов для снижения АД.
Как распознать скачки давления?
К скачкам давления могут приводить самые разные факторы. Поэтому необходимо внимательно относиться к собственному здоровью. Люди, которые уже столкнулись с данной проблемой, отмечают появление характерной симптоматики:
- изменение цвета лица (от белого до красноватого);
- слабость во всем теле;
- тремор конечностей;
- ощущение нехватки воздуха;
- появление рвоты, тошноты;
- боли в зоне сердца;
- обмороки;
- учащение пульса.
Кружится и болит голова, одышка, нарушение зрения — эти и представленные выше симптомы сигнализируют о проблемах со здоровьем. В таком случае необходимо сразу измерить давление. В ходе процедуры рука должна оставаться в спокойном состоянии. Измерять показатели рекомендуется каждые 20 минут в течение двух часов. Если подобная ситуация будет повторяться, нужно обратиться к врачу для обследования организма на предмет скачков давления, причины то высоких, то низких показателей.
Учащенный пульс и сердцебиение ночью — причины
Люди, которые спят на боку, особенно на левом боку, склонны к учащенному сердцебиению ночью. Причина этого в том, что сердце находится рядом с грудной стенкой, и это ощущение отражается.
Сердцебиение также может быть более заметным ночью, поскольку меньше отвлекающих факторов и низкий уровень шума, когда вы лежите в постели.
Существует несколько возможных причин учащенного сердцебиения, включая внешние факторы и некоторые сопутствующие заболевания.
Распространенные причины включают в себя:
- физические упражнения или другую физическую активность
- некоторые препараты, такие как ингаляторы от астмы, лекарственные средства против простуды или таблетки для лечения заболеваний щитовидной железы
- алкоголь
- стресс или другие сильные эмоции
- рекреационное употребление наркотиков
- кофеин
- использование никотина
Ряд сопутствующих заболеваний также могут вызывать учащенное сердцебиение:
- гиперфункция щитовидной железы
- низкое кровяное давление
- аритмия, нерегулярное сердцебиение
- низкий уровень сахара в крови
- анемия
Исследование 2021 года с участием 688 человек с учащенным сердцебиением показало, что в 81% случаев симптомы были связаны с сердечной аритмией. Авторы считают, что раннее выявление и лечение аритмии являются ключом к лечению данного состояния.
Следующие триггеры также могут вызывать учащенное сердцебиение:
- обезвоживание
- беременность
- лихорадка
- употребление продуктов с высоким содержанием глутамата натрия (MSG), жира или сахара
Понятие нормы АД
Под АД мы понимаем силу, с которой перекачиваемая сердечным «насосом» кровь давит на сосуды. Зависит давление от возможностей сердца, от объема крови, который оно может перегнать в пределах одной минуты.
Клиническая картина
Показания тонометра могут меняться по разным причинам:
- Сила и частота сокращений, обуславливающих движение жидкости по кровяному руслу;
- Атеросклероз: если на сосудах есть кровяные сгустки, они сужают просвет и создают дополнительную нагрузку;
- Состав крови: некоторые характеристики могут быть сугубо индивидуальными, если кровоснабжение затруднено, это автоматически вызывает повышение АД;
- Изменение диаметра сосуда, связанное с перепадами эмоционального фона при стрессах, паническом настроении;
- Степень эластичности сосудистой стенки: если она утолщенная, изношенная, это препятствует нормальному кровотоку;
- Щитовидная железа: ее работоспособность и возможности гормонального фона, регулирующие эти параметры.
На показатели тонометра оказывает влияние и время суток: ночью, как правило, его значения снижаются.
Эмоциональный фон, как и лекарства, кофе или чай могут, как понижать, так и повышать АД.
Все слышали о нормальном давлении – 120/80 мм рт. ст. (именно такие цифры регистрируются обычно в 20-40 лет).
До 20 лет физиологической нормой считают слегка пониженное АД – 100/70. Но этот параметр достаточно условный, для объективной картины надо учитывать допустимый интервал для верхней и нижней границы нормы.
Для первого показателя можно внести поправки в интервале 101-139, для второго – 59-89. Верхний предел (систолический) тонометр фиксирует в момент максимальных сердечных сокращений, нижний – (диастолический) – при полном расслаблении.
Нормы давления зависят не только от возраста, но и от половой принадлежности. У женщин старше 40-ка идеальными считаются значения 140/70 мм рт. ст. Незначительные погрешности не влияют на здоровье, существенное снижение может сопровождаться неприятными симптомами.
АД имеет свою возрастную норму:
- 16-20 лет: 100-120 / 70-80;
- 20-30 лет: 120-126 / 75-80;
- К 50-ти годам норма давления у человека достигает 130/80;
- После 60-ти нормальными считают показания тонометра 135/85;
- На 70-м году жизни параметры увеличиваются до 140/88.
Наш организм способен контролировать АД сам: при адекватных нагрузках кровоснабжение усиливается, и показатели тонометра увеличиваются на 20 мм рт. ст.
Какие обследования потребуются?
Ведением пациентов с артериальной гипертензией, тем более, текущей в вечернее время суток занимаются кардиологи. На усмотрение специалиста привлекаются нефролог, невролог, эндокринолог.
Перечень возможных исследований:
- Осмотр пациента, оценка жалоб. Объективизация симптомов для дальнейшего анализа и сопоставления факторов.
- Сбора анамнеза (личного и семейного). Возможна отягощенная наследственность, присутствие вредных привычек.
- Измерение артериального давления с помощью тонометра. На двух руках.
- Исследование суточной динамики АД. Используется холтеровский монитор, который ставится на 24 часа и прежде программируется. Измерение производится каждые 20-40 минут с фиксацией результатов в памяти аппарата.
- Эхокардиография. Ультразвуковая методика. Гипертензия дает характерные изменения со стороны сердца (утолщение миокарда, гипертрофия левого желудочка).
- Анализ крови общий, биохимический, исследование мочи.
- Оценка уровня гормонов, неврологического, нефрологического статуса посредством специальных методик.
Комплексное обследование — залог быстрой постановки диагноза.
Лечение
Лечением повышенного артериального давления в ночное время должен заниматься квалифицированный врач. Терапия народными средствами без консультации со специалистом может привести к непредсказуемым последствиям. Пациент должен обеспечить себе полный покой. Лечение в домашних условиях должно согласовываться с врачом.
Нужно регулярно пользоваться тонометром и контролировать все изменения для профилактики высокого артериального давления. Для оказания первой помощи в стационарных условиях используют “,Нитроглицерин”,, “,Эналаприн”,, нитропруссид натрия, “,Метопролол”,, “,Эммолол”,, диуретики.
При выборе препаратов для лечения и профилактики высокого артериального давления, врач учитывает состояние пациента, симптомы, полученные результаты обследования, противопоказания. При гипертоническом кризе больному показана срочная госпитализация. Вместе с медикаментами врач может посоветовать дополнить ежедневный рацион продуктами, в которых содержится калий. При незначительных симптомах повышенного артериального давления пациенту рекомендуют употреблять свежие овощные соки, травяные чаи, ягоды, фрукты, продукты природного происхождения. Это лучшие средства профилактики в домашних условиях.

Наиболее эффективными средствами народной медицины считается измельченная клюква с медом, диуретические сборы лечебных трав (листья брусники). При повышенном артериальном давлении рекомендуется включать в ежедневный рацион печеный картофель, чеснок, черноплодную рябину, морковь, имбирь, калину.
Симптомы ночной гипертензии
Если давление по ночам поднимается редко – нет повода для волнения. При постоянной гипертензии в ночное время нужно детальное клинико-лабораторное обследование, чтобы установить первопричину. Характерных симптомов у патологии нет. По показателям АД ее делят на три стадии:
- до 160/100 – начальная: бессонница, головная боль, дискомфорт за грудиной;
- до 180/110 – выраженной симптоматики: присоединяется одышка, мушки в глазах, стенокардия, снижение трудоспособности;
- 200/120 и выше – стадия осложнений: симптомы пораженных органов мишеней: ухудшение слуха, зрения, памяти, сердечная недостаточность, нефропатия.
Ночью могут быть приступы удушья, ощущение страха.
Продукты вредители
О том, что нитрат натрия (Е251) может спровоцировать приступ мигрени, мы уже говорили. Отметим только, что этот консервант способен накапливаться в организме, поэтому при отказе от продуктов, содержащих его, приступы мигрени некоторое время еще могут наблюдаться, особенно если к действию Е251 присоединяется негативный эффект от другой пищевой добавки.
Глутамат натрия (Е621) делает любую еду вкусной и ароматной.
Часто глутамат натрия добавляют в еду в кафе и ресторанах восточной кухни. Пищевая добавка может накапливаться в организме и провоцировать головные боли. Самой опасной и сильнодействующей пищевой добавкой является аспартам (Е951). У многих людей страдающих мигренью, этот подсластитель чуть ли не мгновенно вызывает приступ головной боли. К тому же вещество усиливает болевые ощущения и увеличивает частоту приступов (при регулярном употреблении продуктов, содержащих Е951).
Подсластитель входит в состав некоторых газированных напитков, йогуртов, творожных сырков, печенья, конфет и других сладостей.
Высокий уровень содержания липидов в крови способен провоцировать приступы мигрени. Сократив поступление жиров, можно уменьшить частоту приступов или даже совсем избавиться от мигрени.
Чтобы грамотно подобрать рацион с низким содержанием жира, потребуется помощь диетолога. Считается, что для профилактики и лечения мигрени в организм должно поступать от 27 до 40 г жира в сутки. Точное количество зависит от возраста, пола, веса, роста, состояния здоровья человека.
Из рациона вовсе исключают трансжиры и ограничивают насыщенные жиры, а ненасыщенные — употребляют в умеренном количестве. Пищу рекомендуется готовить без жира. Жирное мясо, сало, колбасы, мясные изделия, консервы в масле из рациона нужно исключить. Из мясных продуктов можно употреблять телятину, курицу (без кожи), мясо кролика. В рацион полезно ввести побольше рыбы, морепродуктов, овощей, фруктов, круп.
В чем опасность повышения АД к вечеру
Если вечерняя гипертензия случается не часто, составляет около 15 единиц разницы между нормальным кровяным давлением и его скачком, проходит самостоятельно, без последствий (часто ее просто не замечают), причин для тревоги нет. Как правило, триггерами такого процесса становится переутомление или стресс.
Если же синдром вечерней гипертензии наблюдается почти ежедневно, вызывает чувство дискомфорта, а цифры систолического, диастолического биомаркера запредельны, проблему нужно решать радикально.
Различают три степени высокого давления, каждая из которых отличается скоростью нарастания симптоматики, последствиями:
- легкая (мягкая) фиксируется на уровне от 140/90 до 160/100, она не критична, не поражает органы-мишени: сердце, почки, головной мозг;
- средняя (умеренная) – до 180/110, характеризуется медленным формированием патологии внутренних органов, приводит к гипертрофии левого желудочка, изменениям сосудов глазного дна, ангиоспазму;
- тяжелая (критичная) – все, что выше 180/110 – максимально опасная из-за потери артериями эластичности, риска разрыва с развитием инфаркта, инсульта, чревата внезапной смертью.
Высокое давление вечером, которое держится достаточно длительный период времени, опасно тем, что его обычно не замечают, списывая неприятные ощущения на естественную усталость, перенапряжение. Поэтому оно постепенно способно спровоцировать целый ряд патологических проявлений, особенно опасных для сердца, сосудов, почек, глаз.
Сердечные проблемы
Суть – нарушение кровоснабжения, кислородоснабжения миокарда:
- ГЛЖ (гипертрофию левого желудочка), толщина стенок которого обычно не превышает 11 мм, а из-за постоянного выталкивания крови из сердца с усилием (при повышенном АД) – гипертрофируется. Патология не имеет возрастных рамок, лечится только хирургически. Но на практике такие пациенты подлежат консервативной коррекции, поскольку опасности для здоровья нет. Пациент ощущает небольшой дискомфорт, слегка нарушается качество жизни.
- Аритмия уже не так невинна, может привести к мерцательной аритмии или патологической брадикардии, в зависимости от зоны поражения проводящей системы сердца, что чревато остановкой органа. Чувство дискомфорта сохраняется, качество жизни может существенно ухудшиться. Развивается сердечная недостаточность, синдром хронической усталости из-за гипоксии, нарушенного питания сердечной мышцы. Миокард постоянно работает с усилием, отдыхает мало, перенапрягается, требует купирования такого состояния.
- Ишемическая болезнь сердца, стенокардия, сначала напряжения, затем, покоя – предшественник инфаркта с некрозом сердечной мышцы. Это еще одно опасное последствие высокого вечернего давления, ведь инфаркт внезапен, требует немедленной специализированной помощи.
Без своевременного медицинского вмешательства проблемы могут стать необратимыми.
Патология сосудов
Суть – трансформация сосудистой стенки, замена мышечной ткани на соединительную, сужение просвета, отложение холестериновых бляшек. На этом фоне возникает:
- Сбой работы органов зрения: гипоксия, ангиоспазм, плохое кровоснабжение. Самым опасным итогом может стать кровоизлияние в стекловидное тело, сетчатку, полная слепота.
- Нарушение мозгового кровообращения провоцирует мигрень, дискоординацию движений, инсульт, речевые расстройства, полный паралич.
- Аневризма аорты с нарушением проницаемости сосудистой стенки или ее разрывом.
Сосудистые нарушения требуют экстренной, профильной, стационарной помощи.
Почечные нарушения
Наблюдаются очень часто, проявляются симптомами интоксикации из-за ангиоспазма почечных капилляров, нарушения функции выведения токсинов, шлаков. Формируются ХБП, нефросклероз, ХПН. Причину патологии находят случайно, при сдаче ОАК, ОАМ. Несмотря на то, что почечная гипертензия часто течет латентно, ее опасность для организма пациентов трудно преувеличить.
Хроническая почечная недостаточность – сложная патология, требующая диспансерного наблюдения, периодического гемодиализа, строгого соблюдения диеты, определенного образа жизни, санаторно-курортного лечения, профилактических курсов реабилитации, много другого.
Причины вечерней гипертензии
Обычная жизнь дает много поводов колебания артериального давления: стресс, переутомление, переедание. Соматические сопутствующие заболевания также вносят свою лепту в патологический процесс. Поэтому вечерние всплески АД носят физиологический и патологический характер. Рассмотрим причины повышения подробнее:
Физиологические
Они не изучены до конца. Основной триггер повышения давления вечером – это перераспределение биологической жидкости внутри сосудистого русла. На практике причинами этого считают:
- духоту в комнате или на улице;
- физические нагрузки;
- резкую смену положения тела;
- выкуривание сигареты;
- плотный ужин, особенно с бокалом вина;
- чашку кофе;
- стресс.
Однако все это носит индивидуальный характер, зависит от пола, возраста, наследственной предрасположенности, настроения. У пожилых пациентов вечерние колебания биомаркеров значительно чаще. У женщин – связаны с гормональной перестройкой: беременность, месячные, климакс (уменьшение синтеза эстрогенов).
Патологические
АД может подниматься из-за внутренней патологии:
- гормонозаместительная терапия соматических заболеваний;
- бессонница;
- остановка дыхания во время сна (храп);
- ригидность артерий;
- нефропатия разного генеза, но особенно – почечная;
- вегетососудистая дистония;
- прием контрацептивов.
Давление по вечерам может быть единственным симптомом дебюта сахарного диабета, нефрита, нефроза, других патологий почек с микроальбуминурией. Особый случай – состояние пациента после пересадки сердца: использование иммунодепрессантов вызывает кардиопульмональный рефлекс, ведущий к гиперсимпатической активностью, всплеском АД. Встречается при синдромах ожирения разного генеза, злокачественных опухолях, тиреотоксикозе.
Можно ли самостоятельно быстро поднять сатурацию?
До приезда скорой помощи и оксигенотерапии больной может принять следующие меры:
1. Сделайте дыхательные упражнения
Сядьте прямо, опустите плечи, выпрямитесь и постарайтесь расслабиться.
Упражнение 1
- Поднимите одну руку вверх и возьмитесь за торшер / перекладину / ручку двери, чтобы зафиксировать положение руки.
- Другую руку положите на диафрагму. Глубоко дышите, приподнимая диафрагму на вдохе.
Упражнение 2
- Продолжайте держать одну руку вверх, другую держите вытянутой вперед.
- На вдохе поворачивайте корпус в сторону вытянутой прямо руки (если поднята левая рука — поворачивайте корпус влево и наоборот).
Упражнение 3
Глубоко дышите с одной поднятой вверх рукой. Рука зафиксирована на любом предмете (торшер) или стене.
Откройте окна и проветрите помещение.
Лежите до 30 минут на животе.
Важно! Пожилым пациентам ввиду индивидуальных анатомических особенностей лежать на животе нельзя — возможно сдавливание дыхательного органа. Нет данных, что какие-либо медикаменты способны эффективно повысить у больного коронавирусом сатурацию
Однако при отсутствии индивидуальной непереносимости и наличии в домашней аптечке аспирина, допустимо использование этого препарата
Нет данных, что какие-либо медикаменты способны эффективно повысить у больного коронавирусом сатурацию. Однако при отсутствии индивидуальной непереносимости и наличии в домашней аптечке аспирина, допустимо использование этого препарата.
Прием антикоагулянта аспирина ассоциируется со снижением потребности в механической вентиляции легких и в переводе в отделение интенсивной терапии, а также со снижением смертности пациентов, госпитализированных с COVID-19.
В целом, врачи, работавшие с тяжелобольными пациентами, неоднократно отмечали, что оксигенотерапия, а точнее постоянное пребывание пациента «на кислороде» менее эффективно, чем дыхательные упражнения. Больной должен самостоятельно, под контролем медицинского персонала дышать, «разминая» и стимулируя легкие.
Важно!Выполнение популярного упражнения с «надуванием» воздушных шариков не допустимо при поражении легких КТ-2, КТ-3, КТ-4 и особенно у пожилых пациентов, поскольку поврежденный и перерастянутый легочный матрикс может просто не выдержать нагрузки

Продукты питания, повышающие давление
Если выявлена склонность к повышению давления вечером, надо пересмотреть свой рацион в сторону уменьшения количества опасных в этом плане продуктов:
- Солений, гастрономических деликатесов с повышенным содержанием соли;
- Газированных сладких напитков;
- Кондитерских изделий;
- Чая, кофе, энергетических напитков;
- Тяжелых жирных блюд и копченостей;
- Некоторых морепродуктов (селедки, красной икры);
- Пряностей и острых специй;
- Консервированных продуктов;
- Сахара и сладостей;
- Сливочного масла, сливок, сметаны, соленых сыров и других животных жиров.
При склонности к гипертонии организм мгновенно реагирует высокими параметрами АД на поступление питательных веществ из этого перечня, так как продукты их распада сужают сосуды, забивают их холестериновыми отложениями, шлаками и токсинами.
Возможные осложнения
Даже минимальное повышение АД к вечеру ассоциируется с потенциальной угрозой серьезных осложнений. Нижний показатель более 110 – риск ОИМ, постоянные биомаркеры на уровне 150/100 без симптомов – по данным ВОЗ ведут к сокращению жизни мужчин на 16 лет. Наиболее распространены такие осложнения:
- гипертонический криз: систолический биомаркер – от 180 и выше, диастолический – от 120;
- кровоизлияние в мозг при систолическом АД за 200 единиц;
- энцефалопатия разной степени тяжести с атаксией – если цифры биомаркеров показывают постоянную разницу выше 60 единиц;
- деменция – 30% вечерней гипертензии, оставленной без своевременного внимания;
- внутриглазное кровоизлияние с вовлечением сетчатки и глазного нерва.
Риск осложнений растет при сравнительно низком значении АД. Для верхнего биомаркера с 110-115 единиц, для нижнего – с 70-75. Поэтому важен постоянный контроль.
Может ли быть шум в голове при внутричерепном давлении?
Шум в голове и внутричерепное давление взаимосвязаны. При высоком ВЧД пациенту доставляет дискомфорт неприятное гудение, жужжание, шипение или звон. Интенсивность бывает разной, зависит от основной болезни.
Головная боль, шум в голове и ушах – основные симптомы высокого внутричерепного давления. В течение дня данные признаки могут самостоятельно исчезать, вновь возникать внезапно или развиваться постепенно, повторяться в течение продолжительного времени.
Их особенность:
- усиливаются в горизонтальном положении, поэтому наиболее выражена клиническая картина утром;
- головная боль распирающая, давящая изнутри, не купируется обезболивающими препаратами;
- болевые ощущения распространяются на всю черепную коробку, наиболее выражены в области лба, висков и затылка.
Совместно с шумом и болью в голове, пациент ощущает, как что-то давит на глаза, из-за чего ухудшается зрение, возникает затуманенность. Давление усиливается при движении глазными яблоками.
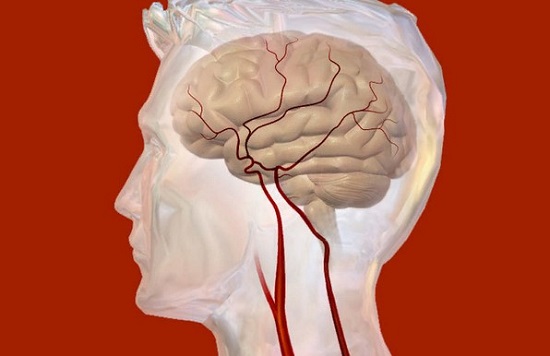
При ВЧД мозговые сосуды расширяются, увеличивается приток крови к головному мозгу и снижается ее отток
Другие признаки заболевания:
- тошнота и рвота (на пике головной боли);
- головокружение;
- метеочувствительность;
- нарушение сна;
- слабость, сонливость;
- повышенная потливость;
- скачки артериального давления;
- снижение работоспособности;
- ухудшение памяти, внимания, интеллектуальных способностей.
При высоких показателях ВЧД повышается артериальное давление, угнетается дыхание и замедляется пульс, человек теряет сознание. В тяжелых случаях, когда повреждены жизненно важные структуры головного мозга, происходит острое нарушение мозгового кровообращения, вероятны судороги, кома и летальный исход.

Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Важно! Нарушение сознания возникает при повышении ВЧД до 30-40 мм рт. ст., кома – 40-50 мм рт
ст., смерть – 50 мм рт. ст. и выше.
Нельзя дожидаться настолько серьезных осложнений. При первых признаках ухудшения самочувствия нужно обращаться к врачу.
Постоянный шум в голове – часто встречающееся следствие хронического нарушения мозгового кровообращения, на фоне которого может развиться как артериальная, так и внутричерепная гипертензия. Оба состояния опасны для жизни, могут привести к инсульту. Их диагностикой и лечением должен заниматься опытный специалист.
Какие обследования потребуются?
Ведением пациентов с артериальной гипертензией, тем более, текущей в вечернее время суток занимаются кардиологи. На усмотрение специалиста привлекаются нефролог, невролог, эндокринолог.
Перечень возможных исследований:
- Осмотр пациента, оценка жалоб. Объективизация симптомов для дальнейшего анализа и сопоставления факторов.
- Сбора анамнеза (личного и семейного). Возможна отягощенная наследственность, присутствие вредных привычек.
- Измерение артериального давления с помощью тонометра. На двух руках.
- Исследование суточной динамики АД. Используется холтеровский монитор, который ставится на 24 часа и прежде программируется. Измерение производится каждые 20-40 минут с фиксацией результатов в памяти аппарата.
- Эхокардиография. Ультразвуковая методика. Гипертензия дает характерные изменения со стороны сердца (утолщение миокарда, гипертрофия левого желудочка).
- Анализ крови общий, биохимический, исследование мочи.
- Оценка уровня гормонов, неврологического, нефрологического статуса посредством специальных методик.
Комплексное обследование — залог быстрой постановки диагноза.
Методы лечения
В тех случаях, когда артериальная гипертензия беспокоит пациента каждый вечер, необходимо обратиться к лечащему врачу для установления причины состояния, в зависимости от которой будет подобрана схема лечения. Медикаментозная терапия должна быть комплексной и включать прием нескольких препаратов, таких как диуретики, ингибиторы АПФ, антагонисты кальциевых каналов. Дополнительно назначают применение витаминных комплексов, позволяющих восстановить гемодинамические показатели.
При несистематическом повышении цифр применяют немедикаментозные средства, от которых падает АД:
- Самомассаж. Помогает расслабить шейную мускулатуру и устранить головную боль при увеличении показателей.
- Лечебная гимнастика. Позволяет укрепить сердечно-сосудистую систему и повысить эластичность артерий.
- Фитотерапия. Предусматривает прием гипотензивных средств из лекарственных растений. Хорошо стабилизирует показатели при нервозности капли валерианы, пустырника, боярышника.
Для поддержания нормального состояния сосудистой системы пациентам рекомендовано соблюдать диетическое питание, направленное на снижение количества соли, жиров, углеводов в ежедневном рационе.
При регулярном повышении артериальных показателей вечером следует пройти кардиологическое, неврологическое, нефрологическое исследование, позволяющие установить истинную причину состояния. Вечернее повышение может сигнализировать о начальной стадии гипертонической болезни, поэтому при своевременном лечении можно замедлить прогрессирование болезни.








