Экг
Содержание:
- Содержание обыкновенного ужа в террариуме
- Перечень продуктов, разрешенных для пациентов, находящихся на лечении в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России :
- Суточное мониторирование артериального давления (СМАД)
- Общий принцип диагностики в медицине
- Разберем различные виды аритмий
- Нарушения проводимости
- Кто и где проводит ЭКГ с нагрузкой
- Разновидность методов кардиографического анализа
- Расшифровка результатов
- Как проводится ЭКГ?
- Клинические проявления синусовой тахикардии
- Система отведений
- Какие стресс-тесты предложит кардиолог
- Кому нельзя проводить
- Расшифровка итоговых данных
Содержание обыкновенного ужа в террариуме
В условиях неволи ужи быстро привыкают к рукам человека, перестает делать попытки к укусу, выделять защитную жидкость.
Обустройство террариума
Обыкновенного ужа можно содержать в террариуме горизонтального типа, минимальный размер которого должен быть 50×40х40 см, но лучше – больше. Во избежание побега змеи, сверху террариум закрывают сеткой.
Обязательный атрибут в террариуме для ужа – бассейн, в котором питомец сможет купаться.
В самом теплу углу террариума температура должна быть 30-33° С днем и 20-23° С ночью. Нужная температура поддерживается лампой, термошнуром или термоковриком.
В качестве подстилки используют кокосовый субстрат, гравий, крупный песок, сфагновый мох или просто бумагу. Влажность нужно поддерживать на высоком уровне, что достигается регулярным опрыскиванием грунта из пульверизатора. Уж – дневная змея, поэтому освещение должно быть достаточно ярким (люминесцентные или светодиодные светильники). Обязательно нужно поставить укрытия (например, куски коры) в теплом и холодном углах.
Растения создадут дополнительное укрытие, но нужно иметь в виду, что большинство змей довольно быстро ломает и портит растения террариума, поэтому лучше декорировать жилище ужа ветками, корягами и.т.д. А растения можно размещать лишь ампельные, закрепленные наверху террариума и свисающие вниз. Или же использовать жесткие растения – монстеру, аспидистру, сансевьеру, бромелиевые и т.д.
Общение с ужом
При общении с этим питомцем движения рук должны быть неторопливыми, плавными. Нельзя допускать резких быстрых жестов, – на такие движения змея отвечает броском.
Если надо взять спокойно лежащую змею, рука должна плавно приближаться к ней сзади, вдоль спины к голове. Брать ужа нужно за шею, позади головы. Захват должен быть точным, цепким, но не тесным: слишком сильно сжимая рептилию, мы мешаем ей дышать. Второй рукой нужно обхватить тело питомца недалеко от хвоста. Имейте в виду, что таким образом можно брать только неядовитых змей.
Чем кормить ужа?
Кормят ужа лягушками, жабами, мышатами-голышами, при этом корм обязательно должен быть живым. Некоторые считают, что змею можно приучить есть сырое мясо. Многие змеи, особенно голодные, иногда могут проявлять интерес к мясу, подползают к нему, ощупывают языком, однако есть – не едят. Все-таки змеи специализированы на охоте за движущейся добычей.
Итак, уж получил лягушку и съел ее. Когда теперь вновь его кормить? Об этом питомец расскажет своим поведением. Сытый питомец лежит и переваривает пищу. Проголодавшись, начинает беспокойно ползать по террариуму и ощупывать все язычком. Это может наступить как через 3 дня после кормежки, так и через 1-2 недели, и даже через месяц. Все зависит от состояния рептилии, условий в террариуме, объема съеденного ранее. Зимой ужи едят реже. Но иногда змея может совсем отказаться от пищи. Если ранее подобного за питомцем не отмечалось и он хорошо питался в террариуме, то есть 2 причины, почему уж отказывается от пищи:
- уж заболел или ослаб настолько, что ему не до еды;
- уж здоров, упитан, но физиологически нуждается некоторое время в покое, не хочет есть.
Разумеется, второй случай не должен вызывать беспокойства. Но как же определить здоровье и упитанность ужа? Итак, у здорового ужа чистые ноздри и глаза, розовая пасть, язык подвижен и быстр, появляется в период волнения. При линьке здоровая рептилия оставляет почти не порванную пленку строй кожи – выползок. Больная змея линяет лоскутами (также могут линять змеи при недостатке влаги).
Упитанность ужа можно определить внешне и на ощупь: рептилия должна быть круглой, позвонок не должен выступать, пальцем его трудно прощупать.
Сильно истощенные и больные животные лежат обычно вытянувшись, тело изогнуто мелкими волнами. В таком случае не обойтись без помощи герпетолога.
Перечень продуктов, разрешенных для пациентов, находящихся на лечении в НИИ урологии и интервенционной радиологии им. Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России :
|
Наименование продуктов |
Количество продуктов |
Примечание |
|
Молоко |
до 1,0 л; |
В целостной упаковке производителя (с указанием срока годности) |
|
Кефир |
до 1,0 л; |
В целостной упаковке производителя (с указанием срока годности) |
|
Творог |
200 г |
В целостной упаковке производителя (с указанием срока годности) |
|
Сыр |
200 г |
В целостной упаковке производителя (с указанием срока годности) |
|
Масло сливочное |
100 г |
В целостной упаковке производителя (с указанием срока годности) |
|
Минеральная (питьевая) вода |
1,0 – 1,5 л; |
В целостной упаковке производителя (с указанием срока годности) |
|
Мёд или варенье |
300 г |
В целостной упаковке производителя (с указанием срока годности) |
|
Конфеты (зефир, пастила, мармелад) |
300 г |
В целостной упаковке производителя (с указанием срока годности) |
|
Мучные кондитерские изделия |
0,5 кг |
В целостной упаковке производителя (с указанием срока годности) |
|
Фрукты |
до 1,0 кг |
|
|
Овощи свежие |
0,5 кг |
Суточное мониторирование артериального давления (СМАД)
Помимо суточного мониторирования ЭКГ в амбулаторной практике часто используется суточное мониторирование артериального давления (СМАД).
Этот вид исследования первично назначается пациентам, у которых были выявлены повышенные цифры артериального давления (самостоятельно пациентом или на приеме у врача). Исследование позволяет исключить феномен «белого халата», когда повышение давления происходит только во время приема врача. При СМАД уточняется:
- степень повышения артериального давления в течение суток;
- преимущественное время повышения артериального давления в течение суток;
- скорость утреннего повышения артериального давления;
- зависимость гипертонии от физической активности пациента.
Все эти факторы влияют на прогноз риска развития сердечно-сосудистых осложнений у пациента с гипертонией (инфаркт миокарда, инсульт и др.).
Пациентам, с уже установленным диагнозом и принимающим лекарственные препараты, суточное мониторирование АД назначается для оценки эффективности проводимой терапии.
Исследование проводится в течение 24 часов. Пациенту на руку одевают манжету, сравнимую с манжетой стандартного тонометра, к которой присоединяется регистратор (принцип тот же, что и при мониторировании ЭКГ). Один раз в 15 минут в дневное время и один раз в 30 минут в ночные часы аппарат надувает манжету, проводит измерение артериального давления пациенту и записывает данные на электронный носитель внутри прибора. Пациент так же, как и при мониторировании ЭКГ, ведет дневник жалоб, приема медикаментов и физической активности. По истечении 24 часов врач переносит данные исследования в компьютер, интерпретирует результаты и выдает заключение.
Часто суточное мониторирование ЭКГ и АД проводят одновременно. Существуют современные приборы бифункционального мониторирования ЭКГ и АД, позволяющие вести одновременную запись АД и ЭКГ на один аппарат. В практическом смысле это оправдано тем, что чаще всего у пациентов нарушения деятельности сердца совпадают по времени с патологией артериального давления (например, ишемические приступы на фоне повышения АД).
Исследование СМАД не требует специфической подготовки. Для удобства пациенту рекомендуется приходить на исследование в свободной одежде. Во время мониторирования пациент ведет привычный для себя образ жизни.
В заключении следует отметить, что приведенные методы функциональных исследований являются рутинными, используемыми в амбулаторной практике для первичной диагностики патологии сердечно сосудистой системы. Дальнейшее ведение пациента определяется индивидуально, в соответствии с характером выявленных нарушений.
Консультации и приемы в клинике «Семейный доктор» проводятся по предварительной записи. Мы работаем в выходные и праздничные дни. Запись на прием по телефону контакт-центра +7 (495) 775 75 66, через форму и в регистратуре клиники.
Информацию для Вас подготовила:
Конюхова Мария Юрьевна, терапевт, врач функциональной диагностики. Ведет прием в корпусе клиники на Бауманской.
Общий принцип диагностики в медицине
Диагностика заболеваний в медицине осуществляется по принципу: от симптома – к синдрому, от синдрома – к диагнозу. Предположим, мы находимся в лесу в пасмурную погоду, и необходимо определить направление на Юг. Смотрим на сосны и видим, куда сконцентрированы их кроны. Направление концентрации крон – это симптом направления на Юг. Однако на южном направлении может располагаться более высокий лес, затеняющий тот, где мы находимся. Поэтому кроны могут сгуститься в ином направлении, например на Юго-запад. Симптом – это один из признаков объекта (в нашем случае, направления на Юг). Он неоднозначно отображает объект в силу не всех известных факторов. Далее видим муравейник. Его расположение относительно дерева – еще одно свидетельство направления на Юг. Это другой симптом. Муравейник по разным причинам также может быть не точно на Юге. Вышло солнце из-за облаков. По нему, зная время суток, можно приблизительно определить искомое направление. Еще один симптом. Сопоставив все три симптома, можно более точно определить путь на Юг. Это уже синдром. Однако, чтобы совсем точно выйти в нужном направлении, требуется компас. Направление его стрелки есть диагноз. Компас является инструментальным средством определения направления. Если его нет, то путь прокладывается ориентировочно в результате выявленного по нескольким симптомам синдрому.
В медицине сначала выявляются симптомы – это жалобы пациента, например, загрудинные боли слева. Данный симптом является признаком разных заболеваний. Чтобы найти причину жалобы пациента, необходимо установить другие симптомы. Например, есть ли у пациента одышка при подъеме по лестнице. Наличие одышки нацеливает доктора на синдром – нарушения сердечно-сосудистой системы. Другими словами, некоторое количество симптомов (загрудинная боль слева и одышка) позволяют предположить синдром (нарушения сердечно-сосудистой системы).
Путь к диагнозу требует выполнения дополнительных инструментальных исследований, результаты которых могут как опровергнуть, так и уточнить предполагаемый синдром до окончательного описания причины жалобы пациента – диагноза, выявляющего патологические изменения исследуемого органа.
Разберем различные виды аритмий
Синусовые аритмии, возникают из-за нарушений в синоатриальном узле, расположенном в правом предсердии. В этом случае все зубцы сохраняют размер, форму и последовательность.
Виды синусовых аритмий:
- Синусовая тахикардия, при которой сердце бьется чаще 90 уд/мин, но ритм кардиограммы сохраняется. Такое состояние не всегда говорит о болезни, поскольку может наблюдаться у здоровых людей при эмоциональном возбуждении и физических нагрузках.
- Синусовая брадикардия – аритмия, при которой сердце бьётся реже, чем нужно. При таком нарушении проверить щитовидную железу, поскольку брадикардия часто возникает при недостатке щитовидных гормонов.
- Дыхательная синусовая аритмия, при которой сердце во время вдоха и выдоха бьётся с разной частотой. Такая особенность считается вариантом нормы.
- Экстрасистолия – аритмия, при которой на фоне нормальной кардиограммы появляются «внеплановые» сокращения.
Дыхательная синусовая аритмияНедыхательная синусовая аритмия
Иногда экстрасистолы чередуются с нормальными сердечными сокращениями. В этом случае возникают:
- Бигеминия – состояние, при котором из каждых двух сердечных сокращений одно является экстрасистолическим.
- Тригеминия — при этом нарушении за двумя нормальными сокращениями следует одно патологическое.
- Квадригеминия — в этом случае из четырех сокращений три нормальные, а одно- экстрасистолическое.
- Предсердная экстрасистолия развивается из-за возникновения внеочередного очага возбуждения в тканях предсердия. В этом случае нервный импульс идёт не от синусового узла, а от тканей миокарда. При подозрении на такое состояние нужно оценить на кардиограмме внешний вид зубца Р на «внеплановом» сокращении. Он, как правило, сглаженный, малозаметный или даже отрицательный.
- Узловая экстрасистолия возникает из-за импульса, появившегося в атрио-вентрикулярном узле. При какой патологии на внеочередном сокращении видны изменённый зубец P и уменьшенный интервал PQ. В некоторых случаях зубец P может даже появиться после сокращения сердца. Поскольку без дополнительных видов диагностики выяснить в таких случаях, какая именно тахикардия возникла у больного очень сложно. В ЭКГ ставится заключение о наджелудочковой (суправентрикулярной) тахикардии.
- Желудочковая экстрасистолия – тяжелая аритмия, при которой неправильно работают желудочки, выталкивающие кровь в предсердия. Наиболее безопасны в этом в этом плане одиночные желудочковые экстрасистолы, представляющие собой единичные сокращения, отличающиеся от нормальной ЭКГ. Встречаются парные желудочковые экстрасистолы, при которых такие сокращения возникают парами. Иногда встречаются желудочные экстрасистолы, появляющиеся из разных очагов миокарда. В этом случае на кардиограмме видны разнообразные неправильные зубцы, имеющие разную длину, ширину, и другие размеры.
- Пароксизмальная тахикардия — нарушение ритма, при котором на ЭКГ видны сердечные сокращения, следующие безостановочно друг за другом. Больные при этом ощущают толчки в груди, сменяющиеся приступами сердцебиения, сопровождающимися неприятными ощущениями в груди.
После такого приступа (пароксизма) возникает длительная пауза. Возникают жалобы на головокружение, тошноту, может нарушаться речь. Такое состояние чаще всего связано с поражением миокарда в области проводящих волокон, оставшемся после инфаркта или с воспалительными процессами. Иногда это нарушение может возникать из-за проблем с нервной системой и сопровождать тяжёлые неврозы.
Нарушения проводимости
В норме образовавшись в синусовом узле, электрическое возбуждение идет по проводящей системе, испытывая физиологическую задержку в доли секунды в атриовентрикулярном узле. На своем пути импульс стимулирует к сокращению предсердия и желудочки, которые перекачивают кровь. Если на каком-то из участков проводящей системы импульс задерживается дольше положенного времени, то и возбуждение к нижележащим отделам придет позже, а, значит, нарушится нормальная насосная работа сердечной мышцы. Нарушения проводимости носят название блокад. Они могут возникать, как функциональные нарушения, но чаще являются результатами лекарственных или алкогольных интоксикаций и органических заболеваний сердца. В зависимости от уровня, на котором они возникают, различают несколько их типов.
Синоатриальная блокада
Когда затруднен выход импульса из синусового узла. По сути, это приводит к синдрому слабости синусового узла, урежению сокращений до выраженной брадикардии, нарушениям кровоснабжения периферии, одышке, слабости, головокружениям и потерям сознания. Вторая степень этой блокады носит название синдрома Самойлова-Венкебаха.
Атриовентриуклярная блокада (AV- блокада)
Это задержка возбуждения в атриовентрикулярном узле долее положенных 0,09 секунды. Различают три степени этого типа блокад. Чем выше степень, тем реже сокращаются желудочки, тем тяжелее расстройства кровообращения.
- При первой задержка позволяет каждому сокращению предсердий сохранять адекватное число сокращений желудочков.
- Вторая степень оставляет часть сокращений предсердий без сокращений желудочков. Ее описывают в зависимости от удлинения интервала PQ и выпадения желудочковых комплексов, как Мобитц 1, 2 или 3.
- Третья степень называется еще полной поперечной блокадой. Предсердия и желудочки начинают сокращаться без взаимосвязи.
При этом желудочки не останавливаются, потому что подчиняются водителям ритма из нижележащих отделов сердца. Если первая степень блокады может никак не проявляться и выявляться только при ЭКГ, то вторая уже характеризуется ощущениями периодической остановки сердца, слабостью, утомляемостью. При полных блокадах к проявлениям добавляются мозговые симптомы (головокружения, мушки в глазах). Могут развиваться приступы Морганьи-Эдамса-Стокса (при ускользании желудочков от всех водителей ритма) с потерей сознания и даже судорогами.
Нарушение проводимости внутри желудочков
В желудочках к мышечным клеткам электрический сигнал распространяется по таким элементам проводящей системы, как ствол пучка Гиса, его ножки (левая и правая) и ветви ножек. Блокады могут возникать и на любом из этих уровней, что также отражается на ЭКГ. При этом вместо того, чтобы охватываться возбуждением одновременно, один из желудочков запаздывает, так как сигнал к нему идет в обход заблокированного участка.
Помимо места возникновения различают полную или неполную блокаду, а также постоянную и непостоянную. Причины внутрижелудочковых блокад аналогичны другим нарушениям проводимости (ИБС, мио-и эндокардиты, кардиомиопатии, пороки сердца, артериальная гипертензия, фиброз, опухоли сердца). Также влияют прием антиартимических препаратов, увеличение калия в плазме крови, ацидоз, кислородное голодание.
- Наиболее частой считается блокада передневерхней ветви левой ножки пучка Гиса (БПВЛНПГ).
- На втором месте – блокада правой ножки (БПНПГ). Данная блокада обычно не сопровождается заболеваниями сердца.
- Блокада левой ножки пучка Гиса более характерна для поражений миокарда. При этом полная блокада (ПБПНПГ) хуже, чем неполная (НБЛНПГ). Ее иногда приходится отличать от синдрома WPW.
- Блокада задненижней ветви левой ножки пучка Гиса может быть у лиц с узкой и вытянутой или деформированной грудной клеткой. Из патологических состояний она более характерна для перегрузок правого желудочка (при ТЭЛА или пороках сердца).
Клиника собственно блокад на уровнях пучка Гиса не выражена. На первое место выходит картина основной кардиальной патологии.
Синдром Бейли – двухпучковая блокада (правой ножки и задней ветви левой ножки пучка Гиса).
Кто и где проводит ЭКГ с нагрузкой
ЭКГ с нагрузкой проводят в государственном медицинском учреждении или в любом частном центре, оказывающем подобные услуги. Наша Клиника предоставляет своим пациентам кабинет с необходимым современным оборудованием и квалифицированными специалистами в области функциональной диагностики.
Проведенные по всем медицинским стандартам нагрузочные пробы дают возможность оценить степень толерантности к физической активности, выявить сердечные заболевания на ранней стадии возникновения, исключить связь болевого синдрома в районе сердца с активными физическими упражнениями.
ЦЕНЫ В КЛИНИКЕВРАЧИ НАШЕЙ КЛИНИКЕЗАПИСАТЬСЯ НА ПРИЕМЗАДАТЬ ВОПРОСПОСТОЯННЫЕ СКИДКИАКЦИИ В ЭТОМ МЕСЯЦЕ
Сердечная недостаточность хронической формы
Обычно развивается у людей среднего возраста. Возникает вследствие целого ряда причин, нарушающих процесс кровообращения и ухудшающих способность организма выдерживать нагрузки. Часто на фоне общей клинической картины отмечается задержка жидкости в организме. Опасность патологии 3 и 4 стадии в летальном исходе — погибает треть пациентов.
Симптоматические проявления:
- одышка;
- учащенное сердцебиение;
- отечность;
- кашель;
- периодические боли в сердце;
- сильная утомляемость.
Аритмия
Нарушение частоты сердцебиения, последовательности сокращений и ритма. Аритмия — это обобщенное название заболеваний, которые характеризуются отклонением в нормальной работе сердца. Приступы случаются у пожилых, молодых и даже детей. Патология может быть врожденной, но чаще диагностируется приобретенная форма.
Характерные признаки:
- внезапная слабость;
- учащенное сердцебиение;
- боль в грудине — давящая;
- одышка;
- внезапное головокружение;
- потеря сознания;
- головная боль.
Сердечные блокады
Под блокадой понимается сбой в прохождении импульса по проводящей системе сердца. Сигнал не проходит свой полный путь, поэтому нарушается функция миокарда. Это может замедлять работу органа и даже привести к его остановке.
На начальном этапе развития патологии клинические проявления отсутствуют. Заболевание диагностируется случайно при проведении ЭКГ.
Симптомы второй степени:
- ощущение собственного сердцебиения;
- чувство замирания сердца;
- боль в грудине;
- мушки перед глазами;
- слабость.
Симптомы третьей степени:
- сильные боли в сердце;
- замедление пульса;
- отечность;
- одышка;
- скачки артериального давления;
- непереносимость даже незначительных физических нагрузок.
Тромбоэмболия легочной артерии
Это перекрытие тромбами легочных артерий. Чаще всего закупориваются артерии, которые образуются в крупных сосудах малого таза и нижних конечностей. В результате перекрытия легочной артерии, ткани перестают снабжаться кровью, что приводит к некрозу, инфаркт-пневмонии, дыхательной недостаточности. Патология развивается постепенно или остро, в тяжелых случаях закупорка возникает стремительно, что приводит к смерти больного.
Клиническая картина:
- одышка;
- боль в грудной клетке, которая усиливается при дыхании полной грудью;
- кашель, возможна мокрота с кровью;
- слабый или частый пульс;
- холодный пот;
- бледность;
- повышение температуры тела;
- потеря сознания.
Разновидность методов кардиографического анализа
Электрокардиография, в том числе ЭКГ ребенку проводится несколькими способами, в зависимости от обстоятельств и показаний лечащего врача:
- В основном, используют классическую, распространенную электрокардиографию, которая производится обычным методом прикрепления электродов к участкам тела с активно выраженной пульсацией крови.
- Внутрипищеводная электрокардиография с применением активного электрического проводника, введенного в пищевод.
- Электрокардиография по методу Холтера, или холтеровский мониторинг электрокардиографии. В этом случае показания сердечных импульсов снимаются постоянно в течение длительного времени (от суток до нескольких дней).
- Велоэргометрия – это электрокардиография с применением дополнительных нагрузок на организм.
Расшифровка результатов
Результаты ЭКГ доступны практически сразу. При выполнении электрокардиографии на традиционном аппарате с записью результатов на бумаге или при анализе ЭКГ малыша в возрасте до 1 года врачу потребуется некоторое время на расшифровку результатов. При использовании компьютерного электрокардиографа заключение с расчетами всех основных параметров кардиограммы выдается практически мгновенно. Записи ЭКГ в этом случае хранятся в виде компьютерных файлов, которые могут быть просмотрены и распечатаны. В случае анализа кардиограммы малышей до 1 года, если в кардиограмме будут обнаружены отклонения от нормы, может потребоваться помощь врача-кардиолога для расшифровки и интерпретации кардиограммы.
В некоторых случаях может потребоваться повторное электрокардиографическое исследование или специальный вид ЭКГ, сопровождаемый другими видами исследований (УЗИ сердца, допплерография сосудов).

Как проводится ЭКГ?
Часто при первичном обследовании пациенту вместе с клиническими анализами назначается ЭКГ. Вообще ЭКГ и ЭхоКГ помогают выявить малейшие сбои в работе сердца, которые могут проявляться при наличии аритмий, тахикардии, брахикардии, изменениях частоты сердечного пульса. Что показывает ЭКГ?
-
Автоматизм сокращения сердца начина от проходящих импульсов и заканчивая сокращением сердечной мышцы;
-
Передача импульса в миокард;
-
Возбуждение, которое заключается в реакции миокарда, получаемой на искусственно провоцируемый импульс;
-
Сокращение сердечных мышц;
-
Тоничность сердца в период сокращения мышцы.
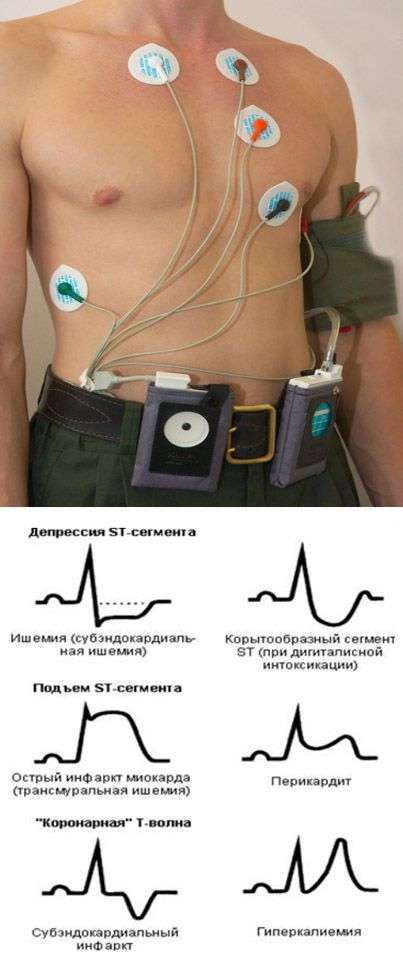 Электрокардиография обычно не занимает много времени. Как проводится ЭКГ? Пациент обнажается до пояса и в область сердца крепятся специальные высокоточные датчики. Также датчики крепятся в области рук и ног. Прибор включается и его показания записываются на ленту. Полученная кривая линия затем расшифровывается лечащим врачом.
Электрокардиография обычно не занимает много времени. Как проводится ЭКГ? Пациент обнажается до пояса и в область сердца крепятся специальные высокоточные датчики. Также датчики крепятся в области рук и ног. Прибор включается и его показания записываются на ленту. Полученная кривая линия затем расшифровывается лечащим врачом.
При помощи этого анализа можно выявить сбои в нарушении сердечного ритма, такие как аритмии или тахикардии. Также можно обнаружить нарушение прохождения импульса, выявить признаки ишемической болезни сердца или диагностировать инфаркт миокарда.
Клинические проявления синусовой тахикардии
Синусовая тахикардия сама по себе не вызывает симптомов, чаще встречаются симптомы — причины тахикардии, например, боль, лихорадка, одышка и т. д. Более чувствительные люди могут испытывать необычное сердцебиение.
Синусовая тахикардия — важный фактор увеличения сердечного выброса при наличии инфекции, обезвоживания или других факторов стресса. Патология, как и другие тахикардии, может ухудшить состояние, особенно у пациентов с сердечными заболеваниями. Тахикардия может привести:
- к снижению сердечного выброса из-за уменьшения времени наполнения;
- к снижению поступления кислорода в миокард;
- к снижению коронарного кровотока.
Эти физиологические изменения могут вызвать стенокардию, одышку. Интенсивность симптомов будет зависеть от частоты тахикардии и состояния сердца (сопутствующее заболевание сердца).
Система отведений
Для регистрации ЭКГ принята система отведений.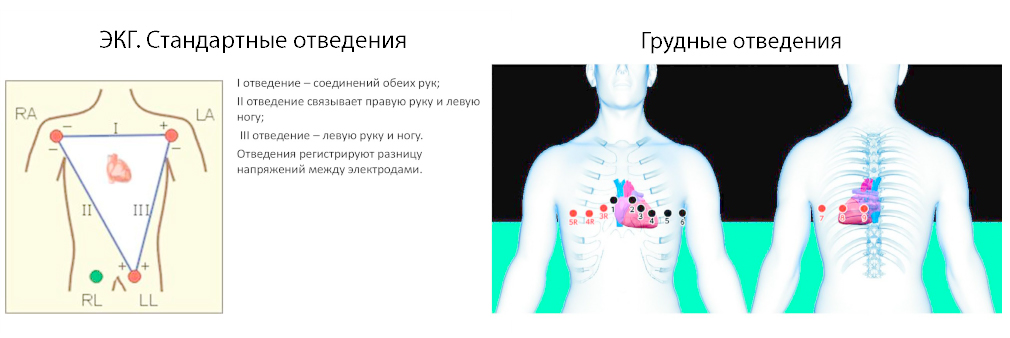 Стандартные отведения
Стандартные отведения
- I — правая рука — левая рука,
- II — правая рука — левая нога,
- III — левая рука — левая нога.
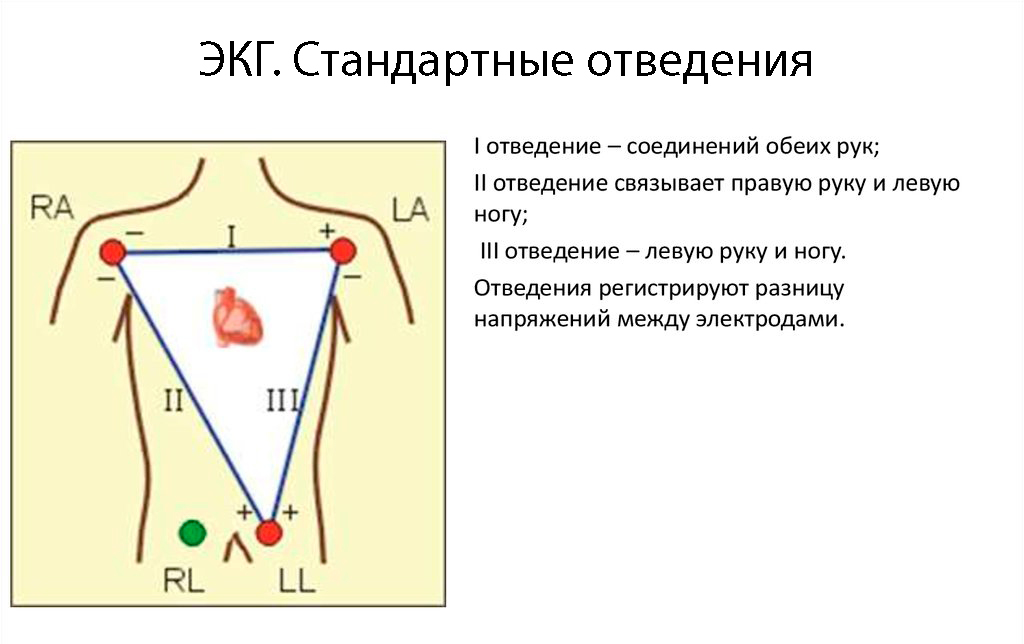 С электрода на правой ноге показания не регистрируются, он используется только для заземления пациента.Усиленные отведенияГрудные отведения
С электрода на правой ноге показания не регистрируются, он используется только для заземления пациента.Усиленные отведенияГрудные отведения
- V1 — В 4-м межреберье у правого края грудины
- V2 — В 4-м межреберье у левого края грудины
- V3 — На середине расстояния между V2 и V4
- V4 — В 5-м межреберье по срединно-ключичной линии
- V5 — На пересечении горизонтального уровня 4-го отведения и передней подмышечной линии
- V6 — На пересечении горизонтального уровня 4-го отведения и средней подмышечной линии
- V7 — На пересечении горизонтального уровня 4-го отведения и задней подмышечной линии
- V8 — На пересечении горизонтального уровня 4-го отведения и срединно-лопаточной линии
- V9 — На пересечении горизонтального уровня 4-го отведения и паравертебральной линии
В основном регистрируют 6 грудных отведений: с V1 по V6. Отведения V7-V8-V9 незаслуженно редко используются в клинической практике, так как они дают более полную информацию о патологических процессах в миокарде задней (задне-базальной) стенки левого желудочка.Для поиска и регистрации патологических феноменов в «немых» участках (см. невидимые зоны) миокарда применяют дополнительные отведения (не входящие в общепринятую систему):
- Дополнительные задние отведения Вилсона, расположение электродов и соответственно нумерация, по аналогии с грудными отведениями Вилсона, продолжается в левую подмышечную область и заднюю поверхность левой половины грудной клетки. Специфичны для задней стенки левого желудочка.
- Дополнительные высокие грудные отведения Вилсона, расположение отведений согласно нумерации, по аналогии с грудными отведениями Вилсона, на 1-2 межреберья выше стандартной позиции. Специфичны для базальных отделов передней стенки левого желудочка.
- Брюшные отведения предложены в 1954 г. J.Lamber. Специфичны для переднеперегородочного отдела левого желудочка, нижней и нижнебоковой стенок левого желудочка. В настоящее время практически не используются
- Отведения по Небу. Предложены в 1938 г. немецким учёным W. Nebh. Три электрода образуют приблизительно равносторонний треугольник, стороны которого соответствуют трём областям — задней стенке сердца, передней и прилегающей к перегородке. При регистрации электрокардиограммы в системе отведений по Небу при переключении регистратора в позицию aVL можно получить дополнительное отведение aVL-Neb, высокоспецифичное в отношении заднего инфаркт миокарда.
Правильное понимание нормальных и патологических векторов деполяризации и реполяризации клеток миокарда позволяют получить большое количество важной клинической информации. Правый желудочек обладает малой массой, оставляя лишь незначительные изменения на ЭКГ, что приводит к затруднениям в диагностике его патологии, по сравнению с левым желудочком.
Какие стресс-тесты предложит кардиолог
По типу и продолжительности ЭГК обследования отличаются. Кардиолог в зависимости от показаний и целей, может предложить следующие тесты:
Нагрузочные пробы (Степ-тест). Простой вид диагностики, не требующий специального оборудования. Сначала у пациента снимают электрокардиограмму в состоянии покоя. Затем он выполняет несколько упражнений (бег, ходьба на месте 2 минуты, 20-30 приседаний). После этого записывается еще одна кардиограмма, данные которой сверяют с первыми результатами. В некоторых случаях выполняется еще одна ЭКГ, например, через 3 минуты после нагрузок.
Велоэргометрия. Человек занимается на велоэргометре (специальном велосипеде, подключенном к компьютеру). При этом интенсивность нагрузки может меняться. Все зависит от цели обследования. Аппарат регистрирует показатели в состоянии покоя, во время проведения теста и после упражнений.
Тредмил-тест. Проводится на беговой дорожке, что позволяет точнее менять нагрузку и скорость движущегося полотна, подстраивая под каждого обследуемого, даже для ребенка.
Кому нельзя проводить
Существуют абсолютные и относительные противопоказания к проведению ЭКГ нагрузочных проб.
Абсолютные:
- первые 2 дня острого инфаркта миокарда;
- нестабильное сердцебиение без предварительного медикаментозного лечения;
- выраженные признаки аортального стеноза;
- тромбоэмболия легочной артерии в острой форме;
- перикардит и миокардит острого характера;
- расслаивающая аневризма аорты, протекающая в острой форме.
Относительные:
- аневризма сосудов или сердца;
- гипертония с показателями систолического АД выше 200 и диастолического АД выше 110 мм.рт. ст.;
- тахиаритмия невыясненного генеза;
- брадиаритмия с выраженными признаками;
- блокада сердца;
- гипертрофическая кардиомиопатия;
- серьезные сердечного ритма, обморочные состояния;
- психические или физические расстройства, не позволяющие выполнять адекватные физические нагрузки;
- электролитные нарушения;
- болезни суставов;
- выраженная анемия;
- эндокринные заболевания;
- ожирение тяжелой степени.
Проводить пробы не рекомендуют при лихорадке, обостренном тромбофлебите, недавно перенесенном инсульте. Однако относительными противопоказаниями пренебрегают, если значимость результатов диагностики превосходит риски.
Во время процедуры пациент постоянно находится под наблюдением специалиста. Если в процессе обследования возникает сильная аритмия, резкая боль в груди, повышение кровяного давления, головокружение, потемнение в глазах, либо сильно ухудшается самочувствие, тестирование немедленно прекращают.
Расшифровка итоговых данных
Результаты ЭКГ считаются основой диагностики сердечно-сосудистых патологий
При их интерпретации во внимание принимаются такие показатели, как систолический (ударный) объем крови, который нагнетается в желудочках и выбрасывается в магистральные сосуды, минутный объем кровообращения, частота сокращений сердечной мышцы за 1 минуту
Алгоритм последовательности оценивания функциональной деятельности сердца и состоит из:
- Изучения ритма сокращений – оценивание длительности интервалов и выявление нарушения проведения электрических импульсов (блокады).
- Анализ сегментов ST и обнаружение патологических зубцов Q.
- Исследование зубцов Р, отражающих сокращение предсердий.
- Изучение стенок желудочков с целью выявления их уплотнения.
- Определение электрической оси сердца.
- Исследование зубцов Т, отражающих ре-поляризацию (восстановление) мышечной ткани после сокращений.
Анализ ЭКГ состоит из основных показателей, схематически изображенных на графической ленте: возвышения или углубления с острыми концами над прямой линией –зубцы; отрезки, которые соединяют зубцы – сегменты; расстояние от зубца до сегмента – интервал
Проведя анализ характеристик кардиограммы, лечащий врач имеет представление о клинической картине сердечной деятельности, к примеру изменение ширины интервалов и формы всех выпуклых и вогнутых зубцов наблюдается при замедлении проведения сердечного импульса, зеркально-перевернутая кривая зубца Т и уменьшение сегмента ST указывает на повреждение клеток мышечного слоя сердца.
При интерпретации ЭКГ оцениваются сокращения мышцы сердца при изучении амплитуды и направления их электрических полей в 3-х стандартных отведениях, 3-х усиленных (однополюсных), 6-ти отведениях от области грудной клетки – I, II, III, avR, avL и avF. По результатам данных элементов дают оценку электрической оси сердца, судят о расположении сердца и наличии нарушений прохождения электрических импульсов по сердечной мышце (блокад).
Нормальная кардиограмма взрослого человека
Правильно «прочитать» графическое изображение самому пациенту, не имея соответствующих знаний, не удается. Однако можно иметь общие сведения об основных параметрах исследования:
| Показатель | Норма | Описание |
| Желудочковый комплекс QRS | 0,06 – 0,1 секунд | Отражает деполяризацию желудочков |
| Зубец Р | 0,07″ – 0,12″ | Показывает возбуждение предсердий |
| Зубец Q | 0,04″ | Отображает завершение процессов, которые осуществляются в желудочках |
| Зубец Т | 0,12″ – 0,28″ | Характеризует процессы восстановления желудочков после их сокращения |
| Интервал PQ | 0,12″ – 0,2″ | Показывает время прохождения импульсов по предсердиям до среднего слоя стенок желудочков |
| ЧСС (частота сердечных сокращений) | 60 – 90 уд/мин | Отображает ритмичность сокращений сердечной мышцы |
Нормальная ЭКГ ребенка
Расположение и длительность сегментов соответствуют общепринятым нормам. Некоторые показатели исследования зависят от возраста:
- электрическая ось имеет угол от 45° до 70°, у новорожденного младенца она отклонена влево, до 14-ти лет – расположена вертикально;
- сердечный ритм – синусовый, у новорожденного до 135 уд/мин, у подростка – 75-85.








