Заболевания аорты
Содержание:
- Управление [ править ]
- Диагноз [ править ]
- Методы лечения аневризмы аорты
- Симптомы
- Классификация патологии
- Прогноз
- Как избежать развития расслоения
- Какие симптомы при аневризме аорты?
- Прогноз
- Управление
- Диагностика аневризмы аорты
- Симптомы аневризмы аорты
- Строение аорты и ее ветвей
- Строение аорты и ее ветвей
- Диагностика
- Методы лечения аневризмы аорты
Управление [ править ]
Если правая дуга аорты связана с левосторонней связкой артериального протока (остаток кровообращения плода, который образует связку после рождения), то вокруг трахеи образуется сосудистое кольцо. Исследования показывают, что примерно у 1: 4 детей проявляются симптомы сосудистого кольца. Это требует дальнейшего изучения специалистами. Многие дети здоровы. Имеются данные, свидетельствующие о том, что симптомы сосудистого кольца не коррелируют с появлением трахеи у этих пациентов, поэтому может потребоваться дальнейшая оценка. Это может быть специальная компьютерная томография, приуроченная к вдоху и выдоху, или бронхоскопия свободного дыхания. [ необходима цитата ]
При необходимости восстановление сосудистого кольца, образованного правосторонней дугой аорты, обычно включает разделение левосторонней связки артериального протока (это не структура, необходимая для сердечного кровообращения, поскольку она не является сосудом после рождения). Это обычно выполняется кардиоторакальными хирургами со стороны груди (торакотомический разрез) и не требует остановки сердца, как многие операции на сердце. У некоторых людей может быть аберрантная левая подключичная артерия (артерия левой руки), и это также может потребовать повторной имплантации, поскольку это усложняет сосудистое кольцо. [ необходима цитата ]
Диагноз [ править ]
Во время беременности пренатальное ультразвуковое исследование может выявить аномальное течение дуги аорты, и в настоящее время это наиболее частая причина выявления правосторонней дуги аорты. Иногда, когда правосторонняя дуга аорты видна до рождения, на самом деле это может быть двойная дуга аорты, иногда МРТ плода может быть полезным, если ультразвуковое исследование нечеткое.
После рождения правосторонняя дуга аорты визуализируется на рентгенограмме грудной клетки по выступу аорты (заметная тень дуги аорты), который расположен справа от грудины, а не слева. Сложные поражения часто оценивают с помощью МРТ или КТ . [ необходима цитата ]
Классификация
Существует несколько типов правой дуги аорты, наиболее распространенными из которых являются правая дуга аорты с и тип зеркального отображения. Вариант с аберрантной левой подключичной артерией связан с врожденным пороком сердца лишь у небольшого меньшинства больных . Зеркальный тип правой дуги аорты очень сильно связан с врожденным пороком сердца, в большинстве случаев тетралогией Фалло . [ необходима цитата ]
Методы лечения аневризмы аорты
Существует несколько методик лечения аневризмы аорты
Важно знать преимущества и недостатки каждой из этих методик. Подходы к лечению аневризм брюшного отдела аорты:
Наблюдение за пациентом в динамике
При размере аневризмы менее 4,5 см. в диаметре пациенту рекомендовано наблюдение сосудистого хирурга, т. к. риск операции превышает риск разрыва аневризмы аорты. Таким пациентам должны проводится повторные ультразвуковые исследования и/или компьютерная томография не реже 1 раза в 6 месяцев.
При диаметре аневризмы более 5 см. хирургическое вмешательство становится предпочтительным, так как с увеличением размеров аневризмы повышается риск разрыва аневризмы.
Если размер аневризмы увеличивается более чем на 1 см. в год, риск разрыва возрастает и хирургическое лечение также становиться предпочтительным.
Открытое хирургическое вмешательство: резекция аневризмы и протезирование аорты
Хирургическое лечение направлено на профилактику жизнеугрожающих осложнений. Риск хирургического вмешательства связан с возможными осложнениями, которые включают инфаркт, инсульт, потерю конечности, острую ишемию кишечника, сексуальную дисфункцию у мужчин, эмболизацию, инфекцию протеза и почечную недостаточность.
Операция выполняется под общим наркозом. Суть операции в удалении аневризматического расширения и замещение его синтетическим протезом. Средний показатель смертности при открытых вмешательствах составляет 3-5 %. Однако, может быть выше при вовлечении в аневризму почечных и/или подвздошных артерий, а также в силу имеющейся у пациента сопутствующей патологии. Наблюдение в послеоперационном периоде осуществляется один раз в год. Отдаленные результаты лечения хорошие.
Эндоваскулярное протезирование аневризма аорты: установка стент-графта
Эндопротезирование аневризмы аорты является современной альтернативой открытому вмешательству. Операция выполняется под спинальной или местной анестезией через небольшие разрезы/проколы в паховых областях. Через вышеуказанные доступы в бедренную артерию под контролем рентгена вводятся катетеры. По которым, в дальнейшем, будет подводится эндопротез к аневризматическому расширению. Эндопротез или стент-графт брюшной аорты представляет собой сетчатый каркас, выполненный из специального сплава и обернутый синтетическим материалом. Последним этапом операции является установка стент-графта в место аневризматического расширения аорты.
В конечном счете аневризма «выключается» из кровотока и риск ее разрыва становится маловероятным. После эндопротезирования аорты пациент наблюдается в стационаре 2-4 дня и выписывается.
Эта методика позволяет снизить частоту ранних осложнений, сократить сроки пребывания пациентов в стационаре и уменьшить показатель смертности до 1-2%. Наблюдение в послеоперационном периоде осуществляется каждые 4-6 месяцев с использованием ультразвуковых методик, КТ-ангиографии, рентгенконтратной ангиографии. Эндоваскулярный метод лечения, безусловно, менее травматичный. Ежегодно, только в США, проводится около 40 000 подобных операций.
Таким образом, выбор методики лечения аневризмы брюшного аорты основывается на индивидуальных особенностях пациента.
Симптомы
При патологии сосудов головного мозга наблюдается:
- снижение работоспособности;
- головные боли и обмороки;
- ослабление памяти и внимания;
- расстройство сна;
- депрессия, раздражительность.
Признаки атеросклероза нижних конечностей:
- боль и усталость в икроножных мышцах;
- онемение в ногах;
- поражение пальцев грибком;
- незаживающие раны на голеностопе;
- кожа бледная, иногда с оттенком синюшности.
Поражение артерий кишечника выражается как:
- рвота, тошнота, вздутие живота;
- боль, локализованная в верхней/средней части брюшины;
- запор либо понос.
Дисфункция сосудов, питающих почки, проявляется в виде:
- болей в пояснице;
- повышенного артериального давления;
- головокружения и утомляемости;
- перегруженности сердечной мышцы;
- одышки.
Если вы обнаружили у себя какие-либо симптомы, не откладывайте поход к специалисту. Врачи нашего отделения произведут диагностику на новейшем медицинском оборудовании (УЗИ, томография, контрастное исследование).
Группа риска
К этой категории относятся:
- курильщики со стажем;
- мужчины, перешедшие рубеж 40 лет, и женщины – 50;
- диабетики;
- пациенты, страдающие избыточным весом;
- люди, подверженные частым эмоциональным перегрузкам.
Лечение
Во врачебной практике широко применяются как консервативные, так и оперативные методы лечения.
Наилучший для пациента вариант подберет только специалист. К консервативным способам относятся:
- физиотерапевтический (наложение компрессионных повязок),
- медикаментозный (рассасывание бляшек при помощи лекарств).
Следует, однако, четко понимать, что данные методы не всегда могут привести к желаемому результату. В случае явной необратимости процессов, представляющих угрозу для жизни человека, применяется хирургическое вмешательство. Наши врачи стараются прибегать к нему как можно реже, но, к сожалению, не всегда можно обойтись без таких крайних мер.
Операции, которые успешно проводят хирурги сосудистого отделения, имеют разную направленность. Самыми распространенными являются.
- Протезирование. Применяется при полной закупорке аорты. Протезы могут быть искусственными (изготовленными из специального медицинского материала) и естественными (из вены самого пациента). Щадящая методика служит гарантией быстрого заживления (около 7 дней) хирургических разрезов.
- Стентирование. Вмешательство позволяет максимально сократить период реабилитации (до 10 суток). Процедура заключается во ведении стента в сосуд (который имеет малую площадь поперечного сечения) и последующее его расширение. В результате восстанавливается кровоснабжение органов.
- Шунтирование. Устанавливается система шунтов, соединяющая здоровые участки артерии обходным путем. Пораженная зона при этом не удаляется. Длительность операции – до трех часов. Пребывание в стационаре около 7-10 суток, в зависимости от вашего общего состояния.
После проведенных операций вы получаете расписанное на дальнейшее время лечение и находитесь под контролем специалистов.
Главная задача врача — профилактика атеросклероза в будущем и предотвращение ее появления у вас. Не дайте болезни снова напомнить о себе.
Классификация патологии
Существует несколько систем классификации расслоения аорты. Кардиохирургом Майклом де Бейки предложена система, основанная на анатомической локализации и протяженности поражения сосудистой стенки. Типы расслоения следующие:
• I тип – в патологический процесс вовлекаются восходящая часть, дуга и, часто, нисходящая часть аорты;
• II тип – поражается только восходящая аорта;
• III тип – расслоению подвергается нисходящая часть аорты:
a – процесс ограничивается грудным отделом;
b – процесс затрагивает и брюшной отдел.
Клиническая классификация, получившая название Стенфордской, разделяет два варианта:
• А – поражается восходящий отдел, независимо от локализации первоначального надрыва внутренней сосудистой оболочки;
• В – поражение не затрагивает восходящую часть, то есть, начинается ниже места отхождения левой подключичной артерии.
По течению процесс расслоения аорты делят на острый и хронический. Хроническим принято считать расслоение, с начала которого прошло более 14 дней, или оно обнаружено случайно при отсутствии клинических проявлений.

Прогноз
Прогноз при изолированной правосторонней дуге аорты благоприятен, так как в большинстве случаев даже не требуется хирургического вмешательства. Так что в целом можно сказать, что изолированная правая дуга аорты не опасна для жизни ребенка.
При сочетанных типах дело обстоит гораздо сложнее, так как прогноз определяется видом сопутствующего порока сердца. Например, при тетраде Фалло прогноз без лечения крайне неблагоприятен, непрооперированные дети с таким заболеванием обычно погибают на первом году жизни. После хирургического вмешательства продолжительность и качество жизни возрастают, а прогноз становится более благоприятным.
Как избежать развития расслоения
Мероприятия по профилактике заболевания просты, для этого достаточно:
• своевременно выявлять и стабилизировать повышенное артериальное давление;
• бороться с лишним весом;
• исключить курение;
• избегать гиподинамии;
• контролировать уровень холестерина и глюкозы в крови;
• не допускать чрезмерных эмоциональных и физических потрясений;
• ежегодно проходить профилактические осмотры.
Если избежать проблемы не удалось, то вторичная профилактика, позволяющая предотвратить осложнения и рецидивы, состоит в регулярном диспансерном наблюдении и коррекции повышенного артериального давления.
Какие симптомы при аневризме аорты?
Аневризма аорты может развиться в любов возрасте, даже в молодом. Чаще всего патологию диагностируют пациентам 60-75 лет. Преимущественно болезнь поражает брюшной и грудной отделы аорты.
На аневризму брюшного отдела приходится более 90% случаев недуга. Как правило, она возникает у мужчин 65-ти лет и старше. Ключевой причиной появления патологии считается атеросклероз сосудов.
У 10% пациентов с данным типом аневризмы нет никаких признаков или они слабо выражены. О развитии заболевания могут свидетельствовать такие симптомы, как:
боль в спине,
ощущение пульсации в животе,
непроходимость пищевых масс,
беспричинное похудение,
частая отрыжка,
ощущение переполненности желудка вне зависимости от приема пищи,
дискомфорт и боль в животе.
Если аневризма брюшной аорты разорвется, у пациентов наблюдается бледность кожных покровов, головокружение, тошнота и рвота, а также резкая сильная боль в животе или спине. Такая симптоматика требует незамедлительной медицинской помощи.
Аневризма грудного отдела аорты встречается с одинаковой частотой у мужчин и женщин. Риски развития патологии повышаются с возрастом. Болезнь может возникнуть как осложнение двустворчатого аортального клапана, а также синдромов Марфана и Лойса-Дитца.
Другие причины грудной аневризмы включают:
гипертонию,
атеросклероз сосудов,
инфекционные заболевания,
высокое содержание холестерина в крови,
травмы грудной клетки.
Независимо от того, почему у человека образовалась аневризма аорты грудного отдела, симптомы недуга могут долгое время не проявляться. Особенно это касается маленьких аневризм. При прогрессировании заболевания у пациентов может возникнуть острая боль в грудной клетке и верхней части спины, которая не устраняется лекарственными препаратами. К этой симптоматике добавляется:
нарушение дыхания,
затрудненное глотание,
приступы удушья,
бледность кожи лица,
повышение выделения слюны,
охриплость голоса,
учащенное сердцебиение,
кашель.
Чтобы не упустить болезнь и не дождаться расслоения или разрыва стенок аорты, необходимо регулярно проходить комплексные обследования. Особенно это актуально для пациентов старше 40 лет. Ранняя диагностика аневризмы аорты увеличивает шансы на полное излечение.
Прогноз
При ранней резекции ДДА прогноз благоприятный. Частота кратковременных послеоперационных осложнений составляет 2-4%. Долговременное наблюдение показало выживаемость пациентов после хирургического лечения 93,5%.
Статья носит исключительно информативный характер. При обнаружении сходных симптомов надо обратиться к врачу.
Литература по теме:
- Двойная дуга аорты у детей/ С.А. Котов, А.А. Свободов, В.С. Разумовский, Н.Т. Сирия// Детские болезни сердца и сосудов. — 2018.
- Двойная дуга аорты с формированием сосудистого кольца и развитием синдрома компрессии трахеи и пищевода: особенности клинической картины, диагностики и хирургической тактики/ В.С. Аракелян, Н.А. Гидаспов, П.П. Куличков, Г.Б. Тачиева, О.И. Шишкина// Грудная и сердечно-сосудистая хирургия. — 2016.
- Аномалии дуги аорты, образующие сосудистое кольцо: клиника, диагностика и методы хирургической коррекции. Автореферат диссертации/ С.Н. Беседин. – 1991.
- Врожденные сосудистые кольца/ Раад Таммо, Т.А. Ялынская, Н.В. Рокицкая, Л.В. Рокицкая, Е.Б. Ершова// Лучевая диагностика, лучевая терапия. — 2010.
Управление
Если правая дуга аорты связана с левосторонней связкой артериального протока (остаток кровообращения плода, который образует связку после рождения), то вокруг трахеи образуется сосудистое кольцо. Исследования показывают, что примерно у 1: 4 детей проявляются симптомы сосудистого кольца. Это требует дальнейшего изучения специалистами. Многие дети здоровы. Имеются данные, свидетельствующие о том, что симптомы сосудистого кольца не коррелируют с появлением трахеи у этих пациентов, поэтому может потребоваться дальнейшая оценка. Это может быть специальная компьютерная томография, приуроченная к вдоху и выдоху, или бронхоскопия свободного дыхания.
При необходимости восстановление сосудистого кольца, образованного правосторонней дугой аорты, обычно включает разделение левосторонней связки артериального протока (это не структура, необходимая для сердечного кровообращения, поскольку она не является сосудом после рождения). Это обычно выполняется кардиоторакальными хирургами со стороны груди (торакотомический разрез) и не требует остановки сердца, как многие операции на сердце. У некоторых людей может быть аберрантная левая подключичная артерия (артерия левой руки), и это также может потребовать повторной имплантации, поскольку это усложняет сосудистое кольцо.
Диагностика аневризмы аорты
- После выяснение жалоб, сбора анамнеза и тщательного клинического осмотра, врач-кардиологсможет заподозрить наличие у пациента аневризмы аорты. Но для подтверждения диагноза врачу потребуются дополнительные методы обследования.
- ЭКГ — экспресс метод оценки состояния электрической активности сердца, позволяющий в данном случае выявить гипертрофию миокарда как проявление гипертонической болезни, а также исключить наличие других острых заболеваний со схожей симптоматикой (острый инфаркт миокарда, перикардит, ТЭЛА).
- Ультразвуковые методы исследования – при наличии аневризмы восходящего отдела аорты (I и II тип расслоения) или наличия пороков аортального клапана достаточно информативным методом диагностики является ЭХО-кардиография (УЗИ-сердца).
При расслоении III –типа проводится УЗИ- брюшной аорты.
4. Ангиография (аортография) – является инвазивным методом исследования, позволяющим при помощи контраста визуализировать аорту и ее ветви. Этот метод обладает высокой диагностической ценностью, однако недостатком его является инвазивность (прокол сосуда), рентгеновское излучение, а также введение контраста, который может быть противопоказан при хронической почечной недостаточности;
5. МРТ, КТ – аорты – является «золотым стандартом» диагностики аневризмы аорты и ее осложнений. Является дорогостоящим методом исследования и проводится в специализированных центрах.
Симптомы аневризмы аорты
К сожалению, диагноз аневризмы аорты не всегда может быть установлен в «холодный период» (до развития осложнений), так как это заболевание обычно протекает бессимптомно. Чаще всего её обнаруживают случайно при выполнении флюорографии, ультразвуковых или томографических исследований, выполненных в связи с другими заболеваниями
Лечение аневризмы восходящего отдела аорты до развития осложнений гораздо безопаснее для пациента, поэтому в ранней диагностике аневризмы аорты важное значение придается плановой диспансеризации
Стоит отметить, что каждый сотый пациент, умерший внезапно — умирает от расслоения аорты.
Жалобы обычно появляются, когда аневризма начинает расслаиваться или, увеличиваясь, сдавливает окружающие органы и ткани. Появляется боль или нарушение функций тех органов, которые располагаются в области аневризмы. Вначале это не носит яркого характера и, поэтому, не настораживает ни пациента, ни врача.
Однако, боль усиливается при развитии этих смертельно опасных осложнений аневризмы аорты — это одна из самых сильных болей, которую может испытывать человек. Она локализуется в груди, если аневризма располагается в восходящем, нисходящем отделах или в её дуге, или в животе, если она образовалась в брюшном отделе. Характерна резкая слабость, бледность, нередко человек теряет сознание.
Нарушение кровоснабжения органов, находящихся в зоне разрыва аневризмы или расслоения аорты (головной или спинной мозг, почки, кишечник, верхние или нижние конечности) — приводит к потере функции этих органов, а большой объем кровопотери при разрыве аорты — представляет собой наиболее серьезную опасность. Для спасения жизни счет идет на минуты. Если раннее хирургическое лечение недоступно, то смертность при расслоении аорты в первый день составляет 1 % в час (один человек из ста умирает каждый час). В течение первых суток от расслоения аорты погибает 33% пациентов, 50% больных в течение 48 часов и 75% — в течение двух недель. Только раннее хирургическое вмешательство дает возможность спасти значительную часть больных .
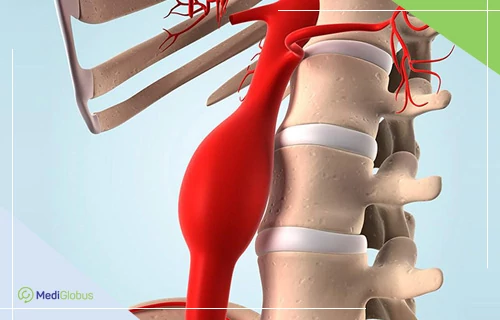
Строение аорты и ее ветвей
Аорта — самый большой непарный артериальный сосуд большого круга кровообращения. Аорту подразделяют на три отдела: восходящую часть аорты, дугу аорты и нисходящую часть аорты, которая в свою очередь делится на грудную и брюшную части.
Восходящая часть аорты выходит из левого желудочка позади левого края грудины на уровне третьего межреберья; в начальном отделе она имеет расширение — луковицу аорты(25-30 мм в поперечнике) .
В месте расположения клапана аорты на внутренней стороне аорты имеется три синуса. Каждый из них находится между соответствующей полулунной заслонкой и стенкой аорты. От начала восходящей части аорты отходят правая и левая венечные артерии. Восходящая часть аорты лежит позади и отчасти справа от легочного ствола, поднимается вверх и на уровне соединения 2 правого реберного хряща с грудиной переходит в дугу аорты (здесь ее поперечник уменьшается до 21-22 мм).
Дуга аорты поворачивает влево и назад от задней поверхности 2 реберного хряща к левой стороне тела 4 грудного позвонка, где переходит в нисходящую часть аорты.
В этом месте имеется небольшое сужение — перешеек. К передней полуокружности аорты с правой и левой ее сторон подходят края соответствующих плевральных мешков. К выпуклой стороне дуги аорты и к начальным участкам отходящих от нее крупных сосудов (плечеголовной ствол, левые общая сонная и подключичная артерии) прилежит спереди левая плечеголовная вена, а под дугой аорты начинается правая легочная артерия, внизу и чуть левее — бифуркация легочного ствола.
Сзади дуги аорты находится бифуркация трахеи. Между нагнутой полуокружностью дуги аорты и легочным стволом или началом левой легочной артерии имеется артериальная связка. В этом месте от дуги аорты отходят тонкие артерии к трахее и бронхам.
От выпуклой полуокружности дуги аорты начинаются три крупные артерии: плечеголовной ствол, левая общая сонная и левая подключичная артерии.
Нисходящая часть аорты — это наиболее длинный отдел аорты, проходящий от уровня 4 грудного позвонка до 4 поясничного, где она делится на правую и левую общие подвздошные артерии; это место называется бифуркацией аорты.
Нисходящую часть аорты в свою очередь подразделяют на грудную и брюшную части.
Грудная часть аорты находится в грудной полости в заднем средостении. Верхний участок ее расположен впереди и слева от пищевода. Затем на уровне 8-9 грудных позвонков аорта огибает пищевод слева и уходит на его заднюю поверхность. Справа от грудной части аорты располагаются непарная вена и грудной проток, слева к ней прилежит париетальная плевра, у места перехода ее в задний отдел левой медиастинальной плевры.
В грудной полости грудная часть аорты отдает парные париетальные ветви; задние межреберные артерии, а также висцеральные ветви к органам заднего средостения.
Брюшная часть аорты, являясь продолжением грудной части аорты, начинается на уровне 12 грудного позвонка, проходит через аортальное отверстие диафрагмы и продолжается до уровня середины тела 4 поясничного позвонка. Брюшная часть аорты располагается на передней поверхности тел поясничных позвонков, левее срединной линии; лежит забрюшинно .
Справа от брюшной части аорты находятся нижняя полая вена, кпереди -поджелудочная железа, горизонтальная (нижняя) часть двенадцатиперстной кишки и корень брыжейки тонкой кишки. Брюшная часть аорты отдает парные париетальные ветви к диафрагме и к стенкам брюшной полости, а сама непосредственно продолжается в тонкую срединную крестцовую артерию.
Висцеральными ветвями брюшной части аорты являются чревный ствол, верхняя и нижняя брыжеечные артерии (непарные ветви) и парные — почечные, средние надпочечниковые и яичниковые артерии.
Правая и левая венечные артерии (см. выше);
Строение аорты и ее ветвей
Аорта — самый большой непарный артериальный сосуд большого круга кровообращения. Аорту подразделяют на три отдела: восходящую часть аорты, дугу аорты и нисходящую часть аорты, которая в свою очередь делится на грудную и брюшную части.
Восходящая часть аорты выходит из левого желудочка позади левого края грудины на уровне третьего межреберья; в начальном отделе она имеет расширение — луковицу аорты(25-30 мм в поперечнике) .
В месте расположения клапана аорты на внутренней стороне аорты имеется три синуса. Каждый из них находится между соответствующей полулунной заслонкой и стенкой аорты. От начала восходящей части аорты отходят правая и левая венечные артерии. Восходящая часть аорты лежит позади и отчасти справа от легочного ствола, поднимается вверх и на уровне соединения 2 правого реберного хряща с грудиной переходит в дугу аорты (здесь ее поперечник уменьшается до 21-22 мм).
Дуга аорты поворачивает влево и назад от задней поверхности 2 реберного хряща к левой стороне тела 4 грудного позвонка, где переходит в нисходящую часть аорты.
В этом месте имеется небольшое сужение — перешеек. К передней полуокружности аорты с правой и левой ее сторон подходят края соответствующих плевральных мешков. К выпуклой стороне дуги аорты и к начальным участкам отходящих от нее крупных сосудов (плечеголовной ствол, левые общая сонная и подключичная артерии) прилежит спереди левая плечеголовная вена, а под дугой аорты начинается правая легочная артерия, внизу и чуть левее — бифуркация легочного ствола.
Сзади дуги аорты находится бифуркация трахеи. Между нагнутой полуокружностью дуги аорты и легочным стволом или началом левой легочной артерии имеется артериальная связка. В этом месте от дуги аорты отходят тонкие артерии к трахее и бронхам.
От выпуклой полуокружности дуги аорты начинаются три крупные артерии: плечеголовной ствол, левая общая сонная и левая подключичная артерии.
Нисходящая часть аорты — это наиболее длинный отдел аорты, проходящий от уровня 4 грудного позвонка до 4 поясничного, где она делится на правую и левую общие подвздошные артерии; это место называется бифуркацией аорты.
Нисходящую часть аорты в свою очередь подразделяют на грудную и брюшную части.
Грудная часть аорты находится в грудной полости в заднем средостении. Верхний участок ее расположен впереди и слева от пищевода. Затем на уровне 8-9 грудных позвонков аорта огибает пищевод слева и уходит на его заднюю поверхность. Справа от грудной части аорты располагаются непарная вена и грудной проток, слева к ней прилежит париетальная плевра, у места перехода ее в задний отдел левой медиастинальной плевры.
В грудной полости грудная часть аорты отдает парные париетальные ветви; задние межреберные артерии, а также висцеральные ветви к органам заднего средостения.
Брюшная часть аорты, являясь продолжением грудной части аорты, начинается на уровне 12 грудного позвонка, проходит через аортальное отверстие диафрагмы и продолжается до уровня середины тела 4 поясничного позвонка. Брюшная часть аорты располагается на передней поверхности тел поясничных позвонков, левее срединной линии; лежит забрюшинно .
Справа от брюшной части аорты находятся нижняя полая вена, кпереди -поджелудочная железа, горизонтальная (нижняя) часть двенадцатиперстной кишки и корень брыжейки тонкой кишки. Брюшная часть аорты отдает парные париетальные ветви к диафрагме и к стенкам брюшной полости, а сама непосредственно продолжается в тонкую срединную крестцовую артерию.
Висцеральными ветвями брюшной части аорты являются чревный ствол, верхняя и нижняя брыжеечные артерии (непарные ветви) и парные — почечные, средние надпочечниковые и яичниковые артерии.
Правая и левая венечные артерии (см. выше);
Диагностика
Во время беременности пренатальное ультразвуковое исследование может выявить аномальное течение дуги аорты, и в настоящее время это наиболее частая причина выявления правосторонней дуги аорты. Иногда, когда правосторонняя дуга аорты видна до рождения, на самом деле это может быть двойная дуга аорты, иногда МРТ плода может быть полезным, если ультразвуковое исследование нечеткое.
После рождения правосторонняя дуга аорты визуализируется на рентгенограмме грудной клетки по выступу аорты (заметная тень дуги аорты), которая расположена справа от грудины, а не слева. Сложные поражения часто оценивают с помощью МРТ или КТ .
Классификация
Существует несколько типов правой дуги аорты, наиболее распространенными из которых являются правая дуга аорты с аберрантной левой подключичной артерией и тип зеркального отображения. Вариант с аберрантной левой подключичной артерией связан с врожденным пороком сердца лишь у небольшого меньшинства больных . Зеркальный тип правой дуги аорты очень сильно связан с врожденным пороком сердца, в большинстве случаев тетралогией Фалло .
Методы лечения аневризмы аорты
Основной метод лечения аневризмы любого отдела аорты — это хирургический. Смысл метода заключается в замене расширенного участка аорты с целью предотвращения его дальнейшего растяжения и разрыва. Для замены аорты используются два способа — эндоваскулярный (внутрисосудистый) метод с использованием специального внутрисосудистого протеза (стент-графта), и открытая операция -протезирование аорты.
Для каждого метода имеются свои показания, и каждому из них присущи свои преимущества и недостатки.
Преимущества хирургического метода заключаются в его универсальности, то есть возможности исправления всех нарушений, связанных с аневризмой аорты, вне зависимости от отдела и характера поражения. Например, при аневризме восходящего отдела аорты и поражении аортального клапана проводят протезирование аорты, аортального клапана в сочетании с коронарным шунтированием.
Для проведения операции на восходящем отделе аорты и ее дуге необходимо применение искусственного кровообращения, системной гипотермии и зачастую — полной остановки кровообращения.
Показания к оперативному лечению
- поперечный размер аневризмы,
- темп роста аневризмы;
- формирование осложнений данного заболевания.
Для каждого отдела аорты существует пограничный предел поперечного размера аорты, после достижения которого риск разрыва аорты статистически достоверно увеличивается. Так, для восходящего и брюшного отдела аорты опасным в плане разрыва является поперечный диаметр аневризмы 5 см, для грудного отдела аорты — 6 см. Если диаметр аневризмы увеличивается более чем на 6 мм за 6 мес, то это тоже является показанием к операции. Угрожающими в плане разрыва и расслоения аорты являются также мешковидная форма аневризмы и расширения аорты меньше того диаметра, который является показанием для операции, но сопровождающиеся болями в месте расширения и нарушениями функций предлежащих органов. Расслоения и свершившиеся разрывы аневризм являются абсолютными показаниями к экстренной операции.








