Лечение атеросклероза артерий
Содержание:
- Что это за напасть — атеросклероз ног?
- Диагностика и лечение ксантелазмы
- Легкое или умеренное сужение
- Что такое храп
- Симптомы предвестники ишемического инсульта
- Как избавиться от милиумов на лице косметологическими методами
- Методы лечения атеросклероза
- Стадии и степень сужения сосуда при атеросклерозе
- Диагностика
- Как формируется атеросклеротическая бляшка?
- Методы удаления ксантелазмы век
- Чем опасен атеросклероз?
- Причины атеросклероза
- Причины заболевания
- Симптомы атеросклероза
- Лечение атеросклероза сосудов головного мозга и сонных артерий
- Гормональный анализ крови
- Лечение атеросклероза сосудов нижних конечностей
Что это за напасть — атеросклероз ног?
В наши дни атеросклероз ног, к сожалению, встречается достаточно часто. Вызывают его нарушения обмена: белкового, липидного. В итоге на артериях, их внутренних поверхностях, откладывается холестерин. В народе эти отложения называют бляшками.
Артерия деформируется, сужая кровоток. Последний может даже совершенно остановиться. В целом же кровоснабжение оказывается нарушенным. Ткани в итоге не получают должного питания, со временем даже деградируя.
Возможна даже полная закупорка артерий. Но наверняка снижается способность тканей регенерироваться. Это, в свою очередь, означает возрастание риска появления гангрены, ведущей рано или поздно к ампутации конечности.
Как лечить атеросклероз сосудов ног?
Вероятно, вы достаточно напуганы. Однако лечить атеросклероз сосудов ног вполне возможно. Главное – это вовремя обратиться к специалистам нашего центра. Прежде, чем определяться с алгоритмом лечения, они проведут полноценную, обширную диагностику.
Она проводится для определения:
- степени поврежденности артерий,
- локализации отложений,
- состояния здоровья пациента в целом.
По результатам обследования назначается комплексное лечение. Вам назначат и проведут все необходимые процедуры. При этом будут задействованы все мощности центра. Результат – излечение и значительное улучшение качества жизни.
Диагностика и лечение ксантелазмы
Диагностика ксантелазмы не требует больших усилий. Спутать новообразование с другой патологией трудно. Поэтому квалифицированному врачу-офтальмологу достаточно визуального осмотра, чтобы поставить правильный диагноз. Тем не менее доктор назначит биохимический анализ крови, липидограмму, а также проведет дифференциальную диагностику, чтобы исключить злокачественный характер опухоли или (в случае с единичными бляшками) – закупорку потовых желез.
На сегодняшний день существует несколько способов избавления от ксантелазмы.
- Лазерное лечение. Плюс этого метода в высокой точности удаления опухоли с минимальной инвазивностью, отсутствии рубцов, кратчайших сроках реабилитации.
- Электрокоагуляция. Процесс разрушения бляшек воздействием на них высокочастотного тока. Период заживления может занять до двух недель, во время которых нужно обеспечить адекватный уход за веками с применением лекарственных средств.
- Криокоагуляция. Жидкий азот буквально замораживает жировое отложение, разрушая его структуру и останавливая рост клеток.
Однако эти высокоэффективные методы удаления ксантелазмы применимы в случаях, если размер пораженного участка не превышает 4–5 мм. Иначе потребуется хирургическое удаление опухоли.
Операция проводится под местным обезболиванием и требует наложения косметических швов, которые удаляют через 7–10 дней. При полном заживлении рубцы совершенно незаметны. В период восстановления необходимо беречь глаза от солнца и воздерживаться от посещения солярия. Ультрафиолет оказывает неблагоприятное воздействие, так что на месте швов могут остаться пигментные рубцы. По этой причине удаление ксантелазмы проводят, как правило, в осенне-зимний период, когда нет активного яркого солнца.
Иногда ксантелазма может рецидивировать. Хоть и не часто, замечает эксперт, но такое случается. При этом новые образования всегда поражают новые участки век. Проблема в том, что удаление ксантелазмы не влияет на глубинные причины ее появления. То есть на те нарушения обменных процессов в организме, которые спровоцировали возникновение и рост доброкачественной опухоли.
Легкое или умеренное сужение
При легком или умеренном сужении артерий достаточно придерживать следующих рекомендаций для предотвращения развития инсульта:
Изменение образа жизни. Соблюдение здорового образа жизни поможет уменьшить нагрузку артерии и замедлить прогрессирование атеросклероза. В рамках профилактики и лечения стеноза сонной артерии рекомендуют отказ от курения, снижение веса, здоровое питание, ограничение употребления соли и регулярные физические упражнения.
Лечение хронических заболеваний. Лечите все хронические заболевания, которыми вы страдаете, например, гипертоническая болезнь, ожирение или сахарный диабет. Составьте план лечения этих заболеваний совместно с вашим врачом, контролируя уровень артериального давления, поддерживая нормальный вес тела и контролируя содержание сахара и холестерина в крови.
Прием лекарственных препаратов. При умеренном сужении сосудов шеи врач порекомендует ежедневно принимать аспирин или другой разжижающий кровь препарат для предотвращения образования опасных тромбов. Также назначают прием лекарств для снижения артериального давления, таких как ингибиторы ангиотензин-превращающего фермента (АПФ) или блокаторы кальциевых каналов, или статинов для снижения содержания холестерина в крови.
Что такое храп
Во время сна мягкое небо и язычок расслабляются, дыхательные пути сужаются, и воздушный поток, проходящий через носоглотку, уменьшается. Из-за вибраций мягких тканей возникает рычащий или свистящий звук, который называется храпом . Он может варьироваться по громкости в зависимости от того, насколько ограничено поступление воздуха. Чаще храп встречается у мужчин, чем у женщин, и ситуация может ухудшаться с возрастом.
Иногда вместе с храпом наблюдается синдром апноэ — дыхание значительно замедляется или вовсе пропадает более чем на десять секунд. В этот момент воздушный поток уменьшается на 90% от нормы . Апноэ во сне — серьезное заболевание, которое требует оперативного лечения.
Симптомы предвестники ишемического инсульта
Предвестниками инсульта являются симптомы, характерные для хронической ишемии головного мозга:
- Головная боль.
- Головокружение.
- Нарушение сна.
- Повышенная утомляемость при физических и умственных нагрузках.
- Трудность концентрации внимания и забывчивость.
- Шум в ушах или тяжесть в голове.
Необходимо отметить, что при отсутствии адекватного лечения, ишемия мозга прогрессирует и приводит к острому нарушению мозгового кровообращения (инсульт) или способствует развитию сосудистой деменции (слабоумие). Поскольку к вышеуказанным проявлениям может приводить как атеросклероз сосудов головного мозга так и атеросклероз сосудов шеи, единственным способом выяснить причину, назначить правильное лечение атеросклероза. Это значит обеспечить надежную профилактику инсульта, является проведение современного обследования.
Как избавиться от милиумов на лице косметологическими методами
Основной метод лечения – это вскрытие и удаление содержимого милиумов. Оно должно осуществляться исключительно в кабинете у грамотного и опытного косметолога.
· На первичном этапе частично разблокировать головку жировика поможет поверхностный химический пилинг. Под воздействием фруктовых кислот омертвевшие клетки кожи растворяются, что даёт сигнал к обновлению эпидермиса. В зависимости от существующих проблем и типа кожи, курс пилинга составляет от 5 до 7 сеансов.
· Механический способ (вскрытие и кюретаж). Избавление от милиумов осуществляется методом прокола с помощью иглы. Если белый жировик имеет средний размер, то применяется игла Видаля. С более мелкими белыми точками позволяет работать инсулиновый и мезотерапевтический шприц. Косметолог вскрывает оболочку жировика и устраняет с помощью кюретки и ложки Уно кератиновый сгусток. Такой метод позволяет полностью удалить содержимое и предотвратить образование новых кист.
Однако на лице и теле могут появиться милиумы, размер которых не позволит их вскрыть. В этом случае помогут:
· Электрокоагуляция. Процедура предполагает высушивание жировиков с помощью высокочастотного электрического тока, вследствие чего они сами отпадают.
· Лезерное удаление. Применяется при множественной локализации и труднодоступном положении милиумов. Жировик удаляется лазером, а заживление раны происходит под сухой корочкой через 7-14 дней. Таким образом, кожа вылечивается от кистозных образований.
Методы лечения атеросклероза
Эффективное лечение атеросклероза должно быть комплексным и включать в себя
как медикаментозные, так и немедикаментозные методы.
Медикаментозная терапия
Медикаментозное лечение при атеросклерозе в первую очередь направлено на
снижение синтеза холестерина организмом пациента, уменьшение его
внутриклеточного содержания, усиление выведения холестерина и его метаболитов
из организма, торможение абсорбции холестерина в кишечнике.
Немедикаментозные методы лечения
Немедикаментозное лечение атеросклероза направлено на устранение модифицируемых факторов заболевания. Прежде всего, это:
отказ от курения и злоупотребления алкоголем;
нормализация массы тела;
правильное питание. Необходимо сократить употребление пищи с высоким содержанием холестерина (от жирной и жареной пищи желательно отказаться). Оптимальное меню должно содержать значительное количество овощей и фруктов, богатых клетчаткой и витаминами. А мясо можно (и нужно) заменить рыбой;
повышение физической активности. Физические нагрузки необходимы, но они должны быть дозированными (согласованными с врачом)
Также важно следить, чтобы организм получал при этом достаточно кислорода (оптимально заниматься физкультурой на свежем воздухе);
исключение конфликтных ситуаций и переутомления (антистрессовая психотерапия).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Стадии и степень сужения сосуда при атеросклерозе
Стадии и степень сужения сосуда при атеросклерозе в различном возрасте представлены на рисунке ниже.
При атеросклерозе сосудов сердца развивается ишемическая болезнь сердца, которая может привести к развитию инфаркта миокарда. Если суженный сосуд питает мозг – развивается недостаточность кровотока головного мозга, а при обострении заболевания — инсульт.
Некоторые симптомы атеросклероза:
- боли за грудиной;
- одышка;
- головные боли;
- головокружение;
- шум в ушах;
- ухудшение памяти;
- снижение работоспособности;
- повышенная утомляемость;
- повышенное артериальное давление;
- возможны боли в ногах при ходьбе, в случае поражения сосудов ног;
- бывают боли в спине и пояснице при поражении атеросклерозом аорты и др.
На поздних стадиях атеросклероза развиваются:
- старческое слабоумие;
- расстройства памяти на текущие события (так называемая фиксационная амнезия);
- нарушение ориентировки во времени, месте, окружении и ложные воспоминания и др.
При атеросклерозе сосудов атеросклеротическая бляшка может частично распадаться (изъязвляться). Фрагмент бляшки иногда отрывается, перемещается по кровеносным сосудам, закупоривает некоторые из них, вызывая тромбоз. В результате может развиваться инсульт. Кроме того, атеросклеротическая бляшка, находящаяся в просвете сосуда сердца или мозга может повреждаться под действием различных факторов (воспаления, повышенного артериального давления, учащенного сердцебиения). На месте этого повреждения образуется кровяной сгусток (тромб), который быстро перекрывает кровоток в сосуде и развивается инфаркт миокарда или инсульт.
Наиболее опасными локализациями атеросклероза являются коронарные сосуды (сосуды сердца) и каротидные (сонные артерии, питающие мозг). Мозг также питают позвоночные артерии, которые проходят через позвоночник в специальном канале, где могут деформироваться и симулировать атеросклероз.
Атеросклероз обнаруживается у мужчин обычно в третьем, а у женщин — начиная с четвертого десятилетия жизни. Чем старше человек, тем больше рисков для пропитывания бляшки и стенки сосуда кальцием и развития так называемого кальцифицирущего атеросклероза (атеросклероз Манкеберга). Кальцифицирующий атеросклероз значительно чаще обнаруживается у мужчин, нежели у женщин. Кальцифицирующий атеросклероз не лечится. Целесообразнее не допустить кальцификации стенки сосуда при атеросклерозе путем своевременного лечения атеросклероза.
Диагностика
Точный диагноз устанавливается только врачом после комплексного обследования:
- Осмотр, фиксирование жалоб больного. Во время беседы врач выясняет возможные причины заболевания: условия жизни, наличие вредных привычек, питание, наследственность.
- Биохимический анализ крови. Проводится для выявления дислипидемии.
- Липидограмма. Назначается при повышенном уровне общего холестерина. Исследование помогает выявить соотношение между различными фракциями липопротеидов.
- Рентген. Проводят для обследования коронарных артерий, выявления холестериновых наростов или возможных осложнений: кальциноз, аневризма.
- Ангиография. В кровь больного вводят контрастное вещество, которое помогает выявить стеноз, сужение просвета сосудов.
- УЗИ. Назначают при остром течении атеросклероза для оценки работоспособности внутренних органов.
Учитывая, что атеросклероз чаще всего развивается на фоне повышенного холестерина, кровь рекомендуется сдавать каждые 5 лет. При проблемах с сердечно-сосудистой системой, сахарном диабете – раз/1-2 года.
Как формируется атеросклеротическая бляшка?
Холестерин крови старается заполнить микродефекты в сосудах, которые были вызваны воспалением. Появилась возможность точно определить причину воспаления и устранить ее. Если же не снять воспаление в сосуде, то холестерин будет продолжать бесконтрольно накапливаться. Такое накопление холестерина формирует атеросклеротическую бляшку, которая в последствие может полностью перекрыть сосуд и вызвать инсульт.
Воспаление в сосуде называют стресс-реакцией эндотелия. Эти реакции изучены в клинике достаточно подробно.
Доказано, что стресс-реакция провоцирует избыточное накопление холестерина. Если не убрать причину воспаления в сосуде, то холестерин откладывается постоянно. Бляшка постепенно растет, все больше суживая просвет сосуда. Читать больше о стресс реакции сосуда.
Методы удаления ксантелазмы век
Удаление ксантелазмы век проводят разными методами в амбулаторных условиях:
-
Традиционный – с помощью скальпеля. Хирургическое вмешательство сопровождается наложением швов. Возможно образование рубцов. Неизбежно возникает кровотечение, существует вероятность инфицирования. К этому методу прибегают при больших размерах наростов или если имеется нависание верхнего века. Одновременно убирается образование и излишки кожи. Существует вероятность рецидива. Поэтому не стоит допускать слияния бляшек.
-
Низкотемпературный использует чаще всего в качестве хладагента жидкий азот. При температуре минус сто девяносто градусов происходит замораживание и разрушение структуры жировой бляшки с отличными косметическими последствиями. Существует трудность защиты глаза от действия низкой температуры, однако возможен минимальный риск инфицирования.
-
Радиоволновой воздействует волнами заданной частоты. Под действием тепла, исходящего от тонкого электрода, клетки новообразования погибают с обеспечением хорошего эстетического эффекта. Минимальный риск осложнений и возвратных явлений после резекции.
-
Химический задействует для выжигания бляшки кислоты, обычно делают аппликации трихлоруксусной кислотой. Применяют редко из-за опасности попадания реагента в глаза.
-
Электрокоагуляционный работает при помощи тока высокой частоты. На новообразование размещают электрод, на него подаётся ток, происходит разрушение клеток нароста. Окончательно место прижигания заживает через десять дней. На него накладывают специальные мази. Метод пригоден для небольших образований. Нет риска ожогов сетчатки.
-
Лазерный выпаривает образование лазерным лучом. Метод лазерного воздействия на новообразование считается на сегодня наиболее эффективным и безопасным, но достаточно дорогим. Процедура проводится под местной анестезией. Глаза пациента защищают специальными очками. Ранка заживает под корочкой через несколько дней. Опытный врач способен удалить все образования за один приём.
Преимущества удаления ксантелазмы лазером:
-
Отсутствие травмирования прилежащих тканей здоровой кожи;
-
бескровный, стерильный метод;
-
высокая точность попадания луча на область поражения на необходимую глубину;
-
отсутствие рубцов;
-
быстрое восстановление;
-
безвредность для слизистых оболочек глаза.
Чем опасен атеросклероз?
Атеросклероз уменьшает размер (сечение) сосуда и снижает в нем кровоток. Подача крови к мозгу, сердцу, почкам, кишечнику и др. (в зависимости от того, где «поселилась» атеросклеротическая бляшка). Сужение сосудов поначалу может давать нарушение сна, вести к повышению артериального давления, головокружению, головной боли, шуму в ушах и др. проявлениям.
Критическое сужение сосудов ведет к сосудистой катастрофе – инфаркту или инсульту.
Атеросклероз сосудов — это отложение жира (холестерина) в стенке сосуда. Постепенно просвет уменьшается, что приводит к снижению в нем потока крови. Когда кровоток критически снижается, происходит сосудистая катастрофа – инсульт или инфаркт. Либо возможны боли и слабость в ногах, боли в животе, боли в области почек и др. Все зависит от того, в сосуде какого органе «поселилась» бляшка.
Случается, когда формируется т.н. нестабильная бляшка — бляшка с неровной поверхностью. Такая бляшка может быть источником тромбов.
Иллюстрация, предоставленная неврологом, доктором медицинских наук Н.С.Турчиной, Київ
Иллюстрация професора кафедри терапії і сімейної медицини ФПО, д.м.н. Рудик Б.І., Київ
Фрагмент бляшки или тромб может оторваться и вызвать тромбэмболию.
Атеросклероз снижает объемный кровоток мозга и поэтому является одной из причин преждевременного старения мозга.
Причины атеросклероза
Установлено, что развитию атеросклероза благоприятствуют следующие факторы:
- курение. Никотин и смолы, содержащиеся в табаке, отрицательно воздействуют на сосуды;
- гиподинамия (ведение малоподвижного образа жизни);
- несбалансированное питание, прежде всего – злоупотребление жирной и богатой холестерином пищей;
- злоупотребление алкоголем;
- повышенная эмоциональная реакция (предрасположенность к стрессу);
- артериальная гипертензия;
- избыточный вес (ожирение);
- сахарный диабет.
К факторам, способствующим развитию атеросклероза, также относят так называемые немодифицируемые факторы (то есть факторы, с которыми человек поделать ничего не может):
- возраст (к группе риска относятся лица старше 45 лет);
- пол (мужчины автоматически попадают в группу риска);
- наличие в истории семьи случаев раннего атеросклероза.
Причины заболевания
До сих пор не выявлено точных причин возникновения первичных артериитов. Ученым удалось выяснить, что определенную роль в развитии вторичной формы болезни играют некоторые группы бактерий и вирусов. Также не исключается и наследственный фактор, так как часто в одной семье выявляется несколько случаев заболеваемости.
К другим причинам развития воспаления артерий относят прием определенных лекарственных препаратов, а также иммунную реактивность человеческого организма.
Процесс развития болезни начинается с иммунного воспаления артериальной стенки. Воспалительный процесс возникает вследствие формирования в крови аутоантител и иммунных комплексов, оседающих на стенках сосудов. Пораженные клетки выделяют медиаторы воспаления, что приводит к формированию воспалительных очагов.
Симптомы атеросклероза
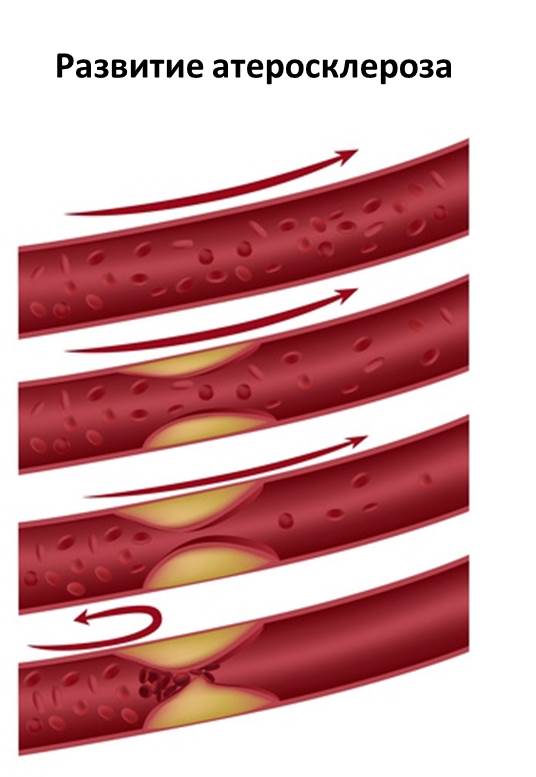
Данные последних исследований показывают, что атеросклеротическое поражение артерий может быть обнаружено у большинства людей в возрасте от 30-лет и старше. С возрастом риск развития атеросклероза возрастает. При этом мужчины страдают атеросклерозом в несколько раз чаще, чем женщины.
Проявления атеросклероза различаются, в зависимости от того, какие именно артерии наиболее пострадали.
Атеросклероз аорты (главного сосуда артериальной системы) обычно приводит к артериальной гипертензии (стойкому повышению артериального давления). Характерным признаком является, прежде всего, повышение систолического давления (то есть первого, большего числового показателя при измерении давления).
Атеросклероз сосудов сердца выступает основной причиной ишемической болезни сердца (ИБС). Наиболее распространенной формой ИБС является стенокардия, проявляющаяся в виде боли за грудиной, как правило, давящего характера, а также (в некоторых случаях) одышки, слабости, повышенного потоотделения. Атеросклероз собственных сосудов сердца может привести к развитию инфаркта миокарда, пороков сердца, сердечной недостаточности.
Атеросклероз сосудов головного мозга может проявляться такими симптомами, как ухудшение памяти, снижение внимания, головокружения, шум в ушах, нарушения сна. Полное перекрытие сосуда грозит ишемическим инсультом (отмиранием части ткани головного мозга вследствие нарушения кровоснабжения).
Симптомом атеросклероза сосудов нижних конечностей является перемежающаяся хромота. Перемежающаяся хромота – это боль в икроножных мышцах, заставляющая останавливаться при ходьбе. Стоит постоять и боль проходит, можно продолжать двигаться дальше. Дальнейшее развитие заболевания приводит к болям в икроножных мышцах в состоянии покоя и возникновению трофических язв.
Атеросклероз почечных артерий проявляется повышением артериального давления (также как и атеросклероз аорты).
Атеросклероз артерий верхних конечностей встречается довольно редко, проявляется как слабость в одной или обеих руках.
Атеросклероз является системным заболеванием, то есть при обнаружении атеросклеротического поражения артерий одной области весьма вероятно развитие атеросклероза и на других артериях.
Повышение артериального давления
Проявляется при атеросклерозе аорты и атеросклерозе почечных артерий.
Боль в груди
Проявляется при атеросклерозе сосудов сердца в виде боли за грудиной, как правило, давящего характера.
Одышка
Проявляется в некоторых случаях при атеросклерозе сосудов сердца.
Общая слабость
Проявляется в некоторых случаях при атеросклерозе сосудов сердца. Слабость может сопровождаться повышенным потоотделением. Больного «бросает в пот».
Нарушения сердцебиения
Также при атеросклерозе сосудов сердца могут наблюдаться нарушения ритма сердца, поэтому возникновение чувства ускоренного или неритмичного сердцебиения также может быть признаком атеросклероза.
Ухудшение памяти
Нарушение мозговой деятельности может проявляться в виде ухудшения памяти или снижения способности концентрировать внимание. Головокружения
Головокружения
Головокружение может быть одним из симптомов атеросклероза сосудов головного мозга.
Шум в ушах
Проявляется при атеросклерозе сосудов головного мозга.
Нарушения сна
Могут наблюдаться при атеросклерозе сосудов головного мозга.
Перемежающаяся хромота
Проявляется при атеросклерозе сосудов нижних конечностей. Пациент вынужден останавливаться при ходьбе из-за возникающей боли в икроножных мышцах. Для того, чтобы продолжить движение, необходимо постоять на одном месте и подождать, пока пройдет боль.
Слабость в руках
Слабость в одной или обеих руках может указывать на атеросклероз артерий верхних конечностей.
Лечение атеросклероза сосудов головного мозга и сонных артерий
При выявлении выраженного, но не проявляющегося атеросклероза сонных артерий лечение становится необходимым. Лечение направленно на предотвращение прогрессирования атеросклероза и профилактику инсульта. Основными направлениями терапии у пациентов с атеросклерозом церебральных сосудов и магистральных сосудов шеи является:
- коррекция нарушения функции органов эндокринной системы (в первую очередь, сахарного диабета),
- нормализация уровня холестерина крови (достигается соблюдением диеты и приемом лекарственных препаратов статинов),
- нормализация уровня артериального давления,
- отказ от курения.
Обязательно назначаются препараты для уменьшения вероятности формирования сгустка крови (тромба). Чаще всего назначаются препараты типа аспирина (тромбоАСС, кардиомагнил), или Плавикс.
Гормональный анализ крови
Лабораторный анализ крови, который проводится с целью изучения работы эндокринной системы и выявления заболеваний щитовидной железы, гипофиза, надпочечников, половых органов и других.
Время сдачи и как подготовиться
Гормональный анализ крови сдают утром натощак из вены. За 1 сутки до анализа нужно отказаться от курения, алкоголя и физических нагрузок. За 7 суток до данного анализа необходимо прекратить прием гормональных препаратов. У женщин кровь на гормональный анализ берется в 5-7 дни цикла, считая с первого дня менструации.
Собираемые показатели
Гормоны щитовидной железы:
- Т3 (трийодтиронин);
- Т4 (тироксин);
- Антитела к тиреоглобулину (АТ-ТГ).
Половые гормоны:
- Тестостерон (мужской половой гормон);
- Эстрогены (женские половые гормоны).
Гормоны гипофиза:
- ТТГ (тиреотропный гормон);
- ФСГ (фолликулостимулирующий гормон);
- ЛГ (лютеинизирующий гормон);
- Пролактин;
- АКТГ (адренокортикотропный гормон).
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат);
- Альдостерон;
- Кортизол.
При планировании беременности:
- ФСГ (фолликулостимулирующий гормон) — отвечает за рост яйцеклетки;
- ЛГ (лютеинизирующий гормон) — обеспечивает завершение созревание яйцеклетки;
- Пролактин — стимулирует выделение молока после родов;
- Эстрадиол — влияет на все половые органы женщины;
- Прогестерон (гормон, сигнализирующий о беременности) — вырабатывается после созревания яйцеклетки и важный для правильного течения беременности;
- ДЭА-сульфат (ДЭА-с или ДЭАС).
Расшифровка результатов: норма и отклонение
Значения нормы изучаемых параметров крови в каждой лаборатории свои и зависят от пола, возраста и состояния пациента. Сделать правильную расшифровку результатов анализа крови и поставить диагноз может только врач, учитывая все аспекты здоровья пациента. Ниже приведены часто исследуемые показатели крови, их норма и на что может указывать отклонение от нормы в общем случае, а не частном. Для получения индивидуальной расшифровки и диагноза следует обратиться к врачу.
Гормоны щитовидной железы
Норма гормонов щитовидной железы:
- Т3 (трийодтиронин): 2,6 — 5,7 пмоль/л;
- Т4 (тироксин): 0,7-1,48 нг/дл;
- Антитела к тиреоглобулину (АТ-ТГ): 0-4,11 Ед/мл.
Отклонение от нормы гормонов щитовидной железы могут указывать на:
- заболевания щитовидной железы;
- аутоиммунные заболевания.
Половые гормоны
Норма половых гормонов:
- Тестостерон (мужской половой гормон): 4,94 — 32,01 нмоль/л (мужчины), 0,38 — 1,97 нмоль/л (женщины);
-
Эстрогены (женские половые гормоны):
- прогестерон: 1 фаза менструального цикла — 1,0 — 2,2 нМ/л; 2 фаза менструального цикла — 23,0 — 30,0 нМ/л; для постменопаузы — 1,0 — 1,8 нМ/л;
- эстрадиол: 1 фаза менструального цикла — 198 — 284 пМ/л: 2 фаза менструального цикла — 439 — 570 пМ/л; для постменопаузы — 51 — 133 пМ/л.
Отклонение от нормы половых гормонов могут указывать на:
- заболевания половых органов;
- новообразования надпочечников;
- цирроз печени.
Гормоны гипофиза
Норма гормонов гипофиза:
- ТТГ (тиреотропный гормон): 0,4-4,0 мЕд/л;
- ФСГ (фолликулостимулирующий гормон): 1,37 — 13,58 мЕд/мл (мужчины), 0,57 – 8,77 мЕд/мл (женщины);
- ЛГ (лютеинизирующий гормон): 1,26 — 10,05 мЕд/мл (мужчины), 0,61 до 56,6 мЕд/мл (женщины);
- Пролактин: 2,58 — 18,12 нг/мл (мужчины), 1,2 — 29,93 нг/мл (женщины);
- АКТГ (адренокортикотропный гормон): 9-52 пг/мл.
Отклонение от нормы гормонов гипофиза могут указывать на:
- заболевания гипофиза;
- нарушение работы щитовидной железы;
- стресс;
- беременность и грудное вскармливание;
- другие состояния.
Гормоны надпочечников
Норма гормонов надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат): 3591-11907 нмоль/л (мужчины), 810-8991 нмоль/л (женщины);
- Альдостерон: 35 — 350 пг/мл;
- Кортизол: 3,7-19,4 мкг/дл.
Отклонение от нормы гормонов надпочечников могут указывать на:
- заболевания надпочечников;
- стресс;
- голод;
- другие состояния.
Гормоны при планировании беременности
Норма гормонов при планировании беременности:
- ФСГ (фолликулостимулирующий гормон): 0, 57 – 8, 77 мЕд/мл;
- ЛГ (лютеинизирующий гормон): 1 — 96,0 мМЕ/мл;
- Пролактин: 64 — 395 мМЕ/л;
- Эстрадиол: 57 — 426 нг/л;
- Прогестерон (гормон, сигнализирующий о беременности): 0, 2 до 1, 5 нг/мл;
- ДЭА-сульфат (ДЭА-с или ДЭАС): 810-8991 нмоль/л (женщины).
Отклонение от нормы гормонов при планировании беременности могут указывать на:
- беременность;
- заболевания половых органов;
- другие заболевания.
Когда нужно сдавать
Гормональный анализ крови нужно сдавать:
- при назначении врача;
- при планировании беременности;
- для контроля течения беременности;
- при подозрении на гормональные нарушения;
- при необоснованном наборе лишнего веса;
- при увеличении щитовидной железы.
Лечение атеросклероза сосудов нижних конечностей
Лечением атеросклероза аорты и артерий нижних конечностей занимается сосудистый хирург.
Лечение облитерирующего атеросклероза сосудов нижних конечностей зависит от стадии заболевания и его распространённости. При начальных стадиях может быть достаточным устранение факторов риска заболевания:
- Коррекция веса при полноте или ожирении;
- Контроль и коррекция уровня сахара крови у пациентов с сахарным диабетом;
- Контроль артериального давления с его поддержанием на рекомендуемом уровне (не более 140/90 мм.рт.ст.);
- Отказ от вредных привычек (в первую очередь, курения);
- Регулярная физическая активность (тренировочная ходьба, упражнения на велотренажёре, посещение бассейна и др.). Лечебная ходьба при атеросклерозе нижних конечностей имеет большое значение для развития коллатералей. Необходимо постепенное ежедневное увеличение физической нагрузки;
- Соблюдение диеты с пониженным содержанием холестерина и жиров животного происхождения;
- Снижение уровня холестерина в крови до рекомендуемых врачом значений.
Медикаментозное лечение облитерирующего атеросклероза артерий нижних конечностей
Чаще всего, для профилактики склеивания тромбоцитов (клеток крови участвующих в образовании тромба), врачом прописываются препараты содержащие аспирин или препараты содержащие клопидогрель.
Лекарственные средства улучшающие коллатеральное (окольное) кровообращение- пентоксифиллин содержащие препараты.
Также используются статины – это препараты направленные на снижение уровня холестерина крови, тем самым замедляется рост атеросклеротической бляшки.
Лекарственные средства улучшающие периферическое кровообращение посредством расширения сосудов – препараты на основе простаноидов.
Хирургическое лечение облитерирующего атеросклероза
Хирургическое лечение при атеросклерозе артерий нижних конечностей применяется в тех случаях, когда проводимое консервативное лечение неэффективно, имеются признаки прогрессирования заболевания, а также при запущенных стадиях болезни:








