Состояние преддиабета
Содержание:
- Диета с низким содержанием углеводов для преддиабета
- Симптомы сахарного диабета
- Диабет 2 типа у детей
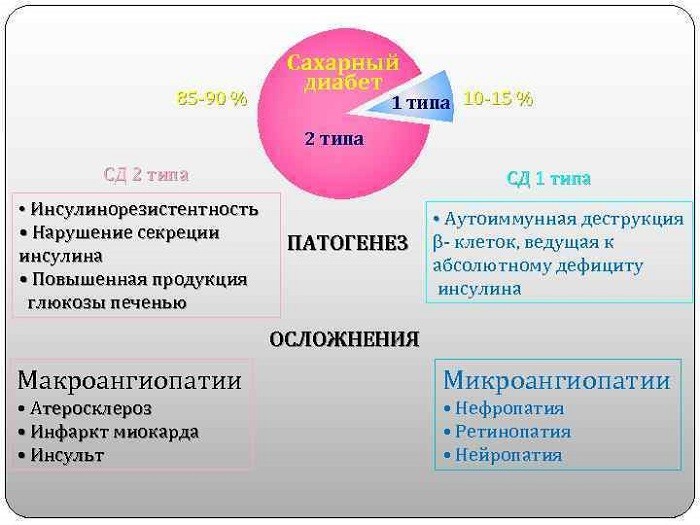
- Чем отличается диабет 2 типа от диабета 1 типа
- Причины и предрасполагающие факторы
- Ингибиторы натрий-зависимого котранспортера глюкозы типа 2 (ингибиторы SGLT2): преимущества и недостатки
- Какие факторы влияют на признание инвалидности при диабете
- Пенсия по инвалидности при сахарном диабете
- Взаимосвязь ожирения и сахарного диабета 2 типа
- Что вызывает диабет 2 типа? Причины развития диабета
Диета с низким содержанием углеводов для преддиабета
Низкоуглеводная диета – отличный вариант для контроля преддиабета, потому что она нормализует уровень сахара в крови, помогает снизить вес и чувствовать себя более легким и энергичным
Углеводы очень легко перевариваются в глюкозу, что очень важно, так как при состоянии преддиабета и так уже слишком много сахара в крови
Чтобы чувствовать себя хорошо, находясь на низкоуглеводной диете, необходимо поставлять в организм нормальное количество белка и жира. Многие люди стараются придерживаться диеты с низким содержанием жиров и только обезжиренных продуктов, одновременно выбирая питание с низким содержанием углеводов, и по понятным причинам чувствуют себя голодными.
На самом деле нужно не исключать жиры из питания, а их ограничить. Это не голословное утверждение. Исследование британских ученых, опровергло гипотезу о необходимости и пользе диеты с низким содержанием жира для снижения риска развития преддиабета.
Симптомы сахарного диабета
Первыми симптомами диабета являются тяжесть в голове, усталость, быстрая утомляемость, нарушение внимания, чуть позже появляется катаракта или помутнение хрусталика глаза, ухудшается зрение (человеку представляется перед глазами белая пелена).
Предвестники сахарного диабета:
- обильное мочеиспускание;
- жажда;
- сухость во рту;
- повышение аппетита или его снижение;
- похудание;
- зуд кожи;
- гнойничковые заболевания;
- слабость;
- нарушение сна.
У больных сахарным диабетом 1-го типа симптомы развиваются быстро, а у больных 2-го типа, наоборот, постепенно.
Нередко сахарный диабет протекает бессимптомно и выявляется случайно.
Основным принципом лечения при сахарного диабета 1-го типа является:
- инсулинотерапия;
- диетотерапия.
Основные способы лечения при сахарного диабета 2-го типа:
- диетотерапия;
- пероральные сахароснижающие препараты;
- инсулинотерапия.
Причины сахарного диабета
Инсулинозависимый сахарный диабет чаще развивается в юном возрасте. Заболевание может начаться и у взрослого человека. Сахарный диабет не развивается от переедания сладкого, переутомления.
Основная теория развития сахарного диабета 1-го типа связана с вирусной инфекцией и наследственной предрасположенностью. К развитию сахарного диабета 1-го типа приводит недостаток инсулина. Наследуется не сам сахарный диабет, а только предрасположенность к нему. Даже если никто из родственников сам не болел сахарным диабетом, то каждый из его родителей может иметь в своём генотипе ген, предрасполагающий к развитию сахарного диабета.
Диагностика сахарного диабета:
В норме сахар крови составляет 5 ммоль/литр(90 мг/%). Ниже 3,5 ммоль/литр у здоровых людей он падает редко. Если уровень сахара в крови ниже 10 ммоль/литр, то в моче сахар определяться не будет.
Рекомендуем сдать анализы:
- общий холестерол;
- холестерол -ЛПВП;
- холестерол — ЛПНП;
- триглицериды;
- к/атерогенности;
- липопротеин (а);
- АроА, АроБ;
- АЛаТ,АсАТ;
- общий анализ мочи;
- никроальбумин в моче;
- глюкоза;
- гликозилированный гемоглобин;
- инсулин;
- с-пептид.
В группу риска по сахарному диабету входят пациенты, у которых имеется:
- ожирение;
- нарушение менструальной функции;
- нарушение уровня глюкозы натощак (более 5,5 ммоль/литр);
- в семье есть или были родственники с СД, метаболическим синдромом, ожирением;
- был СД беременных и роды плодом более 4,5 кг;
- инфаркт, инсульт в анамнезе.
Профилактика СД в основном направлена на снижение веса. Увеличивайте физические нагрузки (ходьба,плавание). Избегайте стрессов. Контролируйте своё психоэмоциональное состояние.
Необходимо знать:
- регулярно обследуйте свои стопы;
- следите за артериальным давлением;
- регулярно обследуйте глазное дно;
- контролируйте уровень сахара в крови;
- проверяйте уровень холестерина в крови.
У больных сахарным диабетом любые повреждения, а стопах заживают дольше, чем у остальных. Тщательно ухаживайте за стопами, носите хорошо подобранную по размеру обувь.
Сахарный диабет не болезнь, а образ жизни. При выполнении ряда условий человек с сахарным диабетом ничем не отличается от других людей. При нормальном содержании сахара в крови человек чувствует себя здоровым. Синдромы сахарного диабета отсутствуют. Осложнения не развиваются.
Основное правило жизни пациента с сахарным диабетом — это поддержание нормального уровня сахара в крови.
Диабет 2 типа у детей
Диабет 2 типа чаще встречается у взрослых, однако маленькие дети также подвержены заболеванию. В основном это малыши, родители которых не следили за питанием, позволяли кушать чипсы, конфеты и другие сладости с красителями и обилием сахара.
Однако чаще всего в детском возрасте встречается диабет 1 типа, который имеет высокий наследственный фактор. Но в последнее время врачи отмечают резкий рост заболеваемости 2 типа. Если в 80-90-е годы XX века диабет 2 типа встречался только у 2% детей, то в наши дни его диагностируют почти у 45% детей-диабетиков. Причём 85% из них страдают лишним весом.
К развитию заболевания малышей приводят следующие факторы:
- вирусные инфекции, перенесённые мамой во время беременности;
- стрессы у малыша, которые провоцируют выброс адреналина в кровь, нарушая углеводным процессам;
- увлечение ребёнка продуктами питания, богатыми сахаром (вафли, конфеты, сгущёнка, газировка);
- отсутствие движения, гиподинамия;
- вес при рождении выше 4000 грамм.
Чем отличается диабет 2 типа от диабета 1 типа
Несмотря на схожесть названий и некоторых симптомов, диабеты 1 и 2 типа имеют разную природу и форму протекания.
| Диабет 1 типа | Диабет 2 типа |
| Чаще всего диагностируется в возрасте до 20 лет | Распространён среди людей старше 40 лет |
| Сахар поднимается резко | Медленное развитие заболевания |
| Больной резко худеет | У больного заметен лишний вес |
| Появляется независимо от образа жизни пациента | Большое значение при развитии болезни играет образ жизни |
| Болезнь проявляется быстро и бурно | Долгое время симптомы отсутствуют |
| Инсулин значительно ниже нормы | Инсулин несколько выше нормы |
| Сахаропонижающие препараты малоэффективны | Хорошо помогают заменители сахара |
| Болезнь неизлечима | При соблюдении режима питания имеются тенденции к излечению |
| Без инсулинотерапии человек умирает | Инсулин в виде инъекций не нужен |
Причины и предрасполагающие факторы
Причины сахарного диабета варьируются в зависимости от типа заболевания.
СД 1 типа
Несмотря на то, что проблема сахарного диабета привлекает внимание международного медицинского сообщества довольно давно, причины инсулинозависимой формы заболевания до сих пор окончательно не выяснены. На сегодняшний момент доподлинно известно, что одну из важнейших ролей в его развитии играет изменение в особых клетках поджелудочной — бета-клетках островков Лангерганса, ответственных за секрецию инсулина
Эти изменения спровоцированы сбоем в работе иммунной системы.
Также известно, что ряд факторов повышает риск развития сахарного диабета этого типа (хотя и не доказано, что они могут быть признаны его причиной). К ним относят:
- генетическую предрасположенность — если у кого-то из ближайших родственников был диагностирован сахарный диабет, вероятность болезни является высокой;
- перенесенные во внутриутробном периоде вирусные инфекционные заболевания;
- перенесенные в подростковом возрасте вирусные инфекции, включая ветрянку, корь, краснуху;
- кормление в грудном возрасте глютеносодержащими смесями;
- частое присутствие в рационе продуктов, содержащих в большом количестве консерванты и нитрозосодержащие красители.
Инсулинозависимый диабет сопровождается развитием абсолютного дефицита инсулина в организме. Поэтому он и получил такое название: пациенты с этим диагнозом вынуждены на протяжении всей жизни восполнять недостаток гормона его искусственным замещением.
Идиопатический механизм развития заболевания подразумевает, что при инсулинозависимом диабете антитела к инсулину в организме человека не обнаруживаются. Термин идиопатический означает, что механизм развития является не установленным.
СД 2 типа
В подавляющем большинстве случаев эта форма сахарного диабета развивается вследствие избыточного веса. Болезнь диагностируют не только при явной форме ожирении, но и так называемой латентной, или скрытой. Последняя характеризуется накоплением избытка жировой ткани в абдоминальной области, окружающей внутренние органы.
К возникновению сахарного диабета второго типа приводит ряд факторов. Среди них выделяют нездоровое пищевое поведение, а в особенности несбалансированную диету, изобилующую жирами и сладостями. Также риск развития заболевания возрастает при нарушении глюкозной толерантности, избыточном весе и ожирении, дефиците или отсутствию физической активности.
Гестационный СД
Эта форма заболевания подразумевает нарушения углеводного обмена, которые впервые обнаруживаются после начала беременности. В норме организм женщины в период вынашивания плода увеличивает скорость утилизации глюкозы. Это изменение связано с тем, что сахар необходим не только организму будущей матери, но и ее ребенку. В этот период нормальным считается формирование незначительного снижения резистентности (чувствительности) клеток к инсулину. Допустимым в период гестации является уровень глюкозы в крови в пределах 7,8 ммоль/л. Если значение повышено, говорят о развитии гестационного сахарного диабета.
Вероятность развития болезни во время гестации повышает наличие у женщины лишнего веса и ожирения, а также резкие скачки веса (свыше +10 кг) после наступления совершеннолетия. Фактором риска называют нарушение глюкозной толерантности, или преддиабет — состояние, при котором глюкоза стабильно повышена, но другие клинические признаки сахарного диабета отсутствуют. Тревожным сигналом считается наличие сахара в моче (глюкозурия) во время предыдущей или этой беременности, быстрый набор веса в текущем состоянии, возраст старше 30 лет.
Для оценки риска развития гестационного диабета врачу могут понадобиться данные о наличии метаболических нарушений у близких родственников. К факторам риска также относят многоводие, мертворождение, рождение крупного (более 4.5 кг) ребенка в анамнезе. Вероятность заболевания возрастает, если гестационный диабет был диагностирован во время предыдущей беременности.
Ингибиторы натрий-зависимого котранспортера глюкозы типа 2 (ингибиторы SGLT2): преимущества и недостатки
Группа гипогликемических средств ингибиторов SGLT2 включает препараты:
- Инвокана (канаглифлозин).
- Форсига (дапаглифлозин).
- Джардинс (эмпаглифлозин).
- Стиглатра (эртуглифлозин).
Механизм действия: уменьшение реабсорбции глюкозы в почках, что при гипергликемии и СД2 приводит к повышению выведения глюкозы с мочой.
Преимущества препаратов:
- Группа препаратов относится к высокоселективным, активным ингибиторам Na-зависимого переносчика глюкозы типа 2. Na-зависимый переносчик глюкозы типа 2 – основной белок, который отвечает за обратное всасывание глюкозы из клубочков почек в кровоток, его ингибирование приводит к выведению сахара с мочой, таким образом достигается гипогликемический эффект.
- Эффект развивается быстро с первой дозой препарата и продолжается в течение 24 часов.
- Гипогликемический эффект наблюдается независимо от приема пищи (как после еды. так и натощак).
- Механизм действия ингибиторов SGLT2 не зависит от метаболизма инсулина, а также состояния поджелудочной железы, поэтому они не оказывают гипогликемического эффекта.
- Дополнительное выведение сахара почками приводит к снижению массы тела и уменьшению массы жировой ткани за счет уменьшения количества калорий.
- Глюкоза – осмотическое вещество, поэтому незначительно увеличивается образование мочи.
- За счет увеличения диуреза происходит уменьшение жидкости в организме, что вызывает антигипертензивный эффект.
- Доказано, что препараты снижают уровень гликированного гемоглобина Hb1Ac.
- Одно из самых больших преимуществ от приема этих противодиабетических препаратов – это
снижение госпитализации диабетиков из-за сердечной недостаточности (31%) и уменьшение прогрессирования заболевания почек (45%), поскольку они снижают риск и прогрессирование нефропатии и сердечно-сосудистый риск (ИБС, инфаркты миокарда, а также ишемические и геморрагические инсульты в в анамнезе).
- Препараты выпускаются в таблетках, принимаются 1 раз в сутки.
- Используются как для монотерапии, так и в комбинации с другими (таблетированными или инъекционными, одним или несколькими) гипогликемическими средствами.
Исходя из механизмов действия и преимуществ, SGLT2 рекомендуются при СД2 если установлен риск развития хронического заболевания почек для замедления прогрессирования этого состояния.
Ингибиторы SGLT2 иногда рекомендуются для людей с диабетом 2 типа, у которых не только плохо контролируется уровень сахара в крови каждый день, но также наблюдается высокий уровень A1C.
Эта группа препаратов также помогает снизить артериальное давление и способствует снижению веса, поэтому назначается диабетикам с ожирением и гипертонией.
Несмотря на то, что доказано положительное влияние препаратов на сердечно-сосудистую систему за счет уменьшения сердечно-сосудистого риска, эти виды лекарств лучше всего снижают риск острых сердечных приступов и инсультов у пациентов с установленными сердечными заболеваниями, а не у лиц без признаков ССЗ. Тем не менее, когда речь идет о госпитализации из-за сердечной недостаточности, препараты показаны всем пациентов с диабетом, независимо от того, есть заболевания сердца или сердечная недостаточность в анамнезе или нет.
Снижение развития почечной недостаточности одинаково, как у пациентов с сердечной недостаточностью, так и без нее. Тем не менее, у лиц, принимающих SGLT2, у которых хуже почечная функция, существует больший риск госпитализации по поводу сердечной недостаточности.
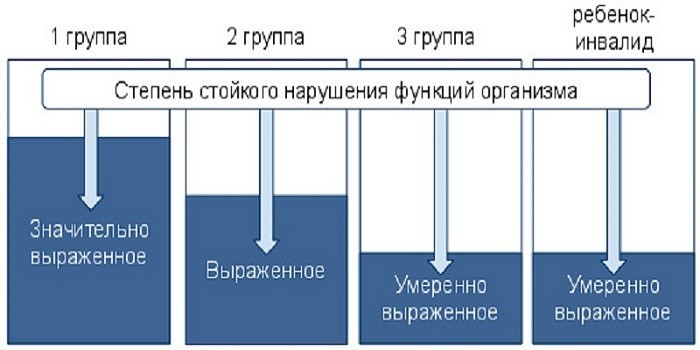
Какие факторы влияют на признание инвалидности при диабете
Оглавление
Инвалидность при сахарном диабете назначается в зависимости от формы и тяжести осложнений, с которыми протекает заболевание. Следует отметить, что сам сбой метаболизма глюкозы в организме, выраженный в неспособности клеток поджелудочной железы переваривать глюкозу, не может быть причиной проведения комиссии.
Иными словами, сам диагноз “сахарный диабет” не может стать основанием для инвалидного статуса. Только осложнения, вызванные болезнью, являются основанием для экспертизы, которая решит, давать или нет ту или иную группу.
1 группа инвалидности назначается:
- Людям, у которых в ходе заболевания обнаружены серьёзные осложнения, поражены многие органы и ткани как снаружи, так и внутри. Как правило, такие люди страдают сахарным диабетом большую часть жизни (более 20 лет) и не могут передвигаться самостоятельно;
- Такая группа инвалидности даётся больным, у которых обнаружены серьёзные нарушения кровеносных сосудов глаза. Сосуды органа зрения отличаются хрупкостью и порой повреждаются при отложении в них излишков сахара. Всё это зачастую приводит к потере зрения, невозможности ориентироваться в пространстве;
- Почки также не справляются с избытком сахара в организме, необходим диализ (очищение почек). Сердечная мышца у диабетиков-инвалидов 1 группы испытывает серьёзные нагрузки в связи с большой концентрацией сахара в крови, давление стремительно меняется от высоких единиц к низким. Страдает и нервная система, нарушается сообщение между нейронами, что приводит к утрате чувствительности, параличам, расстройствам психики;
- В результате поражения сосудов избытком сахара страдает кожа и мышцы, что может привести к гангрене с последующей ампутацией конечности. Не стоит забывать и о гликемических комах, возникающих в следствие низкого уровня глюкозы в кровяном русле. Эти комы не контролируются диетой и своевременным введением инсулина.
2 группа присваивается:
- Людям, которые также длительное время страдают сахарным диабетом, однако их организм всё ещё может справляться с недугом и когда-нибудь перейти в стадию ремиссии (ослабления симптомов). Возможности таких людей ограничены, но такие люди всё ещё могут жить в обществе самостоятельно;
- Отличием от 1 группы инвалидности здесь является то, что такие люди не всегда нуждаются в уходе и надзоре за ними посторонних лиц. Такие люди имеют ограниченную работоспособность, их работа требует особых условий и не должна сопровождаться утомлением и нервными потрясениями.
3 группа назначается тем людям, у которых заболевание привело к нарушению работы некоторых органов. Работоспособность таких больных в большинстве случаев снижена, требуется сменить характер трудовой деятельности.
Какие группы инвалидности положены для диабетиков первого и второго типа
Лица, страдающие сахарным диабетом первого и второго типа, могут рассчитывать на 1, 2 или 3 группу инвалидности в зависимости от характера заболевания, особенностей его течения и степени тяжести осложнений.
Специфика признания инвалидности на ребёнка
Особую группу больных представляют собой дети, больные сахарным диабетом 1 типа (инсулинозависимые). Как правило, такой тип диабета врождённый и может проявиться у ребёнка в любом возрасте.
Такие дети требуют большого внимания и контроля со стороны родителей или опекунов, поскольку контролировать концентрацию сахара в крови они не в состоянии в силу возраста.
Статус “инвалид” назначается ребёнку в любом случае, даже без осложнений на основании заявления родителя или опекуна (на основании Приказа Министерства здравоохранения № 117 от 04.07.1991 г.).
Инвалидность не имеет группы, её получение возможно лишь по достижении совершеннолетия. Статус “инвалид” может быть пересмотрен по достижении 14 лет и отменён, если ребёнок в состоянии позаботиться о себе и может самостоятельно вводить инъекции инсулина.
Могут ли дать рабочую группу при втором типе диабета
Материалы по теме
Пред. След. 1 из 9
Согласно статье 1 ФЗ №181, к нерабочей группе инвалидности относится 1 группа, соответственно, 2 и 3 группы считаются работоспособными. Как уже говорилось выше, группа инвалидности присваивается в зависимости от характера течения сахарного диабета, степени тяжести осложнений.
Пенсия по инвалидности при сахарном диабете
Заболевание связано с нарушением усвоения организмом глюкозы. Это вещество, необходимое каждой клетке, служит топливом для работы всех систем и органов. Глюкоза поступает в организм с продуктами питания, расщепляется пищеварительной системой и попадает в кровь. Это стимулирует выработку инсулина. Гормон помогает глюкозе попасть в клетки. При сахарном диабете его количество снижается.
Если глюкоза не попадает к клеткам, нарушается питание, что приводит к их гибели, иногда развивается некроз тканей
Болезнь может спровоцировать гангрену, инфаркт или инсульт, проблемы с сосудами, слепоту.
Две основные формы сахарного диабета:
- Первый тип. Инсулин вырабатывает поджелудочная железа. Если она не справляется с задачей, не синтезирует нужное количество гормона, глюкоза скапливается в крови из-за того, что ее некому разносить к клеткам. Анализы фиксируют высокий сахар. Диабетики с такой формой нуждаются в постоянной гормонотерапии, вынуждены постоянно получать инъекции.
- Второй тип. Поджелудочная вырабатывает инсулин в нужном количестве, но рецепторы клеток потеряли чувствительность к гормону. Из-за этого он не может передать им глюкозу, в крови фиксируется ее высокий уровень. Постепенно поджелудочная железа снижает выработку инсулина, что негативно сказывается на ее состоянии. Диабет 2 типа легче поддается лечению. На начальных стадиях заболевания человеку выписывают таблетки.
При назначении инвалидности учитывают не форму сахарного диабета, а тяжесть течения болезни.
Полностью вылечить ее нельзя. На ранних стадиях можно остановить лишь развитие диабета 2 типа, но при этом нужно всю жизнь соблюдать диету, максимально исключить из рациона насыщенные жиры и углеводы.
1 группа инвалидности
Эту категорию дают больным с серьезными сбоями гормональной системы. Человек не может себя обслуживать, контролировать поведение, ограничен в передвижении, часто теряет ориентацию в пространстве.
Первую группу инвалидности назначают, если болезнь сопровождают:
- Диабетическая слепота на 1 или 2 глаза.
- Тяжелая степень нейропатии (расстройства нервной системы).
- Гангрена нижних конечностей, из-за чего их нужно ампутировать.
- Паралич или нарушенная согласованность движений при относительно нормальном тонусе мышц.
- Стойкие отклонения психики.
- Хроническая сердечная недостаточность 3 степени.
- Психические отклонения, снижение интеллекта, спровоцированные энцефалопатией (дистрофическими изменениями тканей мозга).
- Частые гипогликемические комы.
- Терминальная (завершающая) стадия хронической почечной недостаточности.
2 группа инвалидности
У человека менее выражены повреждения внутренних органов, чем у больных 1 группы. Они не нуждаются в постоянном присмотре, могут самостоятельно передвигаться с помощью специальных средств или людей.
У больных часто наблюдают снижение мышечного тонуса (нейропатию 2 степени), стойкие изменения психики.
Вторую группу инвалидности дают в следующих ситуациях:
- 2–3 стадия ретинопатии (сильного или частичного ухудшения зрения из-за поражения сетчатой оболочки глаз).
- Успешная пересадка почки.
- Выраженные парезы или стойкие нарушения центральной нервной системы.
- Терминальная стадия почечной недостаточности.
3 группа инвалидности
Нарушения не такие сильные, как у больных 1 и 2 группы. Диабетик может обслужить себя самостоятельно. Тем не менее, у человека плохое самочувствие, он вынужден ограничить трудовую деятельность.
Ухудшение здоровья носит внезапный характер, возникает из-за неспособности стабилизировать сахар в крови.
Если это продолжается длительное время и состояние диабетика усугубляется, есть смысл пройти повторное освидетельствование. По результатам нового обследования больному могут присвоить 2 группу инвалидности.
Взаимосвязь ожирения и сахарного диабета 2 типа
Виновник диабета 2 типа в большинстве случаев — висцеральный жир. Это не совсем тот жир, который откладывается на боках и талии при наборе лишнего веса. Причина появления висцерального жира — несоответствие поступившей в организм с пищей и растрачиваемой энергией.
Калорийная жирная и углеводная пища обладает высокими энергозапасами, поэтому увлечение мучными и кондитерскими изделиями, жареной картошкой и макаронами с мясной подливой чревато лишним весом. Излишки нерастраченной энергии переходят в жировые запасы организма, а именно, в подкожно-жировую прослойку и в висцеральный жир.
- Подкожно-жировая клетчатка имеет уникальную структуру. Она распределяется на бёдрах, талии, брюшной стенке, на ногах у женщин. Делая фигуру более округлой, но в разумных пределах, большой опасности для здоровья такое «пополнение» не представляет. Этот жир, при нормальном обмене веществ и соблюдение диеты, также легко уходит, как и приходит.
- Висцеральный (абдоминальный) тип жировых отложений невероятно опасен с медицинской точки зрения. В небольших количествах он организму необходим, т.к. защищает внутренние органы от механических повреждений, а также является запасным депо на случай энергетического истощения. Но вот его переизбыток — это уже беда для организма.
Абдоминальный жир накапливается под серозной оболочкой — тонкой соединительной мембраной, окружающей каждый орган. В большинстве случаев абдоминальный жир размещается на поверхности органов брюшной полости, поэтому характерная черта проблемы — выступающий живот, непропорционально большой на фоне других частей тела. В норме количество такого жира не должно превышать 15% от общей массы жировых отложений. Если его гораздо больше, излишки с кровотоком попадают в печень, перерабатываясь в холестерин. Возникает угроза развития атеросклероза, что приводит к инсульту или инфаркту.
Абдоминальный жир снижает количество выделяемого адипонектина, а он напрямую влияет на чувствительность клеток к инсулину. В результате у человека появляется инсулинорезистентность, и развивается диабет 2 типа.
Что вызывает диабет 2 типа? Причины развития диабета
- Возраст. Риск диабета увеличивается с возрастом. В зоне риска: люди европеоидной расы старше 40 лет, люди южноазиатского происхождения и афро-карибского или африканского происхождения старше 25 лет. У них диабет 2 типа развивается в два-четыре раза чаще.
- Наследственность. При наличии диабета 2 типа, у родителей, братьев, сестер или ребенка, риски заболеть повышаются в два-шесть раз.
- Масса тела. Вы в зоне риска диабета 2 типа, если у вас избыточный вес, особенно при отложениях жира вокруг талии.
Другие факторы, которые могут повлиять на риск диабета 2 типа:
- Уровень АД. Вы больше подвержены риску при высоком кровяном давлении.
- Уровень холестерина и триглицеридов. Повышает риск диабета повышенное содержание ЛПВП (<35 мг/дл) и триглицеридов (>250 мг/дл).
- Курение. Курение связано с повышенным риском диабета 2 типа, а также увеличивает риск других заболеваний, таких как ССЗ и рак.
- Алкоголь. Употребление слишком большого количества алкоголя увеличивает риск диабета 2 типа, заболеваний печени и поджелудочной железы, сердца и некоторых видов рака.
- Сон. Ученые установили, что повышают риски диабета нарушения сна: недостаток сна или слишком длительный сон.
- Сидячий образ жизни. О сидячем образе жизни говорят, когда человек проводит длительные периоды времени сидя. Недостаточная подвижность приводит к развитию гиподинамии (атрофии мышц и уменьшению их массы), как следствие – ожирению, метаболического синдрома и ССЗ. При сокращении мышц повышается содержание липопротеинлипазы – фермента, который сжигает жир и уменьшает жировые отложения.
Рецепторы инсулина








