Боли в сердце при низком, высоком и нормальном давлении
Содержание:
- Симптомы межреберного невроза
- Почему сердце замирает
- Воспаление лобной пазухи
- Как лечить аритмию
- Фронтит: осложнения и последствия
- Вторичная головная боль и заболевания, при которых она встречается
- Препараты лечения фронтита
- Диагностика
- Наши врачи
- Лечение
- Тахикардия у детей
- Симптомы
- Как быстро успокоить сердце?
- Когда обратиться к врачу?
- Диагностика
- Лечение
- Прогноз и профилактика
- Заключение
- Возрастные особенности
- Когда вызывать «Скорую помощь»?
- Когда при головной боли следует обращаться к врачу?
- Причины появления
- Первая помощь при приступе стенокардии
- Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ БЕСПЛАТНО
- Симптомы дыхательного невроза
- Опасные признаки
- Как проявляется сдавление срединного нерва?
- Методы лечения
- Методы лечения
Симптомы межреберного невроза
Правильно поставить диагноз может только врач после полного обследования организма. Однако, характерными симптомами, которые помогут самим распознать межреберного невроза, являются:
- произвольно подергивающиеся мышцы;
- болевые ощущения между ребрами, в области лопаток и поясницы;
- дискомфорт при кашле, чихании и резких движениях. Боль может быть острой, тупой или ноющей;
- онемение в месте повреждения нервных волокон;
- во время пальпации ребер, грудины и поясничного отдела болевые ощущения могут усиливаться.
Невроз ребер по симптоматике схож с болезнями сердца, желудка и легких. Но основным отличительным симптомом этого заболевания является постоянная ноющая боль, которая может усиливаться при резких движениях, пальпации, чихании или кашле. Эти болезненные ощущения не может снять ни одно обезболивающее средство.
Почему сердце замирает
— Какая частота сердечных сокращений в норме у взрослого человека?
— В состоянии покоя частота сердечных сокращений у здорового человека — 60–90 ударов в минуту.
Значимые отклонения от указанных величин в покое, например, выраженная тахикардия (120–130 ударов в минуту) или же брадикардия (40–35 ударов в минуту) — повод обратиться к врачу.
Но небольшие отклонения от нормы в большую или меньшую сторону также могут быть. Очевидно, что частота сердцебиения увеличивается при физических и эмоциональных нагрузках, повышении температуры тела и окружающего воздуха. А вот ночью, во время сна, наоборот, сердце работает реже, с частотой даже менее 40 ударов в минуту.
Если вы здоровы и ваш пульс приближается к 100 ударов в минуту, не стоит беспокоиться. Больше занимайтесь спортом, избавьтесь от стрессов, соблюдайте режим дня, высыпайтесь.
У спортсменов наоборот, частота сокращений сердца снижается до 50 ударов в минуту. Это тоже норма. У них увеличивается объем сердечного выброса и сердцу не приходится совершать частые сокращения, чтобы обеспечить кровообращение. Сердце спортсмена работает медленно и эффективно.
— Иногда я слышу, как сердце словно замирает на несколько секунд, а потом бьется как будто с усиленным толчком. Это нормально?
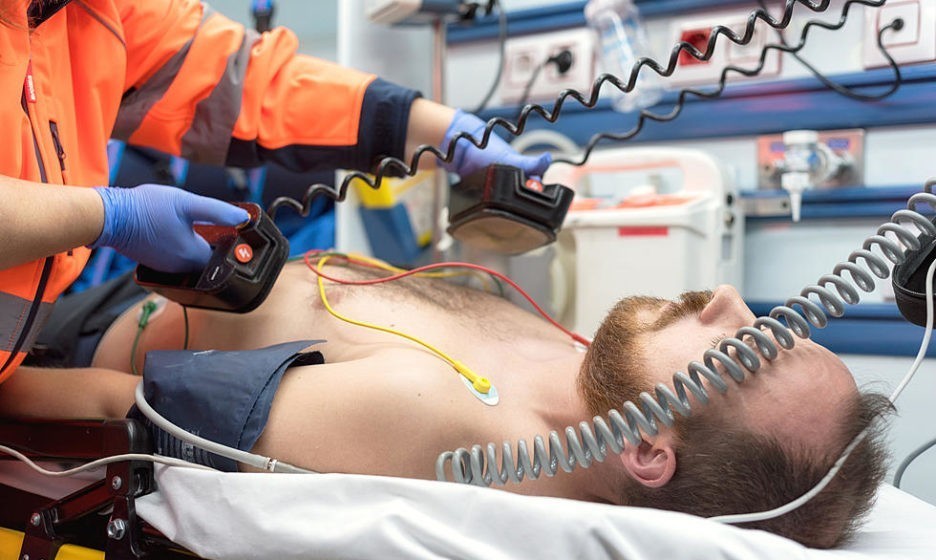
Аритмия в жизни и в кино. «Разряд!», ЭКГ смартфоном и какие виды не надо лечить
— Эти симптомы похожи на экстрасистолию. Это внеочередное преждевременное сердечное сокращение, которое регистрируется у каждого здорового человека.
Однако иногда экстрасистолия требует лечения. Чтобы точно поставить диагноз, необходимо прежде всего сделать ЭКГ и провести суточное мониторирование ЭКГ — когда человек носит на себе датчики в течение суток. Возможно, понадобится выполнить эхокардиографию. Это поможет определить вид и количество экстрасистол.
Лечения требует только частая симптомная желудочковая экстрасистолия. Ее лечат с помощью антиаритмических препаратов и радиочастотной аблации. В остальных случаях достаточно изменения образа жизни: уменьшить употребление алкоголя и сигарет, наладить режим труда и отдыха, сохранять физическую активность.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости — все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Как лечить аритмию
— Если у меня сильно бьется сердце, какие лекарства я могу принять?
— Существует много препаратов, которые уменьшают количество сердечных сокращений и применяются при высоком сердцебиении (тахикардии), однако самостоятельно принимать их не рекомендуется.
Прежде чем начать принимать лекарства, необходимо определить причину тахикардии. Тахикардия может быть симптомом органического заболевания, а может иметь физиологические причины.
Физиологическую тахикардию может провоцировать стресс или избыточная физическая нагрузка. В этом случае все очевидно: чтобы избавиться от такой тахикардии, надо убрать раздражающие факторы.
Неритмичное и частое сердцебиение нередко является симптомом серьезного заболевания — фибрилляции предсердий. Если приступ сердцебиения не проходит или же повторяется часто без видимых причин, сопровождается колебаниями артериального давления, одышкой, болями в сердце, то необходимо обратиться к врачу.
— Как врачи лечат аритмию?
— Лечение аритмии зависит от типа нарушений ритма сердца. Некоторые виды аритмии вообще не требуют лечения, например предсердная экстрасистолия. В других случаях необходимо медикаментозное или хирургическое вмешательство.

Как прожить без инфаркта и инсульта. Лекция врача Антона Родионова (+видео)
Для лечения и предотвращения новых приступов аритмии применяют лекарственные препараты — антиаритмики. Эти лекарства нередко используют в начале лечения.
При фибрилляции предсердий также назначают антикоагулянты. Поскольку нерегулярное сердцебиение приводит к образованию сгустков крови (тромба), антикоагулянты необходимы для препятствия образованию тромба и, следовательно, для предотвращения инсульта.
Кроме того, в некоторых случаях для купирования приступов аритмии применяют электрическую кардиоверсию — метод воздействия на сердечную мышцу с помощью разряда электрического тока.
Когда все методики неэффективны, а аритмия ухудшает жизнь больного, то врачи устраняют очаг, который задает неправильный ритм, с помощью операции радиочастотной аблации. Специальный диагностический катетер вводится в сердце через мини-разрезы, чтобы определить источник аномальных электрических сигналов. Как только источник аритмии будет обнаружен, с помощью катетера передается радиочастотная энергия, блокирующая аномальные электрические импульсы. Такая операция улучшает качество жизни, устраняет основную причину аритмии и снижает риск инсульта у пациентов с фибрилляцией предсердий.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Вторичная головная боль и заболевания, при которых она встречается
В целом, первичная головная боль, хотя и нарушает нормальное течение жизни в период приступов, серьёзных последствий для общего состояния здоровья человека не несёт. А вторичная боль, несмотря на то, что встречается гораздо реже (в 5 % случаев), может быть следствием опасного заболевания.
Головная боль обязательно присутствует среди симптомов следующих заболеваний:
- вегето-сосудистая дистония (головные боли могут сочетаться с головокружением, тошнотой, колебаниями артериального давления);
- гипертоническая болезнь (боль в основном локализируется в затылочной области, могут быть головокружения, шум в голове, «мушки» перед глазами, ощущаться жар в голове, боль в сердце);
- инсульт;
- черепно-мозговых травмы;
- менингит;
- энцефалит;
- глазные заболевания (например, глаукома);
- заболевания уха и носоглотки (отит, синуситы);
- невралгия;
- сахарный диабет;
- почечная недостаточность;
- онкологические заболевания.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит — результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Диагностика
Боли, онемения, «мурашки» и нарушения движения руки могут вызываться не только сдавлением нервов в этих костных каналах. Есть еще болезни плечевого нервного сплетения, позвоночные грыжи, уплотнения в мышцах и другие состояния, при которых болят руки. Поэтому самое разумное – сразу обратиться к специалисту, а не пытаться разобраться самостоятельно.
Диагностика при может занять 2-3 дня. В первую очередь, это осмотр специалистом-неврологом, а также обычные клинические методы (анализы, рентген, ) и особые приемы, позволяющие точно выяснить степень поражения нерва – электромиография и электронейрография.
Эти методы исследуют электрическую активность мышц и скорость прохождения нервного импульса. Соединив результаты обоих методов, можно понять, сохранил ли нерв свою функцию или переродился, заместился соединительной тканью. От результатов обследования зависит метод лечения.
Наши врачи

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 21 год
Записаться на прием
Лечение
Радикальный способ лечения туннельных синдромов – хирургический, когда искусственно увеличивают диаметр канала. Если время для операции упущено, или она нежелательна по другим причинам, используют различные консервативные методы – медикаментозный, эластичные фиксаторы и ортезы, изменение локомоторного стереотипа или переучивания для правильных движений. Применяется то лечение, которое даст наилучший результат у конкретного человека.
- Протрузия дисков
- Миалгия
Тахикардия у детей
Для детей нормальной считают частоту пульса от 123 ударов за 60 секунд у новорожденных до 115-119 ударов у подростков около 13-15 лет. Пациенты дошкольного и школьного возрастов, в особенности астеники с узкой грудной клеткой, чаще всего страдают наджелудочковой разновидностью. Она не требует врачебного вмешательства и проходит по мере взросления. Желудочковая тахикардия встречается реже, но без лечения может угрожать жизни ребенка.
Дети с нарушениями частоты пульса, как правило, капризны, беспокойны, у новорожденных наблюдается повышенная сонливость. При тяжелых пароксизмах наблюдается пульсация вен, посинение и бледность кожи, слизистой. Ребенок может потеть, задыхаться, жаловаться на боль за грудиной, головокружение и тошноту. Другие симптомы — одышка, слабость, сильное сердцебиение и даже обмороки.
Если ребенок маленький, не может рассказать об ощущениях, патологию диагностируют с помощью лабораторных и инструментальных исследований: анализов крови, мочи, ЭКГ, суточного мониторинга по Холтеру и т.д. Характер лечения зависит от возраста, как правило, оно проводится медикаментозно. Хирургические вмешательства, радиочастотная абляция применяются редко.
Симптомы
Выраженность симптомов зависит от характера и тяжести основного заболевания, а также от порога чувствительности нервной системы пациента. К наиболее общим проявлениям тахикардии относят тревожность, состояние возбуждения и неприятные ощущения в области сердца (рис. 2).
Как быстро успокоить сердце?
При учащенном сердцебиении необходимо расслабиться, отвлечься, спокойно полежать. Ни в коем случае нельзя пить крепкий чай или кофе. К области лица можно приложить холодный компресс.
Когда обратиться к врачу?
Срочная врачебная помощь требуется в случаях, когда учащенное сердцебиение происходит на фоне:
- артериальной гипертензии,
- сердечно-сосудистых заболеваний,
- эндокринных нарушений,
- беременности.
Обязательно проконсультироваться с врачом нужно при наследственной предрасположенности к тахикардии и в ситуации, когда каждый последующий приступ тяжелее предыдущего.
Диагностика
Основной метод диагностики тахикардии — электрокардиограмма. По характеру ЭКГ врач определяет тип патологии и степень ее выраженности (рис. 3).
Для уточнения основного диагноза назначается суточный мониторинг ЭКГ по Холтеру, МРТ сердца, эхокардиография и другие аппаратные и лабораторные исследования.
Лечение
Лечение направлено на устранение причин учащенного сердцебиения и проводится комплексно. В первую очередь исключаются факторы, вызывающие тахикардию: запрещается пить крепкий кофе, чай, алкогольные напитки, есть шоколад, курить. Рекомендуется нормализовать эмоциональное состояние и избегать излишних физических нагрузок.
В комплекс лечения основного заболевания добавляются успокоительные средства и дополнительные препараты, нормализующие работу сердечной мышцы.
Фото: v_l / freepik.com
Если тахикардия вызвана структурными изменениями в сердце или нарушением выработки гормонов и не поддается медикаментозному лечению, больному может быть предложено хирургическое вмешательство: радиочастотная катетерная абляция, установка кардиостимулятора, удаление опухолей при их наличии. В любом случае схема лечения назначается врачом-кардиологом после консультации с другими специалистами.
Важно! Лекарства, корректирующие сердечный ритм, нельзя принимать без назначения врача, неправильный подбор терапии может лишь усугубить болезнь
Прогноз и профилактика
При соблюдении всех врачебных рекомендаций и переходе на здоровый образ жизни прогноз благоприятный. Успех терапии зависит от времени обращения к врачу и адекватности лечения основного заболевания.
Для того, чтобы снизить риск развития тахикардии, следует:
- разнообразно и регулярно питаться, включать в рацион овощи, фрукты, рыбу, молочные и морепродукты,
- регулярно делать зарядку, кардио-упражнения,
- избегать стресса,
- не злоупотреблять кофе и алкоголем, отказаться от курения.
Фото: DCStudio / freepik.com
Заключение
Учащенный пульс не является болезнью, но может свидетельствовать о проблемах с сердцем и другими органами и системами организма. Не стоит оставлять подобный симптом без внимания: раннее определение причины тахикардии позволяет полностью нормализовать состояние и избежать повторных приступов.
Возрастные особенности
Сердце человека начинает формироваться на третьей неделе внутриутробного периода и продолжается весь период вынашивания беременности, проходя стадии от однокамерной полости к четырехкамерному сердцу.
развитие сердца во внутриутробном периоде
Формирование четырех камер (двух предсердий и двух желудочков) происходит уже в первые два месяца беременности. Мельчайшие структуры полностью формируются к родам. Именно в первые два месяца сердце эмбриона наиболее уязвимо для негативного влияния некоторых факторов на будущую маму.
Сердце плода участвует в кровотоке по его организму, но отличается кругами кровообращения – у плода пока не работает собственное дыхание легкими, а “дышит” он через плацентарную кровь. В сердце плода существуют некоторые отверстия, позволяющие “выключать” легочной кровоток из кровообращения до родов. Во время родов, сопровождающихся первым криком новорожденного, и, следовательно, в момент повышения внутригрудного давления и давления в сердце ребенка, эти отверстия закрываются. Но это происходит далеко не всегда, и у ребенка они могут остаться, например, (не следует путать с таким пороком, как дефект межпредсердной перегородки). Открытое окно пороком сердца не является, и впоследствии, по мере роста ребенка, зарастает.
гемодинамика в сердце до и после рождения
Сердце новорожденного ребенка имеет округлую форму, а размеры его составляют 3-4 см в длину и 3-3.5 см в ширину. В первый год жизни ребенка сердце значительно увеличивается в размерах, причем больше в длину, чем в ширину. Масса сердца новорожденного ребенка составляет около 25-30 грамм.
По мере роста и развития малыша сердце также растет, иногда значительно опережая развитие самого организма согласно возрасту. К 15 годам масса сердца возрастает почти в десять раз, а объем его увеличивается более, чем в пять раз. Наиболее интенсивно сердце растет до пяти лет, а затем в период полового созревания.
У взрослого человека размеры сердца составляют около 11-14 см в длину, и 8-10 см в ширину. Многие справедливо полагают, что размеры сердца каждого человека соответствуют размеру его сжатого кулака. Масса сердца у женщин составляет около 200 грамм, а у мужчин – около 300-350 грамм.
После 25 лет начинаются изменения в соединительной ткани сердца, которая образует сердечные клапаны. Эластичность их уже не такая, как в детстве и юношестве, а края могут стать неровными. По мере взросления, а затем и старения человека изменения происходят во всех структурах сердца, а также в сосудах, его питающих (в коронарных артериях). Эти изменения могут приводить к развитию многочисленных кардиологических заболеваний.
Когда вызывать «Скорую помощь»?
Когда отсутствует уверенность в правильности принятых мер, не стоит переоценивать свои знания, лучше вызвать «Скорую помощь».
Особое отношение сформировалось к людям в пьяном состоянии. Им не доверяют даже при жалобах на сильные сердечные боли. Не оставляйте такого человека одного, хотя, возможно, он очень неприятен. Вызовите «Скорую», убедитесь, что машина приехала.
Если, несмотря на помощь, болит сильно уже 15-20 минут, появляется нарушение ритма, головокружение, необходимо вызывать «Скорую помощь». Нельзя терпеть длительные боли. На «Скорой» имеются ЭКГ-аппараты. Есть возможность провести первичную диагностику для исключения острого инфаркта. В оснащение входят противоболевые препараты.
Правильный вариант действий: после оказанной помощи пациент почувствовал улучшение, но все равно необходимо пройти полное обследование в поликлинике, не дожидаясь повторных приступов. Не нужно шутить с сердцем.
Когда при головной боли следует обращаться к врачу?
Многие предпочитают просто принимать популярные болеутоляющие средства и не обращаться к врачу. Однако самолечение может привести к чрезмерному применению таких препаратов, что может стать причиной гастрита, язвенной болезни, а также хронической абузусной головной боли, вызванной именно приёмом лекарств. К тому же, не пройдя медицинского обследования, можно упустить развитие опасного заболевания. А сиюминутный эффект, полученный с помощью случайного препарата, всё равно не станет решением Вашей проблемы.
Обязательно следует обратиться к врачу:
если боль возникла впервые в жизни (особенно важно для лиц старше 50 лет);
при очень сильных головных болях;
если боль продолжается значительное время (более недели);
если интенсивность боли со временем нарастает;
при возникновении или усилении головной боли после изменения положения или резкого движения головы;
если наблюдаются случаи потери сознания, нарушения памяти, изменения личностных качеств;
если боль не проходит после приёма жаропонижающих и обезболивающих средств.
Причины появления
Боль может возникать периодами. Иногда это обычный спазм, а в некоторых случаях — приступы болевых ощущений. Также неприятные чувства могут начаться во время вдоха-выдоха, резких телодвижений, таких, как кашель или чихание. Врачи различают первичные и вторичные причины появления межреберной невралгии.
Первичные:
- проблемы с позвоночником. Это могут быть потеря эластичности межпозвоночных дисков, инфекция или воспаление в корешках и суставах позвонка;
- неправильная осанка. Также одна из первичных причин, она встречается у большинства людей, которые ведут малоактивный образ жизни, постоянно сидят в одном положении, сутулятся;
- переломы ребер. Сюда входит деформация грудного отдела, его патология или опухоль.
Из вторичных причин выделяют:
- переохлаждение организма человека;
- долгое сидение на сквозняках;
- инфекционные заболевания, связанные с легкими: пневмония, трахеобронхит;
- болезни сердца: инфаркт миокарда, ишемия, расслаивающая аневризма аорты;
- проблемы с молочными железами у женщин, такие, как опухоль или воспаление;
- неправильное функционирование органов желудочно-кишечного тракта. Например, пептическая язва, панкреатит.
Но главной и наиболее распространенной причиной межреберного невроза является стресс. Люди, находящиеся в постоянном напряжении, отмечают у себя скованность в движениях и спазме мышц. Именно поэтому любое резкое движение отдается болью и может спровоцировать межреберную невралгию.
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.
 Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 – на всей территории России
103 – мобильная сотовая связь
112 – единая служба экстренной помощи на территории России
Дополнительные телефонные номера по месту своего пребывания уточняйте заранее.
Пройдите скрининг-диагностику сердечно-сосудистой системы в ЦЭИМ
БЕСПЛАТНО
Симптомы дыхательного невроза
Чтобы распознать недуг, необходимо знать основные его признаки. Симптомами дисфункционального дыхания являются:
- проблемы с дыханием;
- одышка;
- сухой кашель;
- отрыжка;
- нарушение режима питания;
- боль в мышцах;
- боль в желудке и животе;
- запоры;
- приступы панических атак;
- головные боли и головокружение;
- проблемы со сном, бессонница;
- сильные боли в области сердца и груди;
- быстрая утомляемость;
- дрожь в теле;
- ощущение «мурашек» на коже.
Вышеперечисленные симптомы могут появляться в зависимости от ситуации. Наиболее распространенным и характерными признаками дыхательного невроза были и остаются психоэмоциональные нарушения, боли в грудной клетке, нехватка воздуха, одышка.
Как только вы заметили у себя несколько из этих симптомов, обратитесь за консультацией к своему лечащему врачу. Своевременная диагностика и лечение помогут быстрее справиться с недугом, а также избежать появления и развития различных патологий.
Опасные признаки
Когда давящие боли постоянно увеличиваются, причиняют пациенту дискомфорт, не устраняются употреблением «Нитроглицерина» или сопряжены с сердечными расстройствами и прочими симптомами, следует без промедлений вызывать врачей.
Подобная симптоматика может указывать на инфаркт и прочие болезни, несущие угрозу жизни. Когда у пациента наблюдают признаки инфаркта – сильную боль, вялость, онемение в левой руке, рвотный рефлекс, вздутие живота, то лишь незамедлительное обращение в больницу спасет жизнь.
Чем раньше это сделать, тем быстрее будет оказана требуемая помощь, и тем больше шансов купировать развитие инфаркта и спасти жизнь человеку.
Своевременное проведение мер профилактики поможет оградить организм от формирования неприятных давящих болей в сердце. В этих целях следует сбалансировать питание, осуществлять контроль своего веса и вести здоровый образ жизни. Когда симптомы мешают жить полноценно – не стоит заниматься самостоятельным лечением, нужно обратиться к врачу. Это даст возможность предупредить множество осложнений, сохранить бодрость и крепость тела на продолжительное время.
Как проявляется сдавление срединного нерва?
Через карпальный канал (то же самое, что запястный) срединный нерв проходит к кисти на двух уровнях: через лучезапястный сустав и над ним. Над суставом проходит чувствительная часть срединного нерва, которая на самой кисти разделяется на мелкие веточки, причем эти разветвления у каждого человека разные – концентрированные или рассыпные. Внутри лучезапястного сустава проходит мышечная ветвь, которая идет к большому пальцу и позволяет сжать кисть в кулак.
Первый признак синдрома – распирающие ночные . «Мурашки» бегают по всем пальцам кисти, кроме мизинца. Боль выматывающая и мучительная, может отдавать в предплечье или плечо. Человек просыпается посреди ночи от боли, приходится вставать, чтобы растереть руку, опустить ее и потрясти. Когда рука опускается вниз, боль стихает, но при попытке поднять возобновляется. Так приходится провести иногда несколько часов. Кисть отекает, женщины не могут носить привычные кольца. Если постучать по запястью, боль усиливается. Становится трудно отводить большой палец. Простая домашняя работа – отжимание белья, вязание, шитье – вызывает боль и в дневное время.
Если срединный нерв сдавлен в верхней части предплечья, то предплечье очень сильно болит. Это бывает у тех, кому по роду работы приходится часто поворачивать кисть вверх и вниз, удерживая пальцами какой-то предмет. Это водители, резчики, доярки ручного доения, маляры, художники. Впервые боль беспокоит после переноски тяжестей, когда основная нагрузка приходится на предплечье, обычно после поднятия тяжелой коробки или ящика. Если сжать кисть в кулак и резко повернуть ее книзу, боль мгновенно усилится. Затруднения вызывают письмо и подъем руки вверх. Могут подвергнуться атрофии мышцы у основания большого пальца.
Сдавление срединного нерва в нижней трети плеча носит название «паралич влюбленных». Возникает это состояние у тех, на чьем плече долго и безмятежно спит человек. Конечно, это не настоящий паралич, а все те же боль, онемение и нарушение движений.
Методы лечения
При появлении резкой боли в сердце необходимо принять сидячее положение, расстегнуть воротник и манжеты. Если давление повышено и есть подозрение на приступ стенокардии, необходимо принять таблетку нитроглицерина
Также важно обеспечить доступ свежего воздуха в помещение. Если спустя 15–30 минут симптомы не проходят, нужно вызвать бригаду скорой помощи
Схема лечения подбирается индивидуально, в зависимости от точного диагноза, возраста пациента и других факторов. Во время обострения заболеваний может понадобиться стационарное лечение, но далее необходимо выполнять предписания врачей в домашних условиях. Так, схема лечения может включать следующие этапы:
- прием медикаментов – назначаются индивидуально, необходимы в том числе для длительного приема курсом при некоторых заболеваниях;
- правильное питание – для снижения нагрузки на сердце необходимо отказаться от жирной и соленой пищи;
- операция – назначается только при угрозе для жизни вследствие тромба, сердечных пороков.
Методы лечения
Лечением такого заболевания должен заниматься специалист в области гипервентиляционного синдрома. Неправильно подобранный лечебный метод не только не излечит заболевание и ухудшит качество жизни, но и может спровоцировать появление новых патологий в психике.
Лечебные методы зависят от стадии болезни и общего состояния больного. На начальных стадиях используют сеансы психотерапии, для выяснения причины болезни, расслабления и успокоения нервной системы. Такую терапию соединяют с дыхательной гимнастикой, что дает наилучший эффект.
Цель дыхательной гимнастики — увеличение концентрации углекислого газа в выдыхаемом потоке воздуха. Методика помогает избавить от гипервентиляции легких, а также улучшает общее самочувствие. Кроме этого, желательно вести здоровый образ жизни, нормализовать распорядок дня, правильно питаться, а также заниматься физическими упражнениями.
В комплексе все действия излечат заболевание и дадут положительный эффект на организм. В особо тяжелых формах дисфункционального дыхания используют медикаментозные вещества:
- витамин группы В;
- успокоительные травяные настойки;
- нейролептики;
- транквилизаторы;
- антидепрессанты;
- витамин D;
- кальций;
- магний;
- бета-адреноблокаторы.
Однако самолечением заниматься не стоит, лучше сразу обратиться к опытному врачу — Илье Григорьевичу Гернету — психотерапевту с 35-летним опытом работы.
К списку статейДругие статьи
- Как лечат в клинике неврозов?
- Генерализованное тревожное расстройство с паническими атаками








