Климакс и давление: есть ли связь?
Содержание:
- Почему всем переболевшим ковидом нужна реабилитация?
- Самые распространенные патологии:
- Что собой представляет климактерический синдром
- Диагностика и лечение климактерического синдрома в клинике «Парацельс», Александров
- Причины гормональных нарушений
- Три этапа климакса – как долго длится менопауза?
- Гипертония может маскировать климакс
- Какие лекарства помогают восстановиться?
- Патологии в ЭКГ
- Кому обязательно нужны реабилитационные мероприятия?
- Менопауза – нет боли и тампонов
- Почему во время менопаузы возникает цистит, и как может помочь лазерное лечение
- Привычки, которые ежедневно вредят сосудам на ногах
- Маточное бесплодие
Почему всем переболевшим ковидом нужна реабилитация?
Коронавирус наносит серьёзный удар по здоровью. Последствия ковида ощущают даже те, кто переболел им в лёгкой форме.
Первыми с вирусом встречаются органы дыхания. Слизистая носо- и ротоглотки является входными воротами для инфекции. Желудок и кишечник также одними из первых соприкасаются с SARS-CoV-2, хотя роль в заражении у этих органов незначительная.
Вирион проникает в клетки-мишени, на поверхности которых имеется ангиотензинпревращающий фермент (особый белок). А значит, под «раздачу» попадают такие органы, как лёгкие (сначала страдают альвеолы), сердце, пищевод, почки, мочевой пузырь, центральная нервная система (ЦНС).
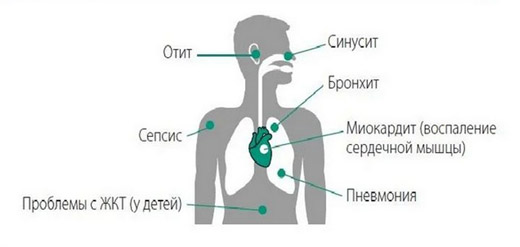
В результате пациенты испытывают недостаток кислорода, у них нарушается сердечный ритм, кровообращение, изменяются реологические свойства крови, ухудшается или пропадает обоняние. Слабость, отсутствие аппетита, усталость — симптомы, которые присутствуют практически у каждого больного или переболевшего ковидом.
Пневмонию и другие проявления Covid-19 можно вылечить. Минздрав разрешает выписывать человека из больницы с сатурацией в 90 %. Однако чувствовать он себя может при таких показателях пульсоксиметра плохо. Кроме того, осложнения в виде проблем печенью на фоне применения огромного количества лекарств, интоксикация вследствие борьбы организма с вирусом — всё это вместе с пациентом «отправляется» на домашнее лечение и восстановление.
Вернуться к прежней жизни, поправить своё внутреннее и внешнее состояние помогают рекомендации терапевтов, диетологов-нутрициологов, других узких специалистов.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Что собой представляет климактерический синдром
С наступлением менопаузы могут наблюдаться вегетато-сосудистые, обменные и психоневрологические расстройства — климактерический синдром.
Это заболевание является осложнением естественного, физиологического климакса. Лечение климакса необходимо при тяжелом и длительном течении синдрома для уменьшения неприятных симптомов и проявлений. Лечение предупреждает осложнения — остеопороз, гипертонию, атеросклероз, инсульт, инфаркт миокарда.
Синдром актуален для женщин в период менопаузы, возникающий вследствие резкого снижения уровня половых гормонов.
Длительность менопаузы – до 10 лет, в среднем она длится от 2 до 5 лет. На выраженность синдрома влияет общее состояние здоровья женщины и особенности организма.
Диагностика и лечение климактерического синдрома в клинике «Парацельс», Александров
Симптомы заболевания часто неспецифичны, пациентка не всегда может определить к какому врачу прийти на приём. Для исследований в правильном направлении при проявлениях климактерического синдрома обратитесь к терапевту. Доктор выслушает жалобы, проведет осмотр, назначит предварительные анализы и диагностическое обследование. После этого направит к нужному врачу.
Для правильной диагностики и лечения этой болезни важен комплексный подход. Диагноз ставят методом исключения, поэтому в обследовании женщины принимают участие несколько специалистов.
В медицинском центре “Парацельс” ведут консультативный прием врачи всех нужных для этого специальностей. В нашей клинике все доктора применяют принципы доказательной медицины. При любом обращение к нам пациенту окажут квалифицированную медицинскую помощь. Он получит подробную диагностику заболевания.
Результат лечения проявлений климакса во многом зависит от взаимоотношений между врачом и пациенткой. Наши врачи выстраивают партнерские отношения с пациентами — всё объясняют, отвечают на все вопросы.
Подробное объяснение женщине причин и механизма появления неприятных симптомов, делает понятными ощущения и за счёт этого заметно снижается их высокая интенсивность, а количество медикаментов при терапии уменьшается.
В нашей клинике мы гарантируем:
- полную анонимность;
- партнерские отношения с пациенткой;
- диагностику и лечением без болевых ощущений
- работу по принципам доказательной медицины;
- преемственность – в одной клинике можно записаться на приём к нужному врачу: акушеру-гинекологу, гинекологу-эндокринологу, гинекологу-маммологу, неврологу, кардиологу и др.;
- применять медицинскую технику экспертного класса: 3D УЗИ, УЗИ с эластографией, все аппараты не травмируют ткани и без облучения.
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Причины гормональных нарушений
Физиологически-обусловленными и естественными источниками гормональных изменений являются половое созревание, беременность, лактация, менопауза. В эти периоды организм женщины начинает перестраиваться и претерпевать внутренние и внешние изменения.
Например, в период половой зрелости у девочки формируются молочные железы, появляется оволосение кожных покровов, приходит менструация. Во время менопаузы у женщины подходит к концу овариальный резерв, работа гормонов снижается, кожа становится сухой и менее эластичной.
Одной из самых частых причин нарушения гормонального фона является стресс. При нем уровень кортизола в организме резко увеличивается, что вызывает дисбаланс в работе различных систем.
Другие причины гормональных нарушений:
— Эндокринные заболевания;
— Заболевания, передающиеся половым путём;
— Ослабленный иммунитет;
— Хронические воспаления;
— Прием антидепрессантов;
— Окончание приема оральных контрацептивов;
— Патологии ЖКТ;
— Нарушения нейроэндокринной регуляции (инсульты, энцефалит, черепно-мозговые травмы;
— Сахарный диабет;
— Тяжелые, изнуряющие нагрузки (как эмоциональные, так и физические);
— Гормонотерапия;
— Онкозаболевания;
— Заболевания мочеполовой системы;
— Токсическое воздействие на организм;
— Наследственность;
— Частые переутомления.
Три этапа климакса – как долго длится менопауза?
Менопауза диагностируется, когда менструальное кровотечение не возникает в течение 12 месяцев подряд, и в то же время исключены другие причины аменореи. Средний возраст, в котором женщины переживают менопаузу, составляет примерно 51 год в США и 49–50 лет в Западной Европе. Во всех цивилизованных странах мира женщина в этом возрасте только начинает жить!
- Пременопауза, то есть период, в течение которого функция яичников постепенно снижается, пока цикличность их функционирования полностью не прекращается. В среднем на это уходит от 5 до 6 лет.
- Перименопауза, переходный период до и после менопаузы, который начинается незадолго до последней менструации и длится около года. Это когда большинство женщин начинают испытывать типичные симптомы менопаузы.
- Постменопауза, которая начинается после последней менструации, когда в конечном итоге перестают работать яичники. Эта фаза длится примерно до 65 лет.
Организм женщины привыкает к гормональным изменениям, связанным с менопаузой, примерно к 65 годам. За это время проходит большинство симптомов менопаузы.
Гипертония может маскировать климакс
Часто женщины принимают симптомы климакса за проблемы с давлением. Это особенно часто происходит на этапе пременопаузы, когда цикл еще носит регулярный характер.
Так, на повышенное давление похожи приливы жара: женщина резко краснеет, ей становится душно. Нередко при этом учащается пульс, колотится сердце в груди, словно после быстрого бега или тяжелой физической работы.
В такой ситуации лучше всего измерить давление сразу во время приступа. Желательно проанализировать, что предшествовало приступу, и как он протекал. Если он возник после выпитого какао или алкоголя, острой пищи, или буквально на ровном месте, сопровождался потоотделением, длился недолго (максимум несколько минут), то скорее всего, это прилив жара. Если же он возник на фоне смены погоды, эмоциональных переживаний, плохое состояние не прошло через полчаса, появились головные боли, то это больше похоже на повышение артериального давления.
Врачи рекомендуют примерно 10-14 дней вести дневник давления: дважды в день, утром и вечером, желательно в одно и то же время, следует записывать давление и пульс. Это позволит оценить, какое давление для вас нормально, и понять, есть ли предрасположенность к его скачкам.
Не ставьте себе диагнозы самостоятельно и не принимайте «таблетки от давления», которые пьют ваши знакомые, даже если показания тонометра отличаются от традиционных 120 на 70. Вполне может оказаться, что ваше давление не нуждается в коррекции, а ваше состояние вызвано гормональной перестройкой. Поэтому если вы не страдали от перепадов давления и вдруг столкнулись с описанными выше состояниями, также стоит посетить гинеколога и сдать анализы на гормоны, чтобы понять, наступил ли первый этап климакса.
Какие лекарства помогают восстановиться?
При наличии показаний в период реабилитации могут быть назначены капельницы. В рамках нашей программы восстановления после ковида каждый нуждающийся пациент может пройти курс инфузионной терапии (5 сеансов) в амбулаторном режиме или на дому (есть у нас и такая услуга). Кроме того, лечить последствия коронавирусной инфекции иногда приходится при помощи пероральных средств. Пациенту назначаются различные таблетки, капсулы, порошки.

Наиболее часто используются препараты из следующих фармакотерапевтических групп:
- Гепатопротекторы (Гептрал, Гептор, Фосфоглив, Фосфоглив форте). Такие препараты назначают пить и/или вводить внутривенно. Они помогают восстановить восстановить детоксикационную функцию печени, улучшить отток жёлчи, защитить орган от фиброза и т. д.
- Адсорбенты (Полисорб, Энтеросгель, Лактофильтрум). Помогают побороть симптомы интоксикации организма, очистить его.
- Антикоагулянты, дезагреганты (Клопидогрель, Варфарин, Ксарелто, Кардиомагнил). Реологические свойства крови на фоне ковида изменяются, возрастает риск образования тромбов, поэтому нужны средства, способные разжижать кровь.
- Противофиброзные средства (Лонгидаза, Лидаза, Трипсин). Такие лекарства призваны «растворять» рубцовую ткань на лёгких, в печени и других органах, которая образуется как следствие воспалительного процесса.
- Пробиотики, пребиотики (Линекс, Аципол, Дюфалак, Лактулоза). Они позволяют восстановить баланс микрофлоры кишечника, справиться с расстройством стула, вздутием, положительно влияют на иммунитет.
- Витамины и минералы (Компливит, Супрадин, Аквадетрим, Аскорбиновая кислота, Цинктерал). Эти препараты оказывают антиоксидантное действие, укрепляют сосуды, оказывают общеукрепляющее и тонизирующее действие.
- Нейротропные средства (Глицин, Афобазол, Флуоксетин). Назначаются при нарушении психоэмоционального состояния для успокоения больного, устранения тревожности, страха.
При остаточном кашле могут также назначить муколитики в таблетированной или жидкой форме для приёма внутрь, при проблемах с сердцем и снижении работоспособности показаны препараты Мельдония, Панангин.
На всякий случай, при отсутствии показаний лекарственные средства в период восстановления использовать нельзя. Это лишняя нагрузка на организм и высокий риск возникновения побочных, токсических эффектов.
Патологии в ЭКГ
Электрокардиограмма отличная от нормальной может указывать на различные заболевания и нарушения в работе сердца.
Среди заболеваний могут быть:
- аритмия;
- гипертрофия предсердий;
- блокада;
- ишемическая болезнь;
- перикардит;
- миокардит;
- тромбоэмболия;
- гипокалиемия;
- тахикардия;
- нарушения ритма сердца;
- инфаркт миокарда.
Аритмия
Аритмия характеризуется тем, что среди нормальных сокращений сердца есть и сокращения с отклонениями от нормы, сердце бьется реже или чаще, чем нужно, размер зубцов кардиограммы не одинаковый в каждом сердцебиении.
Такие особенности ЭКГ могут говорить об аритмии.
Аритмия может быть опасна и приводить к тромбоэмболии, сердечной недостаточности и даже остановке сердца при отсутствии своевременного лечения и помощи.
Гипертрофия предсердий
При гипертрофии левого предсердия на ЭКГ зубец P в 1 и 2 отведении является двугорбым, а в V1 отрицательным и продолжительными.
Гипертрофия миокарда предсердий — это увеличение толщины миокардиальной стенки сердца, в условиях хронической перегрузки работы сердца объемом и давлением. Гипертрофия может привести к аритмии сердца.
Блокада
При блокаде ножек пучка Гиса на ЭКГ наблюдается уширением интервала QRS, а при полной блокаде сегмент ST и зубец Т становятся отрицательными.
Блокада — это замедление проведения электрического сигнала по проводящей системе сердца. Приводит к замедление частоты сердечных сокращений до менее 50 ударов в минуту.
Ишемическая болезнь
При ишемической болезни сердца на ЭКГ сегмент ST слегка опущен, а зубец T имеет неглубокое отрицательное значение.
Ишемическая болезнь представляет собой стеноз коронарных артерий в результате атеросклероза. В результате закупорки артерии может развиться инфаркт миокарда.
Перикардит
При перикардите на ЭКГ наблюдается незначительный подъем сегмента ST от восходящего колена зубца S, обращенный вогнутостью вниз, а зубец Т — положительный. При хроническом перикардите сегмент ST не приподнятый, а зубец Т — отрицательный и острый.
Перикардит — это воспалительное поражение серозной оболочки сердца, проявляющееся в появлении жидкости в области перекарда и фиброзам, что приводит к затруднению работы сердца.
При своевременной диагностике и лечении пациент полностью выздоравливает.
Миокардит
При миокардите на ЭКГ чаще наблюдается депрессия сегмента ST и отрицательный зубец Т. Но не всегда, бывают и другие особенности ЭКГ, которые указывают на миокардит, такие как изменение продолжительности интервала PQ, признаки, указывающие на блокады левой или правой ножки ПГ и нарушение ритма сердца.
Миокардит — это поражение мышечной оболочки сердца в результате воспалительных процессов. Приводит к сердечной недостаточности, одышке, нарушению ритма сердца, дискомфорт, боли в области сердца и другие симптомы.
При обнаружении миокардита положена госпитализация и лечение.
Тромбоэмболия
При тромбоэмболии легочных артерий на ЭКГ сегмент RS — Т смещен вверх и наблюдается отрицательный зубец T в отведениях V1-V4.
Тромбоэмболия представляет собой закупорку сосуда тромбом и нарушение кровотока.
При обнаружении тромбоэмболии необходима срочная госпитализация и лечение.
Гипокалиемия
При гипокалиемии на ЭКГ при начальной форме заболевания наблюдается большая волна U, а при тяжелой форме — депрессия сегмента ST и глубокий отрицательный зубец Т.
Гипокалиемия — сниженная концентрация ионов калия в крови. Может вызывать утомляемость, слабость, нарушение дыхания, кишечную непроходимость и другие нарушения.
Лечение направлено на восполнения уровня калия в организме.
Тахикардия
Тахикардия характеризуется увеличением частоты сердечных сокращений выше 90 ударов в минуту в покое. При тахикардии на ЭКГ может наблюдаться увеличенный сегмент QRS.
Тахикардия это симптом, который указывает на наличие ряда заболеваний чаще эндокринной и нервной систем.
При выявлении тахикардии требуется дальнейшая диагностика для выявления причины и ее устранения.
Инфаркт миокарда
При инфаркте миокарда на ЭКГ в одном случае может наблюдаться как отсутствие подъема сегмента ST и зубца Q, так и подъем и деформация сегмента ST, большой зубец Q и остроконечный отрицательный зубец T.
Инфаркт миокарда — острое, угрожающее жизни заболевания при котором нужна быстрая госпитализация и оперативное лечение.
Инфаркт миокарда возникает из-за тромбоза коронарной артерии, в результате чего возникает закупорка артерии, частичное или полное прекращение кровоснабжения и начало процесса отмирания тканей.
Кому обязательно нужны реабилитационные мероприятия?
Фиброз лёгких, хроническая усталость, энцефалопатия, инсульт, инфаркт, миокардит, тромбоз, эмболия, гепатит, почечная недостаточность, цистит — это далеко не полный перечень последствий ковида. Даже крепкие и ранее здоровые люди жалуются на одышку, сильную слабость, нарушения ритма сердца, боли неврологического характера. А у 90 % переболевших Ковид-19 наблюдается уменьшение объёма лёгких. Им всем нужна поддерживающая терапия, диета, медицинские и косметологические процедуры. При этом кому-то достаточно немного поберечь себя, чтобы восстановиться. Другим же нужна длительная серьёзная реабилитация.
Особого внимания заслуживают переболевшие ковидом люди со следующими анамнестическими данными:
- пребывание в отделении реанимации и интенсивной терапии;
- подключение к ИВЛ в течение 5 дней и более;
- наличие сопутствующих тяжёлых заболеваний (сахарный диабет, гипертоническая болезнь, сердечная недостаточность, ХПН и пр.);
- возраст 50+;
- патологические изменения в лёгких, обнаруженные на КТ и рентген-снимке, кашель, одышка, плохое самочувствие даже после выздоровления;
- состояние гипоксии, сатурация менее 95 %;
- диагностированное воспаление лёгких или плевры;
- нарушения в работе ЦНС и ПНС, сопровождающиеся миалгией, хроническими головными болями, мигренью, судорогами;
- снижение остроты или отсутствие обоняния, осязания, проблемы со зрением;
- заметное похудение (около 10 % от исходной массы тела) за месяц;
- повышение температуры тела в пределах 37-38 градусов по Цельсию в течение месяца и более, непроходящая слабость;
- психические и психологические проблемы (депрессивное состояние, бессонница, тревожность).
Таким пациентам требуется реабилитация ещё во время пребывания в больнице, на стадии стабилизации состояния.
Менопауза – нет боли и тампонов
Мы прекрасно знаем, что стакан можно увидеть наполовину полным, а не пустым. А как насчет конкретных преимуществ вступления в менопаузу?
Среди них можно отметить:
Снижение предрасположенности к аллергии и облегчение мигрени.
Отличная база
Благодаря тому, что менопауза начинается, когда у женщины уже позади две трети ее жизни – уже есть полная уверенность в себе, знания о жизни и о том, что действительно важно.
Отсутствие менструаций. Если женщина всю жизнь страдала от болезненных или тяжелых менструаций, у нее менялось настроение, менопауза решит эти проблемы, потому что менструация прекратится! Это очень раскрепощает – каждый день месяца вы можете ходить в бассейн, кататься на велосипеде, ездить на экскурсии и не беспокоиться об ограниченном доступе к ванной комнате
Каждый день можно надевать лучшее нижнее белье или идти на встречу с друзьями, не пряча «аварийный комплект» в элегантную сумочку.
Но это еще не все. Когда женщина находится в детородном возрасте, она может страдать от миомы и эндометриоза, когда эндометрий находится вне полости матки, что сопровождается хроническим и очень болезненным воспалением. При климаксе многие миомы исчезают сами по себе из-за бурных гормональных изменений в организме. То же касается и эндометриоза, симптомы которого уменьшаются с прекращением менструального цикла.
Почему во время менопаузы возникает цистит, и как может помочь лазерное лечение
Причина постоянных воспалительных процессов мочеполовой сферы во время климакса кроется в снижении гормонального фона, вызванного угасанием функции яичников. Ещё в 1947 году учёные доказали, что возрастное снижение уровня гормонов нарушает выработку слизистой защитных веществ – полисахаридов. А ведь именно они нужны для антибактериальной защиты органов малого таза.
Лишившись такой поддержки, мочевой пузырь и мочеиспускательный канал становятся мишенью для болезнетворных микробов. Микроорганизмы быстро «оккупируют» слизистую, вызывая цистит.
Нехватка гормонов влияет на численность лактобактерий – полезных микробов, живущих во влагалище. Снижается концентрация гликогена — вещества, необходимого для их жизнедеятельности, замедляется и угнетается рост нужных микроорганизмов.
Снижение числа лактобактерий, составляющих нормальную микрофлору влагалища, приводит к дисбиозу – состоянию, при котором вредная микрофлора подавляет полезную. Химическая среда во влагалище становится щелочной, а именно такая и нужна болезнетворным микроорганизмам.
После изменения кислотности слизистой, на ней бурно «расцветают» стафилококки, стрептококки, грибок молочницы, гарднереллы и другие нежелательные «гости». Поскольку женский мочеиспускательный канал (уретра) располагается вплотную к половым путям, инфекция легко в него проникает и распространяется на мочевой пузырь.
Воспаление может не сопровождаться бактериальной инфекцией. У пациенток из-за нехватки гормонов утончается слизистая, покрывающая мочевой пузырь изнутри, и моча раздражает нервные окончания, вызывая воспаление и боль. Из-за постоянного воспалительного процесса слизистая становится еще тоньше и болезнь усиливается.
В этом случае помогут лазерные процедуры, при которых происходит омоложение тканей. Именно оно и воздействует на причину болезни.
Привычки, которые ежедневно вредят сосудам на ногах
Некоторые привычки пагубно влияют на здоровье и, в первую очередь, это касается сосудов. Нарушить структуру сосудов может:
- Недостаточная физическая активность. Как известно, жизнь — это движение. Человеку необходимо постоянно двигаться, чтобы сосуды находились в тонусе. Не следует долго находится в одной позе, меняйте положение ног каждые 20 минут. И не забывайте утром и вечером делать простую зарядку, она не займёт много времени, зато будет хорошей профилактикой варикоза вен на ногах.
- Чрезмерные нагрузки. Двигаться человеку необходимо, но не стоит перенапрягать свой организм. Из-за интенсивных тренировок и занятий в тренажерном зале, работы на даче, подъема тяжестей и других нагрузок в сосудах нижних конечностей значительно повышается давление, что приводит к растяжению мышечного волокна и развитию клапанной недостаточности.
- Курение оказывает негативное воздействие не только на дыхательную систему, но и на сосуды всего организма. Токсичные смолы табака, попадая в кровь, разрушают стенки сосудов и снижают их эластичность.
- Неправильно подобранный гардероб. Модные обтягивающие ноги и таз джинсы, носки с тугой резинкой, узкая давящая обувь нарушают нормальный кровоток в нижних конечностях, тем самым вызывая отёки и застой крови.
- Перегрев организма. Высокие температуры заставляют сосуды расширяться до приделов. Частое и/или долгое нахождение в бане, под палящим солнцем или на пляже также способствуют расширению сосудов, что снижает их эластичность. А это уже первые предпосылки к развитию варикоза на ногах.
- Злоупотребление массажными и антицеллюлитными процедурами. Слишком частые активный, лимфодренажный и антицеллюлитный массажи и обертывания тоже влияют на состояние стенок сосудов. Перед проведением даже оздоровительных косметологических процедур необходимо проконсультироваться с терапевтом или специалистом лечебного центра.
Первые признаки варикоза на ногах — обильное проявление синяков фиолетового или насыщенного красного цвета, синяки больших размеров. Если вы заметили у себя появление синяков без видимой на то причины, то незамедлительно обратитесь к врачу.
Маточное бесплодие
Если же на пути сперматозоида и яйцеклетки не встретилось препятствий, то происходит оплодотворение, т.е. слияние двух половых клеток, содержащих генетический материал мужчины и женщины. Для упрощения мы называем этот процесс слиянием, однако на самом деле это сложный механизм, в результате которого образуется клетка, содержащая материнские и отцовские гены, однако ее генетический профиль совсем иной – он уникален. Эта клетка носит название зигота. После чего благодаря работе ресничек эпителия маточной трубы происходит ее медленное продвижение по маточной трубе, параллельно происходит процесс дробления клетки и превращения ее в многоклеточную.
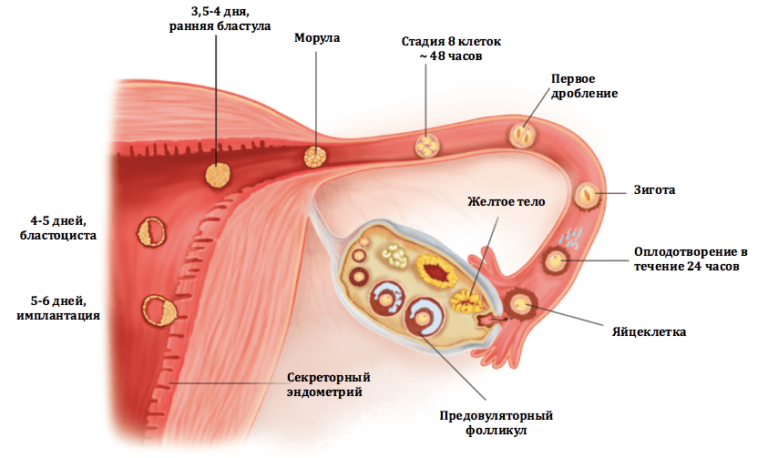
Овуляция, оплодотворение и имплантация зародыша, происходящие с 14 по 20 дни менструального цикла
В среднем эмбрион достигает места имплантации за 5-6 дней, т.е. к 19-20 дню менструального цикла (если овуляция произошла на 14 день цикла+5-6 дней). Это время необходимо для того, чтобы:
- образовавшаяся зигота претерпела несколько дроблений и достигла стадии бластоцисты, когда клетки организованы таким образом, что часть их может обеспечить инвазию «врастание» в эндометрий матки,
- под действием лютеинизирующего гормона (ЛГ), вырабатываемого гипофизом головного мозга в ответ на овуляцию, ложе вышедшей яйцеклетки (гранулезные клетки) превратилось в желтое тело,
- произошла секреторная трансформация эндометрия, ткани выстилающей полость матки, под действием достаточного количества прогестерона (ПГ). Прогестерон вырабатывается желтым телом.
Здесь необходимо отметить, что сроки овуляции и имплантации, приведенные в нашей статье являются средними. У женщины цикл может длиться более 28 дней; овуляция происходить не на 14 сутки, а быть раньше или позже этого срока.
В норме после имплантации эмбриона происходит плотное его прикрепление — врастание ворсин хориона в эндометрий матки под продолжающимся действием прогестерона. И беременность развивается, на что указывает отсутствие менструальных выделений в срок очередной менструации
Хочется обратить ваше внимание на то, что отсутствие менструации не говорит о том, что эмбрион развивается в полости матки. А свидетельствует лишь о том, что гормональный фон не изменился — продолжается действие прогестерона, т.е
где-то развивается беременность.
В случае если у Вас проходимость по трубам была затруднена или одна из труб уже удалена по поводу внематочной беременности, вам следует выполнить УЗИ органов малого таза и убедиться, что эмбрион находится именно в полости матки! Мы рассмотрели благоприятную ситуацию, когда происходит имплантация эмбриона и развитие беременности. Однако если существуют какие-либо факторы, изменяющие состояние полости матки, которые мешают имплантации, речь идет о маточном бесплодии. К этим факторам могут относиться как врожденная патология – аномалии развития матки, так и приобретенные состояния:
- Полипы и гиперплазия эндометрия,
- Миома матки (растущая в полости или любой локализации, деформирующая полость),
- Внутриматочные синехии – соединительно-тканные перегородки, возникшие в результате агрессивных внутриматочных вмешательств, абортов, перенесенного острого воспалительного процесса и др.
- Инородные тела в полости матки,
- Эндометриоз,
- Хронический эндометрит.
Вышеописанные заболевания могут быть диагностированы как при целенаправленном поиске, так и быть находкой во время выполнения других диагностических исследований по поводу бесплодия таких, как:
- УЗИ органов малого таза,
- Цифровая гистеросальпингоскопия (ЦГСС),
- МРТ органов малого таза,
- Гистероскопия,
- Лапароскопия,
- Пайпель-биопия и др.
Преодолеть данную форму бесплодия возможно с помощью хирургического и/или медикаментозного лечения выявленных заболеваний. Нередко имеет сочетание нескольких патологий, требующее длительного комплексного лечения.
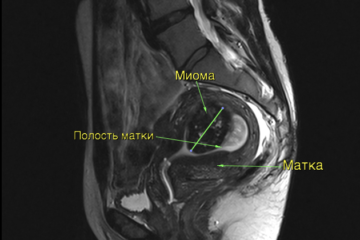
| МРТ органов малого таза В полости матки виден субмукозный (растущий в полость) узел миомы. |
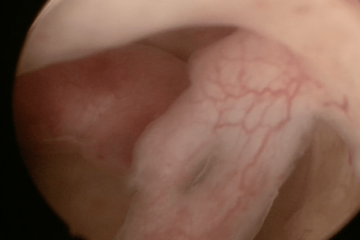
| Гистероскопия – осмотр полости матки В полости матки два полипа эндометрия. |
| Гистероскопия Обнаружены признаки хронического эндометрита: микрополипы эндометрия, «инъецированность» сосудами |








