Брадикардия: как избавиться от опасной аритмии сердца
Содержание:
- Заболевания, при которых возникают нарушения ритма
- Как избавиться от лишней кожи на животе
- Классификация тахикардии
- Патологическая синусовая тахикардия
- Упражнения Шишонина: правила выполнения
- Синусовая брадикардия на ЭКГ
- Как быстро повысить пульс?
- Как убрать лишнюю кожу внизу живота дома
- Причины возникновения грыжи
- Природные компоненты, обладающие целебными свойствами
- Что такое грыжа L5-S1
- Почему возникают экстрасистолы при ВСД
- Симптомы брадикардии
- Экстрасистолия и другие признаки ВСД
Заболевания, при которых возникают нарушения ритма
Нарушения могут развиваться на фоне таких заболеваний, как атеросклероз, врожденные аномалии в строении, миокардит, в результате перенесенного инфаркта, при сердечной недостаточности.
Причиной болезни также могут послужить дистрофические изменения в миокарде, различные формы кардиомиопатии, феохромоцитомы, артериальная гипертензия.
Миокардит
Болезнь возникает на фоне воспалительных процессов в миокарде. Нарушение происходит в результате токсических веществ, выделяемых патогенной микрофлорой.
Инфаркт миокарда
Нарушению ритма способствуют некротические очаги, возникшие на фоне перенесенного инфаркта. При этом степень клинических проявлений зависит от области поражения.
Феохромоцитома
Послужить развитию аритмий могут феохромоцитомы – опухолевые образования, продуцирующие в большом количестве адреналин или норадреналин.
Состояние сопровождается повышением давления, что провоцирует сбои в сердечных ритмах. Требуется госпитализация и лечение, направленное на снижение давления.
Как избавиться от лишней кожи на животе
Если при резкой потере веса или рождении ребенка кожа сильно обвисает, нужно без промедления принимать меры. Улучшить состояние кожи помогают:
- пластическая хирургия;
- салонные косметологические процедуры;
- домашние уходовые процедуры.
Выбор конкретного метода зависит от общего состояния кожи, выраженности похудения. Вопрос о том, как избавиться от лишней кожи после похудения, решает врач-косметолог совместно с пациентом. Могут применяться:
- операции по подтяжке кожи;
- нитевой лифтинг;
- сеансы мезотерапии;
- разные виды обертываний;
- аппаратные процедуры курсом;
- кремы, скрабы или сыворотки;
- массажи;
- ношение утягивающего белья;
- специальный комплекс гимнастики.
Хирургическое вмешательство будет рекомендовано при потере большого объема жировых отложений с выраженными дефектами кожи. Вмешательство выполняется в клинике, с применением общего наркоза, предварительным полным обследованием и анализами. Пластический хирург индивидуально подбирает методы, как подтянуть лишнюю кожу на животе и в других местах. Это могут быть маммопластика с удалением избытка тканей в области груди, иссечение кожного «фартука», который образуется на животе, в том числе после родов. Врачи также делают операции в области плеч, ягодиц, бедер. Существенный минус данных вмешательств – длительный период реабилитации и рубцы, которые постепенно становятся едва заметными.
Убрать лишнюю кожу после похудения без операции помогают аппаратные процедуры. Они рекомендованы при сухости, дряблости, провисании кожи, потере эластичности. Они стимулируют сокращение эпидермиса, повышение упругости и плотности, синтез коллагена, обновление клеток.
Хорошим эффектом обладает вакуумный массаж, формирующий в ходе процедуры перепад давления. Он помогает устранить лишний жир, подтянуть кожу. Его нередко сочетают с воздействием инфракрасного излучения, лазерными шлифовками кожи. Можно дополнить курс миостимуляцией, ультразвуковой кавитацией, электростимуляцией.
Выбирая вариант, как убрать лишнюю кожу после родов, косметологи нередко рекомендуют мезотерапию. Она помогает повысить тонус кожи, устранив дряблость, провисания, морщины и сухость. В верхние слои кожи микроинъекционным методом вводят препараты с гиалуроновой кислотой. Кожа приобретает гладкость и упругость, устраняется ее сухость. Эффект длится до 6 месяцев, затем можно повторить. Помогают повысить тонус кожи коктейли с витаминами, они также стимулируют синтез коллагена.
Есть и другой вариант, как избавиться от лишней кожи на теле – нитевой лифтинг. Он аналогичен тому, что проводят на лице и шее, но подбираются особые варианты нитей – саморассасывающиеся коллагеновые нити, которые не заметны под кожей и не приносят дискомфорта.
Классификация тахикардии
Классификация тахикардии основана на определении первоисточников учащенного сердечного сокращения.
Синусовая тахикардия
Для синусовой тахикардии характерно постепенное начало и плавная нормализация пульса. Длительный приступ может вызвать головокружение, снижение давления, уменьшение количества выделяемой мочи.
Это самый распространенный вид тахикардии, не требующий специального лечения. В большинстве случаев сердечный ритм приходит в норму после устранения причины учащения пульса.
Желудочковая тахикардия
В основе патологии лежит увеличение числа сокращений желудочков и ускорение сердечного ритма из-за нарушений в структуре миокарда или проводящей системе желудочков. В результате электрический импульс прерывается в желудочках и циркулирует по замкнутому кругу.
Пульс во время приступа желудочковой тахикардии учащается до 140-220 ударов в минуту, что может привести к нарушению кровоснабжения головного мозга, резкому падению артериального давления и потере сознания.
Это самый опасный вид тахикардии, который может привести к фибрилляции желудочков — состоянию, при котором сердце может сокращаться с частотой больше 300 раз в минуту.
Желудочковая тахикардия может привести к остановке кровообращения и клинической смерти.
В подавляющем большинстве случаев причина желудочковой аритмии — ишемическая болезнь сердца. Иногда приступ возникает на фоне приема некоторых лекарств: сердечных гликозидов, психотропных препаратов, анестетиков.
Предсердная тахикардия
Этот вид тахикардии развивается на ограниченных участках предсердий. В общей структуре аритмий предсердные тахикардии составляют 10-15% случаев.
Факторы риска предсердных тахикардий:
- гипертоническая болезнь;
- ишемическая болезнь сердца;
- врожденные и приобретенные пороки сердца;
- хронические бронхиты.
Предсердная тахикардия может возникнуть на фоне эндокринных нарушений, злоупотребления алкоголем, ожирения.
Атриовентрикулярная тахикардия
Данный вид аритмии не связан с патологиями и чаще встречается у подростков и молодых людей при физических и эмоциональных нагрузках. У взрослых учащенное сердцебиение появляется на фоне болезней сердца и склеротических изменений сердечной мышцы.
Пароксизмальная тахикардия
Этот вид аритмии характеризуется приступами учащенного сердцебиения с частотой до 220 ударов в минуту и выше. Разные формы пароксизмальной тахикардии диагностируются у 20-30% пациентов с аритмией.
В норме электрические импульсы формируются в синусовом узле — естественном кардиостимуляторе сердечной мышцы. При пароксизмальной тахикардии они генерируются в желудочках, предсердиях или атриовентрикулярном соединении. Приступы начинаются внезапно и так же резко заканчиваются, повторяясь регулярно через примерно равные промежутки времени.
Приступы пароксизмальной тахикардии затрудняют кровообращение, и сердце работает с повышенной нагрузкой. Длительные приступы приводят к слабости и обморокам.
Артериальная тахикардия
Тахикардия этого типа не является отдельной формой нарушения сердечного ритма, она рассматривается как симптом различных патологий. Чаще всего артериальная тахикардия связана с гипертонической болезнью и другими заболеваниями сосудов. Обычно определяется у пожилых людей.
При гипертонии учащенное сердцебиение сопровождается одышкой, шумом в ушах, головокружением, общей слабостью. Человек может не ощущать сильной пульсации, и частота сердечных сокращений выше 100 ударов в минуту определяется только врачом во время измерения давления при подозрении на гипертонический криз.
Ортостатическая тахикардия
При устойчивом ускорении пульса (больше, чем на 30 ударов в минуту у взрослых и на 40 ударов — у детей) при смене положения лежа на положение стоя говорят о синдроме ортостатической тахикардии. Такое состояние не является отдельным заболеванием, этим термином обозначается большое число характерных симптомов. Лечение требуется только при регулярных приступах, сопровождающихся тошнотой, головокружением и дискомфортом в грудной клетке.
Патологическая синусовая тахикардия
Патологическая синусовая тахикардия характеризуется частотой >100 ударов в минуту. Частота при средней дневной ЧСС> 90 уд / мин. остается в течение 24 часов при отсутствии первопричины (гипотиреоз, анемия и др.). При этом пациенты всегда ощущают симптомы:
- учащенное сердцебиение;
- одышку;
- головокружение;
- снижение толерантности к нагрузкам.
Расстройство чаще встречается у женщин. Патологическая тахикардия может длиться месяцами и даже годами. Чтобы исключить все другие возможные причины тахикардии, рекомендуется лечение бета-адреноблокаторами. Если симптомы сохраняются при приеме бета-адреноблокаторов, возможно лечение ивабрадином (в виде монотерапии или в комбинации с бета-адреноблокаторами).
Если желаемый эффект не достигается, последний вариант лечения — радиочастотная катетерная модификация синусового узла. К сожалению, даже после процедуры возможны симптоматические рецидивы, когда требуются повторные процедуры:
Бета-адреноблокаторы. Это препараты первого ряда для лечения патологической синусовой тахикардии. Рекомендуется начинать лечение с 50 мг метопролола длительного действия, увеличивая дозу до желаемого эффекта. Симптоматический контроль часто требует больших доз, которые плохо переносятся. Адекватные эффекты бета-адреноблокаторов наблюдаются при активности симпатической нервной системы, но в других случаях симптомы часто сохраняются.
Ивабрадин. При стойкой патологической тахикардии ивабрадин является препаратом второй линии. Его назначают в виде монотерапии или в комбинации с бета-адреноблокаторами. Ивабрадин уменьшает симптомы у большинства пациентов, но увеличивает риск фибрилляции предсердий и считается тератогенным. Пациентам, у которых развивается фибрилляция предсердий, следует прекратить прием этого лекарства.
Катетерная абляция. Когда все терапевтические возможности исчерпаны, пациентам с патологической синусовой тахикардией можно предложить модификацию синусового узла с помощью радиочастотного катетера
Важно оценить, не вызвана ли тахикардия POTS, поскольку абляция вредна и усугубляет симптомы у этих пациентов. Процедура сложная, но при очень тщательном отборе пациентов эффективность составляет 76-82%.
Катетерная абляция
Упражнения Шишонина: правила выполнения
Чтобы исключить любой вред здоровью и извлечь максимальную пользу от зарядки врача Шишонина, необходимо придерживаться простых правил:
Перед началом выполнения гимнастики важно проконсультироваться со специалистом и пройти полноценное обследование.
Комплекс упражнений нужно делать с определенной частотой и регулярностью, только тогда удастся достичь высоких результатов.
Нельзя выполнять авторскую зарядку при сильных болях в шее. Стоит подождать несколько дней и снова попробовать.
Курс гимнастики необходимо начинать только во время ремиссии, избегая периода обострения.
Физическую активность рекомендуется увеличивать плавно, учитывая то, как реагирует организм.. Если придерживаться всех правил, четко следовать техники выполнения упражнений и учитывать рекомендации врача, зарядка по Шишонину поможет предотвратить многие заболевания в шейной области и другие проблемы со здоровьем
Если придерживаться всех правил, четко следовать техники выполнения упражнений и учитывать рекомендации врача, зарядка по Шишонину поможет предотвратить многие заболевания в шейной области и другие проблемы со здоровьем.
Выполнение гимнастики — это не только лечебно-восстановительная терапия, но и отличная профилактика гипертонии. Не стоит ждать повышения артериального давления — занятия будут полезны даже абсолютно здоровым людям.
Синусовая брадикардия на ЭКГ
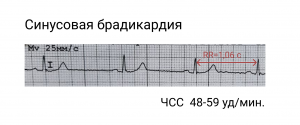
Синусовая брадикардия на ЭКГ
Выявить данный вид аритмии можно на электрокардиограмме по следующим признакам:
- Уменьшение частоты сердечных сокращений до 59—40 в мин.
- Сохранение правильного синусового ритма.
- Положительный зубец P в отведениях I, II, aVF, V4-V6.
Для синусовой брадикардии внесердечного происхождения, развившейся вследствие ваготонии, характерно увеличение ЧСС при физической нагрузке и введении атропина и частое сочетание с синусовой дыхательной аритмией. При органической синусовой брадикардии (причина – патологии сердца) дыхательная аритмия отсутствует, после введения атропина ритм не учащается, а при физической нагрузке ЧСС увеличивается незначительно.
Как быстро повысить пульс?
Если редкий пульс не является симптомом сердечных заболеваний и появляется по физиологическим причинам, можно ускорить его и устранить неприятную симптоматику, воспользовавшись простыми средствами, имеющимися практически в каждом доме
Перед тем, как приступить к мероприятиям, важно принять во внимание обстоятельства, при которых пульс снизился
| Инициирующий фактор | Как и чем проявлен? |
|---|---|
|
Стрессы, потрясения, расстройства на нервной почве |
При снижении ЧСС до сорока ударов в минуту и ниже можно принять седативные средства:
|
|
Понижение давления и пульса |
Оптимальный вариант — приём отваров на:
|
|
Повышение давления и снижение пульса |
Наилучшим решением станет:
|
|
Беременность |
|
Если человек достаточно вынослив и здоров, хорошим вариантом станут физические нагрузки (начиная с бега, прыжков и приседаний и заканчивая кардиоупражнениями).
Как убрать лишнюю кожу внизу живота дома
Легкую дряблость, небольшие провисания кожи можно устранять и дома. Полезными для тонуса и упругости могут стать обертывания с глиной, морскими водорослями, лечебными грязями или специальными кремами, сыворотками. Хорошо помогает локальный массаж с эфирными маслами: он стимулирует регенерацию эпидермиса за счет улучшения кровообращения и лимфодренажа.
Полезными будут регулярные тренировки – кардионагрузки в сочетании с упражнениями для области пресса, рук, зоны бедер, ягодиц. После родов к ним можно приступать только после разрешения врача. Первые тренировки лучше проводить с опытным тренером, который подберет правильный комплекс упражнений на нужные зоны.
Домашний массаж также помогает бороться с провисанием кожи, ее дряблостью. Могут помочь ролики с микроиглами, пластиковые, резиновые или деревянные массажеры. Они помогают подтянуть кожу в области бедер с ягодицами, повышают тонус кожи спины, плеч. Но разминание живота и груди не рекомендовано.
Помогут в улучшении тонуса кожи кремы, гели или сыворотки с активными компонентами – кофеин, ретинол, сквалан, гиалуроновая кислота. Их нужно применять дважды в день после ванны или душа. При нанесении их нужно одновременное массирование, растирание кожи. Повысить тонус кожи помогают скрабы с сахаром, молотым кофе или морской солью.
Причины возникновения грыжи
Выпячивание является следствием таких заболеваний, как:
- остеохондроз поясничного отдела;
- нарушение функции мышечного каркаса;
- длительный постельный режим;
- травма позвоночника.
Дистрофические изменения в межпозвоночных дисках возникают у пациентов с:
- ожирением;
- врожденным недоразвитием мышц и связок;
- системной волчанкой;
- сколиозом;
- гиподинамией;
- алкоголизмом;
- табакокурением.
Фактором риска выступает и пожилой возраст.
Патогенез заболевания
На клеточном уровне отмечают неправильное формирование противовоспалительных молекул. Макрофаги, нейтрофилы и Т-лимфоциты способствуют развитию патологических реакций. Медиаторы раздражают нервные окончания, играют большую роль в образовании выпячивания в области поясничного отдела.
При грыже в клетках неправильно формируются молекулы
Причины прогрессирования
Дегенеративно-дистрофические изменения развиваются под воздействием таких факторов, как:
- онкологические заболевания;
- компрессионные переломы;
- инфекции;
- сужение спинномозгового канала.
Группа риска
Опасное состояние возникает у спортсменов в результате поднятия тяжестей. У людей, страдающих гиподинамией, из-за неправильной посадки во время отдыха или на работе также развивается межпозвоночная грыжа. Чрезмерные отложения жира на талии и бедрах оказывают сильное давление на позвоночный столб. В результате негативного воздействия разрывается фиброзное образование или возникает грыжа.
Природные компоненты, обладающие целебными свойствами
Существует множество методик, используемых народной медициной, с целью лечения брадикардии. Как правило, данные методики предусматривают использование компонентов растительного происхождения.
Рассмотрим основные особенности целебных свойств тех природных компонентов, которые чаще всего используют для устранения брадикардии.
- Тысячелистник. Это растение хорошо известно своими бактерицидными свойствами, но оно обладает также и другими целебными свойствами. Лечение тысячелистником позволяет нормализовать ритм сердца, кроме того – снизить артериальное давление (АД). Поэтому все рецепты, в составе которых есть тысячелистник, показаны пациентам, страдающим брадикардией на фоне гипертонии.
- Боярышник. Данное растение благотворно влияет на сердце, а также на сосуды. Боярышник оказывает тонизирующий эффект на сердечную мышцу, активизируя ее сократительную способность. В отношении сосудистого звена растение оказывает нормализующее действие, понижая повышенное, а также повышая пониженное АД. То есть, лечение боярышником может использоваться больными и с фоновой гипертонией, и с фоновой гипотонией.
- Пустырник. Средства на основе пустырника обладают выраженным седативным эффектом, снижают АД и оказывают кардиотоническое действие, эффективно повышая ЧСС. Средствами, в состав которых входит пустырник, могут пользоваться пациенты с брадикардией на фоне гипертонии.
- Семена укропа. Эти зерна богаты витаминами и микроэлементами, в особенности калием и магнием. Насыщенный витаминно-минеральный состав оказывает лечебное воздействие при различных нарушениях ритма сердца, в том числе и при брадикардии. Кроме того, семена укропа эффективно снижают АД, а также препятствуют развитию атеросклероза.
- Грецкие орехи. Орех очень питателен, содержит множество полезных веществ. Насыщенный минеральный состав благотворно влияет на сократительную способность миокарда, изменяет реологические свойства крови, препятствуя избыточному тромбообразованию. Кроме того, лечение средствами, содержащими грецкие орехи, способствует снижению АД.
- Чеснок. Известно, что регулярное употребление чеснока способствует снижению уровня холестерина крови, то есть является профилактикой целого ряда заболеваний сердца. Масла, содержащиеся в чесноке, способствуют нормализации ЧСС, а также снижению АД. Кроме того, они являются мощными антиоксидантными средствами, что благотворно сказывается на сердечно-сосудистой, а также на иммунной и нервной системах.
- Лимон. Данный представитель цитрусовых оказывает благотворное влияние на всю сердечно-сосудистую систему, стимулируя тонус и сократительную способность миокарда, а также укрепляя стенки сосудов. Кроме того, лимоны помогают лечить гипертоническую болезнь и атеросклероз.
Итак, мы рассмотрели основные природные компоненты, которые нетрадиционная медицина использует для того, чтобы лечить брадиаритмию, устранять ее симптомы, а также профилактировать развитие ряда других заболеваний. Теперь мы приведем народные рецепты, в состав которых входят данные компоненты.
Что такое грыжа L5-S1
Сегмент между последним костным отростком поясничного отдела позвоночника и крестцом подвергается разрушению вследствие метаболических или дегенеративных изменений. Выпячивание ядра диска приводит к появлению неприятных симптомов.
Локализация
Грыжа образуется в различных областях позвоночного канала. Она повреждает спинномозговые корешки, если направлена в левую часть канала или закрывает их в области фораминального отверстия. Часто грыжа занимает весь объем позвоночной полости.
Особенности заболевания
Выпячивание в пояснично-крестцовом отделе вызывает длительные боли в спине, дискомфорт на боковой и задней поверхностях бедра. Заболевание часто развивается вследствие большой нагрузки на нижние диски поясничного отдела.
Грыжа часто вызывает сильные боли в спине.
Дегенеративные изменения проходят несколько этапов развития:
- деформацию прослойки между позвонками (протрузию);
- формирование истинной грыжи (пролапс);
- разрушение фиброзного кольца и отделение ядра от диска.
Почему возникают экстрасистолы при ВСД
Сердечные «пляски» при вегетососудистой дистонии могут проявляться при нарушениях работы обоих отделов вегетативной НС.
Если из строя выходит симпатический отдел, то экстрасистолы появляются после физических нагрузок. Они слабо купируются седативными препаратами, и могут даже усиливаться после их приема.
При нарушении работы парасимпатики, кроме сердечных симптомов, беспокоит нарушение пищеварения: боль в эпигастрии, диарея, вздутие. Такой приступ поможет снять чашка кофе или сладкого чая, прогулка в быстром темпе.
Если же причина имеет психологическую подоплеку, лечебные мероприятия направлены в другую сторону.
Чаще всего дистоников беспокоит экстрасистолия двух типов:
- Желудочковая. Обычно дает о себе знать в первую половину дня. Ее причиной становятся сбои психического равновесия, например, большая радость или горе. Она также появляется на смену погоды или при употреблении крепких напитков. К другим провоцирующим факторам относят дефицит магния и кальция, остеохондроз. Все начинается с интенсивного удара в области сердца, за которым следует пауза. Больной покрывается холодным, липким потом, у него появляется чувство страха. Наступает отчаяние, он не может выбрать для себя комфортное положение, цепенеет или начинает суетиться. Сердечное буйство приводит его в неконтролируемое состояние, доставляющее ему массу страданий.
- Наджелудочковая. Самый распространенный вид аритмии при ВСД. Причины данного состояния совпадают с таковыми при желудочковой форме. Кроме этого, в зону риска попадают дистоники, которые увлекаются антиаритмическими и мочегонными препаратами. Больные утверждают, что состояние ухудшается в лежачем положении. Именно этот признак указывает на то, что сердечный сбой носит функциональный характер.
Симптомы брадикардии
- Полумобморочные состояния, приступы потери сознания или головокружения во время урежения пульса.
- Артериальная гипертензия, нестабильное АД.
- Повышенная утомляемость даже после незначительной физической нагрузки.
- Хроническая недостаточность кровообращения.
- Стенокардия напряжения и покоя в сочетании с урежением ритма сердца.
- Слабость.
- Холодный пот.
- Боли в области сердца.
- Одышка (нехарактерный симптом).
Ярко выраженная брадикардия (менее 40 ударов в минуту) – очень опасное состояние, способное стать причиной развития сердечной недостаточности, в связи с чем пациенту может потребоваться операция по имплантации электрокардиостимулятора.
Экстрасистолия и другие признаки ВСД
Учитывая, что экстрасистолы доставляют дистоникам сильный дискомфорт и выбивают их из нормального состояния, они становятся причиной развития других симптомов ВСД. К таковым относят:
- повышенная потливость;
- раздражение;
- беспокойство и тревожность;
- слабость и недомогание;
- озноб и чувство жара.
Приступы паники, которые возникают во время сердечных плясок, становятся почвой для формирования кардионевроза. Дистоник рискует заработать себе фобию на фоне таких перебоев в сердце.
Приступы аритмии, возникающие ночью, нарушают сон ВСДшника, провоцируют бессонницу. Она также может сопровождать его в результате постоянного беспокойства и тревожности.
Экстрасистолы при нейроциркуляторной дистонии, несмотря на их безобидность, вызывают нарушение кровообращения, в том числе и мозгового. В результате больной ощущает приступы удушья, нехватку воздуха, головокружение. Появляется одышка.
Одним из осложнений, провоцируемых внеочередными сердечными сокращениями при ВСД, становится паническая атака. Она начинается с приступа паники и страха, сопровождается чувством тревоги и напряжения. Присоединяются и другие симптомы в виде тахикардии, внутренней дрожи и потливости, тошноты, удушья и головокружения. Характерны неприятные ощущения в области сердца, покалывание и онемение рук, ног. Паникера охватывает страх смерти, сознание спутано, мышление нарушено.
Таким образом, аритмия, являясь признаком ВСД, провоцирует развитие и других симптомов заболевания, усугубляет его течение.








