Синусовая брадикардия на экг расшифровка
Содержание:
- Признаки, симптомы и проявления синусовой брадикардии
- Проявление патологии у разных групп
- Патологическая синусовая тахикардия
- Профилактика и лечение брадикардии плода
- При беременности
- Прогноз и возможные осложнения
- Разновидности экстрасистолии
- Лечение
- Диагностика патологии
- Разберем различные виды аритмий
- Этиология возникновения аритмии
- Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
- Причины ВСД
- Клинические проявления синусовой тахикардии
- Брадикардия плода: причины и симптомы
- Синусовая брадикардия на ЭКГ
- Синдром слабости синусового узла
Признаки, симптомы и проявления синусовой брадикардии
При небольшой брадикардии кровоток не нарушается и симптомов нет.
Симптомы появляются при снижении частоты сердечных сокращений менее 40 ударов в минуту. Это:
- чувство беспричинной усталости;
- затруднение дыхания;
- боли в грудной клетке;
- «скачки» артериального давления;
- расстройства внимания и запоминания;
- нарушение зрения;
- проявления спутанного мышления.
Чем реже сокращается миокард, тем хуже кровообращение, и тем меньше кислорода поступает в ткани. Острее всего на такие сбои реагирует головной мозг – проявлениями будут:
- потеря сознания;
- судороги;
- при затянувшейся брадикардии – нарушение работы дыхательных мозговых центров, чреватое остановкой дыхания.
Проявление патологии у разных групп
Синусовая брадикардия у ребенка и подростка
Синусовая брадикардия у детей и подростков имеет те же причины, что и у взрослых. По мере взросления синусовая брадикардия может трансформироваться в нормальную частоту сердечных сокращений.
Синусовая брадикардия у женщин
У женщин, особенно во время беременности, возможно развитие синусовой брадикардии, что не является патологией и не препятствует родоразрешению как естественным, так и оперативным путем. Такая брадикардия носит транзиторный (временный) характер и проходит после родов.
Синусовая брадикардия у пожилых
Ведущими причинами развития брадикардии в этой возрастной группе являются ишемическая болезнь сердца и лекарственный фактор (прием пульсурежающих препаратов), а также патология почек.
Патологическая синусовая тахикардия
Патологическая синусовая тахикардия характеризуется частотой >100 ударов в минуту. Частота при средней дневной ЧСС> 90 уд / мин. остается в течение 24 часов при отсутствии первопричины (гипотиреоз, анемия и др.). При этом пациенты всегда ощущают симптомы:
- учащенное сердцебиение;
- одышку;
- головокружение;
- снижение толерантности к нагрузкам.
Расстройство чаще встречается у женщин. Патологическая тахикардия может длиться месяцами и даже годами. Чтобы исключить все другие возможные причины тахикардии, рекомендуется лечение бета-адреноблокаторами. Если симптомы сохраняются при приеме бета-адреноблокаторов, возможно лечение ивабрадином (в виде монотерапии или в комбинации с бета-адреноблокаторами).
Если желаемый эффект не достигается, последний вариант лечения — радиочастотная катетерная модификация синусового узла. К сожалению, даже после процедуры возможны симптоматические рецидивы, когда требуются повторные процедуры:
Бета-адреноблокаторы. Это препараты первого ряда для лечения патологической синусовой тахикардии. Рекомендуется начинать лечение с 50 мг метопролола длительного действия, увеличивая дозу до желаемого эффекта. Симптоматический контроль часто требует больших доз, которые плохо переносятся. Адекватные эффекты бета-адреноблокаторов наблюдаются при активности симпатической нервной системы, но в других случаях симптомы часто сохраняются.
Ивабрадин. При стойкой патологической тахикардии ивабрадин является препаратом второй линии. Его назначают в виде монотерапии или в комбинации с бета-адреноблокаторами. Ивабрадин уменьшает симптомы у большинства пациентов, но увеличивает риск фибрилляции предсердий и считается тератогенным. Пациентам, у которых развивается фибрилляция предсердий, следует прекратить прием этого лекарства.
Катетерная абляция. Когда все терапевтические возможности исчерпаны, пациентам с патологической синусовой тахикардией можно предложить модификацию синусового узла с помощью радиочастотного катетера
Важно оценить, не вызвана ли тахикардия POTS, поскольку абляция вредна и усугубляет симптомы у этих пациентов. Процедура сложная, но при очень тщательном отборе пациентов эффективность составляет 76-82%.
Катетерная абляция
Профилактика и лечение брадикардии плода

К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
При беременности
Патология при беременности может являться общим состоянием, либо проявляется в результате увеличения матки. В этом случае пережимается блуждающий нерв, увеличивается его тонус, что приводит к снижению ЧСС. Но это скорее редкость, так как чаще беременные сталкиваются с учащенным сердцебиением.
Наличие патологии во время беременности чаще всего не оказывает отрицательного воздействия на состояние беременной и плода. Специальное лечение и прерывание беременности в этом случае не назначается. Редко наблюдается головокружение с вероятностью потери сознания. Тогда рекомендуют прием тонизирующих и стимулирующих средств под контролем врача.
При продолжительном течении патологии требуется доплеровское обследование. Отрицательное воздействие может заключаться в недостатке кислорода для матери и ребенка. В таких случаях на ранних сроках назначают препараты, обеспечивающие транспортировку кислорода, на последних месяцах – кесарево сечение.
Прогноз и возможные осложнения
Изредка брадикардия может возникать и у здоровых людей. Если снижение частоты сердечных сокращений незначительное, то прямой опасности для жизни человека это не представляет. Но зато такие изменения могут служить первым сигналом о начале какого-то патологического процесса в организме со стороны других органов и систем. Однако если приступы брадикардии повторяются, это может привести к недостатку кровоснабжения и кислородному голоданию органов и тканей, в результате чего их полноценное функционирование нарушается. Острый дефицит кислорода может вызвать синдром Морганьи–Адамса–Стокса, при котором происходит резкая потеря сознания.
Более серьезным осложнением брадикардии является истощение миокарда – сердечной мышцы, наступающее в результате фибрилляции желудочков сердца. Со временем возможен разрыв сердечной мышцы (инфаркт миокарда) и летальный исход.
При тяжёлых формах заболевания, угрожающих жизни, рекомендуется установить кардиостимулятор.
Разновидности экстрасистолии
Среди наджелудочковых экстрасистол отдельно выделяют предсердную и AВ-узловую.
  |
Если очаг возбуждения располагается в предсердии, то экстрасистола будет предсердной. Рис. 2 Предсердная экстрасистолия (схема, ЭКГ) |
  |
AВ-узловая экстрасистола появляется в том случае, если очагом преждевременных импульсов является сам AВ-узел. Рис. 3 Атриовентрикулярная экстрасистолия (схема,ЭКГ из атласа von P. Kuhn стр.60 № 3) |
  |
И, наконец, если очаг возбуждения находится в желудочке, то такая экстрасистола будет называться желудочковой. Рис. 4 Желудочковая экстрасистолия (схема, ЭКГ) |
Так как эти экстрасистолы образуются в разных участках сердца, то, как вы уже заметили из рисунков, они будут отличаться и по своей форме.
2. Они могут быть одиночными или спаренными (парными).
 |
Одиночная экстрасистола — единичный преждевременный комплекс на фоне нормальных синусовых комплексов. Рис. 5 Одиночная экстрасистола |
 |
О парной можно говорить в том случае, если после нормального синусового сокращения идут подряд две экстрасистолы. Рис. 6 Парная экстрасистола |
3. Могут быть регулярными или нерегулярными.
Регулярными являются те экстрасистолы, которые постоянно появляются через определенное количество нормальных синусовых сокращений. Это явление иначе называется аллоритмия. Выделяют различные виды аллоритмии: бигеминия, тригеминия, квадригеминия и т.д. Ни в коем случае не надо бояться этих слов. Ведь доктор говорит всего лишь о правильном чередовании вашего основного сердечного ритма и экстрасистол.
 |
Когда экстрасистола регулярно появляется после каждого нормального комплекса, то есть каждый второй комплекс будет преждевременный — это бигеминия. Рис. 7 Бигеминия |
 |
Если каждый третий комплекс будет экстрасистола — тригеминия. Рис. 8 Тригеминия |
 |
А если каждый четвертый — квадригеминия. Рис. 9 Квадригеминия |
«Функциональная» экстрасистолия
«Функциональной» называют экстрасистолию, которая возникает у людей без заболеваний сердца. К этому могут привести несколько причин.
- Стрессовые ситуации, интенсивная умственная и физическая нагрузка, переохлаждение или перегревание. Перебои в работе сердца могут возникнуть при злоупотреблении алкоголем и курении. Также аритмия может появиться в связи с приемом острой пищи, крепкого чая и кофе.
- Заболевания внутренних органов, при которых как осложнение может возникнуть экстрасистолия. Чаще всего это связано с заболеванием или нарушением функции желудка или кишечника, с заболеванием почек (опущение почки), с заболеванием щитовидной железы (тиреотоксикоз), с заболеванием позвоночника (остеохондроз).
- Разного рода гормональные влияния. Иногда экстрасистолия у женщин может появляться в период менструации, в климактерический период.
- Дефицит микроэлементов и витаминов. Наиболее значимым является снижение уровня калия в крови (гипокалиемия).То есть, как вы уже поняли, так называемые «функциональные» экстрасистолы обратимы, они могут пройти, если исчезнет причина их появления.
«Органическая» экстрасистолия
«Органическая» экстрасистолия обусловлена заболеваниями миокарда и клапанов сердца. Чаще всего к экстрасистолии приводят следующие заболевания:
- Ишемическая болезнь сердца (стенокардия, инфаркт миокарда)Ишемическая болезнь развивается в результате того, что потребность сердца в кислороде превышает его доставку. Это происходит из-за нарушения сердечного кровотока. Так, стенокардия — приступ загрудинных болей вследствие временного нарушения сердечного кровообращения (ишемии). А инфаркт миокарда — это гибель участка сердечной мышцы, вследствие длительной недостаточности сердечного кровообращения. На месте погибшего участка со временем формируется рубец. Как следствие образуются очаги патологического автоматизма. Нарушения сердечного ритма, в частности, экстрасистолия встречаются практически у всех больных с инфарктом миокарда. Чаще всего это желудочковые экстрасистолы.Иногда экстрасистолы могут возникнуть только в момент приступа стенокардии и не определяться вне его.
- Миокардит — повреждение миокарда воспалительной природы. Если миокардит неправильно лечить или не лечить вовсе, то, как осложнение, могут появиться различные нарушения ритма, в том числе и экстрасистолия. Нередко именно данное нарушение ритма может быть единственным проявлением миокардита.
- Эндокардит.
- Пороки сердца.
- Кардиомиопатия.
- Гипертоническая болезнь.
Лечение
Необходимость лечения возникает при ощутимом воздействии на организм человека и при риске осложнений. При легкой форме патологии, при незначительных проявлениях, требуется поддержка общего тонуса. Медикаментозная терапия призвана увеличить ЧСС, с этой целью пациенту выписывают:
- симпатомиметики;
- холиноблокаторы;
- в комплексной терапии назначают: аспаркам, калия оротат.
Если заболевание вызвано приемом лекарственных препаратов, вызывающих снижение частоты сердечных сокращений, их дозу уменьшают. Если заболевание протекает в тяжелой форме, может потребоваться вживление электрокардиостимулятора. Новый водитель ритма обеспечит необходимую поддержку, стимулируя сердце работать с требуемой частотой.
Диагностика патологии
Диагностика включает в себя как лабораторные, так и инструментальные виды исследований. Лечение нарушения сердечного ритма подбирается согласно выявленной во время обследования форме нарушения.
Анализ крови
Исследования проводятся для определения уровня лейкоцитов в крови, а также для изучения скорости оседания эритроцитов. Биохимический анализ крови позволяет изучить электролитный состав лимфы, так как нарушения в балансе калия и магния могут спровоцировать болезнь.
Профиль липидов
Данная диагностика нарушений ритма сердца направлена на изучение состояния сосудистой стенки
При этом особое внимание уделяется плотности липидов и уровню вредного холестерина
ЭКГ (электрокардиография)
Данный метод диагностики является одним из основных. Процедура позволяет выявить любые нарушения в области миокарда. При этом изучается источник ритма, ЧСС, наличие внеочередных сокращений миокарда, фибрилляция или трепетание желудочков и предсердий.
ЭКГ по Холтеру
Суточное монтирование позволяет отследить работу миокарда при различных состояниях пациента – в момент бодрствования, сна, во время физической активности или отдыха. Для фиксирования активности и показателей пациенту необходимо вести специальный дневник.
Событийный мониторинг
Исследование проводится с помощью небольшого переносного устройства. Процедура проводится при различных расстройствах в области сердечно-сосудистой системы. Вся информация передается по телефону с помощью специального датчика.
Тредмил-тест
Мониторинг состояния пациента проводится с помощью физических упражнений, выполняемых на беговой дорожке. При развитии дискомфорта во время процедуру исследования прекращают и анализируют полученные данные.
Тилт-тест
Процедура представляет собой разновидность предыдущего тестирования. При этом пациент фиксируется ремнями и переводится в вертикальное положение.
Диагностика позволяет определить уровень артериального давления, изменение показателей, зафиксированных на ЭКГ, а также оценить мозговую активность.
ЭхоКГ (эхокардиография)
Диагностика направлена на оценку состояния структур сердца, скорости кровотока, давления в сосудах. В некоторых случаях процедура позволяет выявить даже незначительные нарушения.
Электрофизиологический метод исследования
Метод исследования заключается в введении специальной трубки через полость носа в пищевод. При отсутствии возможности процедура проводится внутривенно с помощью датчика. При этом специалист посылает небольшой импульс разряда в датчик и провоцирует аритмию.
УЗИ щитовидной железы
Диагностика проводится с целью определения патологических процессов, протекающих в области щитовидной железы. При пониженной функции наблюдаются признаки брадикардии, при повышенной – экстрасистолы или тахикардии.
Разберем различные виды аритмий
Синусовые аритмии, возникают из-за нарушений в синоатриальном узле, расположенном в правом предсердии. В этом случае все зубцы сохраняют размер, форму и последовательность.
Виды синусовых аритмий:
- Синусовая тахикардия, при которой сердце бьется чаще 90 уд/мин, но ритм кардиограммы сохраняется. Такое состояние не всегда говорит о болезни, поскольку может наблюдаться у здоровых людей при эмоциональном возбуждении и физических нагрузках.
- Синусовая брадикардия – аритмия, при которой сердце бьётся реже, чем нужно. При таком нарушении проверить щитовидную железу, поскольку брадикардия часто возникает при недостатке щитовидных гормонов.
- Дыхательная синусовая аритмия, при которой сердце во время вдоха и выдоха бьётся с разной частотой. Такая особенность считается вариантом нормы.
- Экстрасистолия – аритмия, при которой на фоне нормальной кардиограммы появляются «внеплановые» сокращения.
Дыхательная синусовая аритмияНедыхательная синусовая аритмия
Иногда экстрасистолы чередуются с нормальными сердечными сокращениями. В этом случае возникают:
- Бигеминия – состояние, при котором из каждых двух сердечных сокращений одно является экстрасистолическим.
- Тригеминия — при этом нарушении за двумя нормальными сокращениями следует одно патологическое.
- Квадригеминия — в этом случае из четырех сокращений три нормальные, а одно- экстрасистолическое.
- Предсердная экстрасистолия развивается из-за возникновения внеочередного очага возбуждения в тканях предсердия. В этом случае нервный импульс идёт не от синусового узла, а от тканей миокарда. При подозрении на такое состояние нужно оценить на кардиограмме внешний вид зубца Р на «внеплановом» сокращении. Он, как правило, сглаженный, малозаметный или даже отрицательный.
- Узловая экстрасистолия возникает из-за импульса, появившегося в атрио-вентрикулярном узле. При какой патологии на внеочередном сокращении видны изменённый зубец P и уменьшенный интервал PQ. В некоторых случаях зубец P может даже появиться после сокращения сердца. Поскольку без дополнительных видов диагностики выяснить в таких случаях, какая именно тахикардия возникла у больного очень сложно. В ЭКГ ставится заключение о наджелудочковой (суправентрикулярной) тахикардии.
- Желудочковая экстрасистолия – тяжелая аритмия, при которой неправильно работают желудочки, выталкивающие кровь в предсердия. Наиболее безопасны в этом в этом плане одиночные желудочковые экстрасистолы, представляющие собой единичные сокращения, отличающиеся от нормальной ЭКГ. Встречаются парные желудочковые экстрасистолы, при которых такие сокращения возникают парами. Иногда встречаются желудочные экстрасистолы, появляющиеся из разных очагов миокарда. В этом случае на кардиограмме видны разнообразные неправильные зубцы, имеющие разную длину, ширину, и другие размеры.
- Пароксизмальная тахикардия — нарушение ритма, при котором на ЭКГ видны сердечные сокращения, следующие безостановочно друг за другом. Больные при этом ощущают толчки в груди, сменяющиеся приступами сердцебиения, сопровождающимися неприятными ощущениями в груди.
После такого приступа (пароксизма) возникает длительная пауза. Возникают жалобы на головокружение, тошноту, может нарушаться речь. Такое состояние чаще всего связано с поражением миокарда в области проводящих волокон, оставшемся после инфаркта или с воспалительными процессами. Иногда это нарушение может возникать из-за проблем с нервной системой и сопровождать тяжёлые неврозы.
Этиология возникновения аритмии
Благодатной почвой для начала аритмии может стать довольно длинный список заболеваний, причем как сердечно-сосудистой, так и других систем организма. Это гипертоническая болезнь, ИБС и инфаркт миокарда, сердечная недостаточность, воспалительные, дистрофические заболевания миокарда, пороки клапанов (врожденные и приобретенные), аномалии развития сердца. Часто причиной нарушений ритма является неблагополучие эндокринной системы (гипо- и гиперфункция щитовидной железы, синдром Конна, феохромоцитома, климакс), нервной, бронхолёгочной, пищеварительной систем. Спровоцировать аритмию могут болезни, касающиеся всего организма (анемия, инфекционные заболевания и отравления).
Значимые факторы риска: злоупотребление алкоголя, крепким чаем или кофе, любые формы курения, прием некоторых медикаментов.
Помимо этого голодание, несбалансированная диета, обеднённость пищи витаминами и микроэлементами, обезвоживание, то есть любые обстоятельства нарушения водно-электролитного обмена или кислотно-основного состояния могут привести к сбою нормальной электрической деятельности сердца. Также имеет значение наследственная предрасположенность.
Однако примерно у 1/10 пациентов даже при высококачественном обследовании не удается установить причину аритмии (идиопатическая аритмия).
Трепетание предсердий – признаки тяжелой аритмии на кардиограмме
Трепетание предсердий – тяжёлая аритмия, при которой кардиограмма напоминает зубья пилы. Все зубцы небольшие, примерно одного размера . Количество СС при этом может доходить до 300 уд/мин.
Форма трепетания предсердий
Причина такого состояния – возникновения в сердце очага, который взял на себя функции автоматизма и формирует неправильные сокращения. Импульсы неполноценные, хаотичные, слишком частые, поэтому их проводящая система пропустить просто не может. В результате кардиограмма регистрирует частые мелкие сокращения, не приводящие к полноценному сердечному циклу.
Трепетание предсердий – опасная патология, поскольку она не даёт сердцу перекачивать кровь . Больные жалуются на одышку, боли за грудиной у них могут наблюдаться нарушения кровоснабжения органов.
Фибрилляция – разновидность трепетания, при котором в сердце создаются незначительные импульсы отображаемые на кардиограмме в виде мелких волн. Такая картина вызывается волнами фибрилляции (F-волнами).
Наиболее частый вариант такого ритмического состояния это фибрилляция предсердий или мерцательная аритмия. Это заболевание чаще встречается у людей, страдающих гипертонией, лишним весом, пороками сердца, ИБС, болезнями легких и почек.
Самой тяжелой формы аритмии считаются фибрилляция и трепетание желудочков. При трепетании желудочков зубцы ЭКГ становятся похожими на высокие зубья пилы, но в данном случае имеется хоть какой-то сердечный ритм. При фибрилляции кардиограмма становится хаотичной, полностью теряет ритм и выделить на ней какие-либо зубцы и участки становится невозможно.
Эти состояния сопровождаются хаотичным сжатием мышц желудочков, которые не в состоянии вытолкнуть кровь в большой или малый круг кровообращения. Фибрилляция и трепетание желудочков возникают при инфарктах, тромбоэмболии, закупорке тромбами крупных артерий, травме сердца, передозировке лекарств.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Причины ВСД
В основе заболевания — нарушение нейрогуморальной регуляции вегетативной нервной системы, отвечающей за стабильность и слаженность деятельности всех внутренних органов и организма в целом. Это отдел нервной системы, не подчиняющийся сознанию и управлению волей человека.
Причин заболевания много. Среди первых выступают гормональные нарушения, в том числе преходящие — в период полового созревания, менопаузы, беременности. Существенную роль играют инфекционные болезни (в том числе и физическая детренированность после инфекции), очаги хронической инфекции (кариес, синусит, тонзиллит), аллергия. Предрасполагают к расстройству психоэмоциональное перенапряжение ,черепно-мозговые травмы, малоподвижный образ жизни, вредные привычки — курение, алкоголь, неправильное питание
Важное значение имеет наследственная предрасположенность
Клинические проявления синусовой тахикардии
Синусовая тахикардия сама по себе не вызывает симптомов, чаще встречаются симптомы — причины тахикардии, например, боль, лихорадка, одышка и т. д. Более чувствительные люди могут испытывать необычное сердцебиение.
Синусовая тахикардия — важный фактор увеличения сердечного выброса при наличии инфекции, обезвоживания или других факторов стресса. Патология, как и другие тахикардии, может ухудшить состояние, особенно у пациентов с сердечными заболеваниями. Тахикардия может привести:
- к снижению сердечного выброса из-за уменьшения времени наполнения;
- к снижению поступления кислорода в миокард;
- к снижению коронарного кровотока.
Эти физиологические изменения могут вызвать стенокардию, одышку. Интенсивность симптомов будет зависеть от частоты тахикардии и состояния сердца (сопутствующее заболевание сердца).
Брадикардия плода: причины и симптомы

Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Синусовая брадикардия на ЭКГ
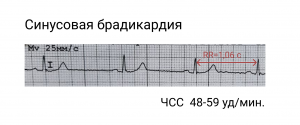
Синусовая брадикардия на ЭКГ
Выявить данный вид аритмии можно на электрокардиограмме по следующим признакам:
- Уменьшение частоты сердечных сокращений до 59—40 в мин.
- Сохранение правильного синусового ритма.
- Положительный зубец P в отведениях I, II, aVF, V4-V6.
Для синусовой брадикардии внесердечного происхождения, развившейся вследствие ваготонии, характерно увеличение ЧСС при физической нагрузке и введении атропина и частое сочетание с синусовой дыхательной аритмией. При органической синусовой брадикардии (причина – патологии сердца) дыхательная аритмия отсутствует, после введения атропина ритм не учащается, а при физической нагрузке ЧСС увеличивается незначительно.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.

Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет








