Высокая температура и высокое давление одновременно
Содержание:
- Причины возникновения боли
- Симптомы воспаления легких
- Первая помощь при тепловом ударе
- Лечение хронической почечной недостаточности
- Нарушения функционирования почек
- Диагностика
- Что делать, если у вас болит справа в боку
- Зависимость давления от других величин
- Виды пневмонии
- Симптомы
- Как поднять сатурацию после вирусной пневмонии?
Причины возникновения боли
Связь между заболеваниями ЖКТ и болью в спине можно объяснить такими причинами:
- Язвенная болезнь желудка и двенадцатиперстной кишки. Чаще всего, боль в желудке отдает в спину при пенетрирующей язве желудка. С этой патологией чаще сталкиваются мужчины среднего и пожилого возраста. К предрасполагающим факторам относится нерациональное питание, частое воздействие стрессового фактора, злоупотребление алкоголем. Важную роль в развитии язвенной болезни желудка играет наследственный фактор. Кроме того, спровоцировать развитие язвы желудка может длительное употребление нестероидных противовоспалительных препаратов, Резерпина, глюкокортикостероидов, ацетилсалициловой кислоты, кофеина. В 80% случаев, язва желудка развивается под влиянием бактерии Хеликобактер Пилори, которая в процессе своей жизнедеятельности нарушает защитные механизмы слизистой оболочки желудка и делает её уязвимой перед кислотной средой. При язвенной болезни желудка болевой синдром в области спины чаще локализуется в поясничном или грудном отделе. В отличие от заболеваний позвоночника, при язвенной болезни желудка боль локализуется не только в области спины, но и непосредственно в области расположения желудка. Болевые ощущения возникают через 30-60 минут после приёма пищи, а также в ночное время суток, в промежутке между 23 и 3 часами ночи. Кроме боли в спине, о нарушении функционального состояния желудка говорят такие симптомы, как изжога, отрыжка с привкусом кислого, тошнота, рвота, хронические запоры. Период обострения язвенной болезни желудка приходится на межсезонье.
- Острый холецистит. Острое воспаление желчного пузыря чаще возникает по причине застоя желчи, с последующим образованием камней в желчном пузыре. К второстепенным причинам возникновения острой формы холецистита относится бактериальная инфекция (кишечная палочка, стафилококки и стрептококки). К главным признакам острого холецистита относится острая боль в правом подреберье, а также боль, которая распространяется на подключичную область с правой стороны, плечо, поясницу, лопатку, живот. К дополнительным симптомам данного состояния относится повышенная температура, тошнота, общая слабость. При запущенном течении болезни наблюдается пожелтение кожных покровов, напряжение мышц брюшного пресса. В лабораторных анализах наблюдается ускорение СОЭ. Лечение острого холецистита в 80% случаев проводится хирургическим способом. Если данное состояние протекает в гангренозной или гнойной форме, то выполняется удаление желчного пузыря.
- Хронический панкреатит. При хроническом воспалительном процессе в поджелудочной железе нарушается процесс выработки ферментов, что отражается на общем состоянии человека. Боли в ЖКТ отдающие в спину опоясывающего характера могут сигнализировать о наличии проблем с поджелудочной железой.
Симптомы воспаления легких
Основные признаки типичной пневмонии, вызванной бактериями, – резкое повышение температуры, продуктивный кашель с обильным выделением мокроты, в которой часто появляется примесь гноя. Боль в грудной клетке присутствует при вовлечении в процесс одной или нескольких долей легких, при очаговом поражении болевого синдрома нет или он возникает очень редко. При массивной площади поражения присоединяется одышка.
Атипичный вариант заболевания характеризуется постепенным началом, кашель может быть сухим, без отделения мокроты. Присутствуют симптомы со стороны других органов: головная боль, боли в мышцах, боль и першение в горле, общая слабость. Начало атипичной пневмонии может протекать без температуры (часто такие случаи отмечаются при воспалении легких, вызванном covid-19), однако она, как правило, поднимается при развитии заболевания.
Обращаться к врачу следует при первых признаках заболевания – повышении температуры, кашле, ухудшении общего состояния. При обращении за медицинской помощью на первой стадии развития воспаления и правильном подборе терапии течение болезни будет легче, а риск развития осложнений – ниже.
Лечением пневмонии, если оно проходит в стационаре, занимается врач-пульмонолог. В поликлинике больные, как правило, обращаются к терапевту, который при необходимости направляет их к узким специалистам.
Первая помощь при тепловом ударе
При наблюдении первых симптомов следует быстро отреагировать оказанием помощью пострадавшему. При этом не стоит забывать, что это будет только первая доврачебная помощь, и лучше сразу вызывать скорую помощь, так как обычному человеку сложно сориентироваться о степени тяжести состояния пострадавшего, а особенно, если это пожилой человек или ребенок.
Специалистами рекомендованы следующие меры первой помощи до приезда врача:
1. Перевести или перенести пострадавшего в тень или прохладное, хорошо вентилируемое помещение и нормальным уровнем влажности (пространство должно быть в ближайшем радиусе открытым, без массового нахождения людей), а также подальше от прямого действия источника тепла. Обмахивать пострадавшего частыми движениями.
2. Обязательно положить пострадавшего на спину. Голову и ноги следует приподнять, подложив под них любые вещи (например, сумку).
Важно! При рвоте необходимо позиционировать больного таким образом, чтобы избежать захлёбывания рвотной массой. Если рвота была, тогда необходимо освободить дыхательные пути от рвотных масс.. 3. Освободить пострадавшего от верхней одежды (особенно, сдавливающей шею и грудь, освободить от брючного ремня; если одежда синтетическая или из плотной ткани её лучше снять совсем).
3. Освободить пострадавшего от верхней одежды (особенно, сдавливающей шею и грудь, освободить от брючного ремня; если одежда синтетическая или из плотной ткани её лучше снять совсем).
4. Тело обернуть мокрой простыней или опрыскивать холодной водой. Смочить лицо холодной водой. Также можно намочить любую ткань холодной водой и похлопать по груди (можно всё тело обливать водой около 20°С или, при возможности принять ванную с прохладной водой (18-20°С)).
5. Напоить пострадавшего большим количеством прохладной воды (лучше минеральной) с добавлением сахара и на кончике чайной ложки соли, или хотя бы простой прохладной водой. Хорошо помогает обычная настойка валерианы: 20 капель на треть стакана воды. Если состояние пострадавшего позволяет, можно его напоить крепким чаем или кофе;
6. Приложить холодный компресс (или бутылку с холодной водой, кусочки льда) к голове (на лоб и под затылок)
Дополнительные меры:
— При замутнении сознания: дать пострадавшему понюхать пары нашатырного спирта (с ватки) или раствора аммиака 10%;
— При остановке дыхания или сердца: сделать искусственное дыхание и массаж сердца (до появления дыхательных движений, сердечной деятельности (ориентироваться по пульсу)).
После перенесенного теплового удара врачи, как правило, рекомендуют постельный режим в течение нескольких дней. Данное время будет затрачено организмом на восстановление деятельности нервной системы, циркуляции крови, ряда биохимических реакций. Не стоит пренебрегать данной рекомендацией, иначе риск повторного подобного состояния только увеличивается.
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
- Диетотерапию. Ограничение количества белка в пище, уменьшение потребляемой соли вплоть до перехода на бессолевую диету. Рекомендуется делать упор на незаменимые аминокислоты, которые содержатся в орехах, бобах, молочных продуктах, зерновых, сушеных финиках и говядине.
- Курсы плазмафереза – очищение плазмы методом центрифугирования, которое позволяет уменьшить концентрацию токсических веществ, антител, белков и липидов.
- Регулярный гемодиализ – сеансы очищения крови «искусственная почка» показаны пациентам с хронической почечной недостаточностью при неэффективности основного лечения.
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Нарушения функционирования почек
Повышение давления на фоне увеличения температуры тела может сигнализировать о сбое в функционировании почек. Это возникает при сужении артерии почки, из-за которого в орган не поступает питание в необходимом количестве, а продукты жизнедеятельности выводятся с замедленной скоростью.
В качестве лечения состояния используются гипотензивные и мочегонные препараты. С помощью хирургической операции также возможно расширение артерии.
Если проблема вызвана давлением опухоли на ткани, то необходима операция по ее удалению. В остальных случаях происходит расширение сосуда хирургическим путем.
Диагностика
Многие заболевания проявляются ростом показателей давления и температуры тела. Чтобы понять, в чем именно заключается причина плохого самочувствия, требуется пройти обследование. Необходимо обратиться к терапевту. На первом приеме врач выслушает жалобы, осмотрит пациента, измеряет его температуру и давление. Далее доктор направит на прохождение диагностики.
Обследование может включать проведение таких мероприятий:
- Общий и биохимический анализы крови. Позволяют выявить наличие инфекции, проблем в работе почек и других органов.
- Магнитно-резонансная томография. Дает возможность обнаружить структурные изменения и органические нарушения в тканях.
- Лабораторное исследование порции урины. Показывает состояние почек.
- Электрокардиография. Позволяет оценить работу миокарда.
- Ультразвуковое обследование почек, щитовидной железы, надпочечников, сердца.
- Компьютерная томография. Дает возможность послойно исследовать строение внутренних органов.
- Дуплексное сканирование сосудов. Показывает состояние артериол.
В зависимости от результатов данных обследований, могут назначаться и другие диагностические процедуры. После выявления причины гипертермии и гипертонии доктор разрабатывает схему лечения.
Что делать, если у вас болит справа в боку
Как видите, боль в боку может быть симптомом самых разных проблем со здоровьем. Поэтому игнорировать ее не стоит — обязательно покажитесь врачу. «Не всегда остроту заболевания, послужившего причиной ситуации, можно определить по характеру болевого синдрома. Это относится, прежде всего, к пожилым людям и пациентам, страдающим сахарным диабетом — серьезные заболевания брюшной полости могут протекать стерто (болевой синдром может быть не выражен вовсе или исчезать полностью), — говорит Булат Юнусов. — Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
Можно ли принимать лекарства, если у вас сильная боль в правом боку? Да, но с осторожностью. «Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов
— Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
В целом, врачи отрицательно относятся к самолечению. «В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
Лучший выход — записаться к врачу-терапевту и обсудить свое состояние с ним. Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Зависимость давления от других величин
Зависимость давления от объема
В механике есть формула давления, которая показывает: давление прямо пропорционально силе и обратно пропорционально площади, на которую эта сила оказывается.
|
Давление p — давление |
То есть, если наши двести миллионов комаров будут толкать легковую машину, они распределятся по меньшей площади, чем если бы они толкали грузовой автомобиль (просто потому что легковая меньше грузовика).
Из формулы давления следует, что давление на легковой автомобиль будет больше из-за меньшей площади.
Давайте рассмотрим аналогичный пример с двумя сосудами разной площади.

Давление в левом сосуде будет больше, чем во втором, по аналогичной схеме — потому что площадь меньше. Но если площадь основания меньше, то и объем меньше. Это значит, что давление будет зависеть от объема следующим образом: чем больше объем, тем меньше давление — и наоборот.
При этом зависимость будет не линейная, а примет вот такой вид (при условии, что температура постоянна):
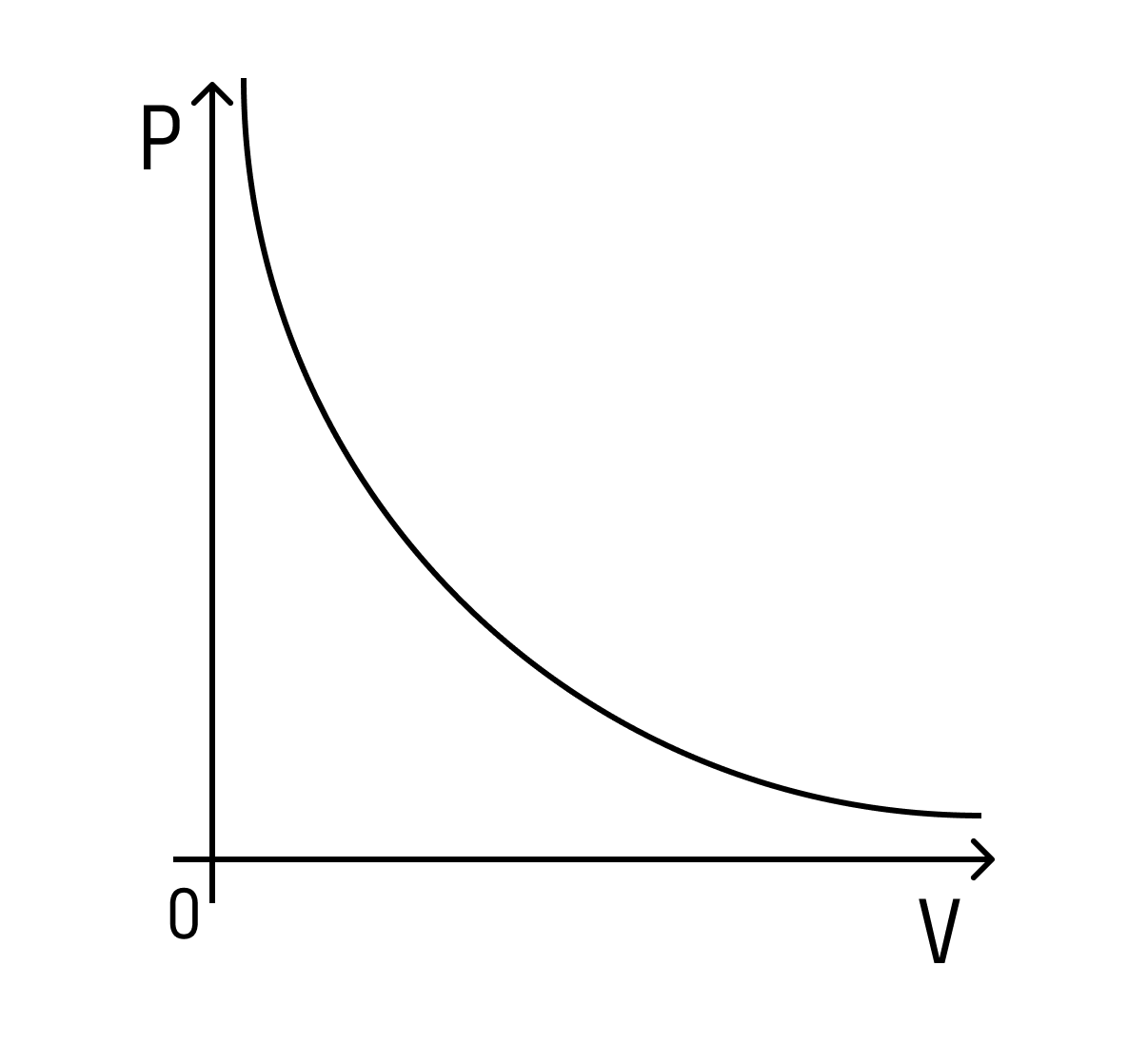
Такая зависимость называется законом Бойля-Мариотта.
Она экспериментально проверяется с помощью такой установки.
Объем шприца увеличивают с помощью насоса, а манометр измеряет давление. Эксперимент показывает, что при увеличении объема давление действительно уменьшается.
Зависимость давления от температуры
Рассмотрим зависимость давления газа от температуры при условии неизменного объема определенной массы газа. Эти исследования были впервые произведены в Жаком Шарлем.
Газ нагревался в большой колбе, соединенной с ртутным манометром в виде узкой изогнутой трубки. Пренебрегая ничтожным увеличением объема колбы при нагревании и незначительным изменением объема при смещении ртути в узкой манометрической трубке.
Таким образом, можно считать объем газа неизменным. Подогревая воду в сосуде, окружающем колбу, измеряли температуру газа по термометру, а соответствующее давление — по манометру.
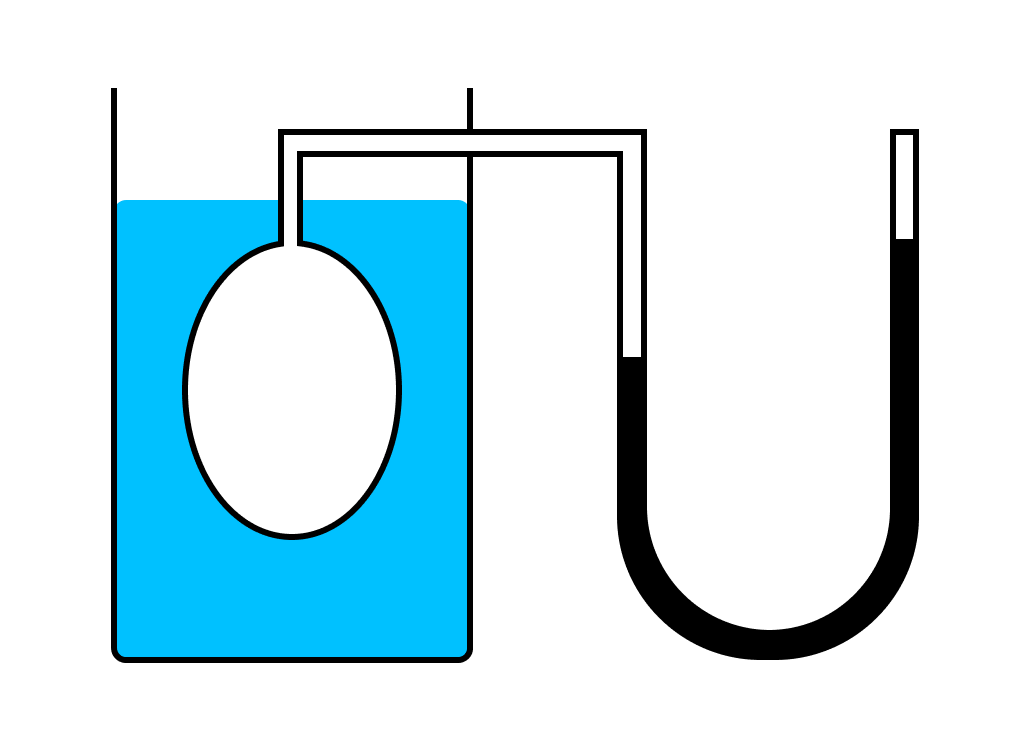
Этот эксперимент показал, что давление газа увеличивается с увеличением температуры. Это связано с тем, что при нагревании молекулы газа движутся быстрее, из-за чего чаще ударяются о стенки сосуда.
С температурой все проще. Зависимость давления от температуры при постоянных объеме и массе будет линейно:

Эта зависимость называется законом Шарля.
Виды пневмонии
Классификация заболевания проводится по разным критериям.
По этиологии:
- бактериальная;
- вирусная;
- микоплазменная;
- грибковая;
- смешанная;
- невыясненной этиологии.
По характеру течения выделяют острую пневмонию (до 3 недель) и затяжную (до 2 месяцев). Заболевание может иметь легкую, среднюю или тяжелую степень течения.
В зависимости от того, развилась ли болезнь самостоятельно, или на фоне другой патологии, ее делят на первичную и вторичную. Также выделяют аспирационные, посттравматические, постожоговые, постинфарктные воспаления легких.
Пневмония может быть односторонней и двухсторонней. По степени поражения ее разделяют на:
- очаговую – занимает небольшой очаг легкого;
- сегментарную – поражает один или несколько сегментов легких;
- долевую – захватывает одну долю легкого;
- сливную – несколько очагов сливаются в один крупный;
- тотальную – полностью поражены одно или два легких.
Пневмонии делят на внебольничные, внутрибольничные (госпитальные) и атипичные.
Внебольничные (амбулаторные, или домашние) – возникают вне лечебного учреждения. Они могут вызываться инфекционными возбудителями на фоне нормального или сниженного иммунитета либо развиваться вследствие аспирации дыхательных путей.
Госпитальные пневмонии делятся на ранние, которые развиваются в срок до 5 суток пребывания больного в стационаре, и поздние, развивающиеся не ранее шестых суток госпитализации. Они, как правило, имеют тяжелое течение и устойчивы к антибиотикотерапии. Подразделяются на аспирационные, вентиляционные (после длительного нахождения на ИВЛ), цитостатические (вследствие приема препаратов химиотерапии) и воспаления легочной ткани, развивающиеся после пересадки органов.
Атипичные пневмонии вызываются нетипичными возбудителями (простейшие, вирусы) и имеют отличную от традиционного воспаления легких клиническую картину.
Симптомы
Для того чтобы дифференцировать два заболевания важно ориентироваться в симптомах гастрита и панкреатита. Воспалительное поражение слизистой оболочки желудка сопровождается набором таких клинических признаков:
- Периодически возникающая боль в подложечной области, которая усиливается после приёма пищи и в ночное время суток. Характерны также голодные боли в желудке.
- Дискомфорт и боль в левой части живота.
- Отрыжка с привкусом кислого или с характерным неприятным запахом.
- Хронические запоры или диарея.
- Частичная или полная утрата аппетита.
- Повышенное газообразование в кишечнике (метеоризм).
К дополнительным симптомам гастрита желудка относится общая слабость, бледность кожных покровов и снижение работоспособности.
Распознать панкреатит поджелудочной железы можно по таким характерным симптомам:
- Тянущая или острая боль в левом подреберье, которая имеет опоясывающий характер.
- Тошнота и рвота, не приносящая облегчение.
- Расстройства стула в виде диареи, при этом испражнения могут содержать частицы непереваренной пищи или иметь вкрапления жировых капель (стеаторея).
- Утрата аппетита.
При хроническом панкреатите нарушается весь процесс переваривания пищи, так как поджелудочная железа перестает вырабатывать необходимое количество пищеварительных ферментов. В медицинской терминологии это состояние именуется “диспепсия”.
Как поднять сатурацию после вирусной пневмонии?
Если и после перенесенного коронавируса сатурация немного снижена, то это нормально — легочной ткани требуется время на восстановление прежней жизненной емкости дыхательного органа. Крайне полезны дыхательная гимнастика (см. комплекс дыхательных упражнений Стрельниковой) и прогулки на свежем воздухе с умеренными физическими нагрузками.
Для предотвращения агрессивного спаечного процесса в легких пациентам с выраженными на КТ фиброзными изменениями; обычно при КТ-4, КТ-3, реже при КТ-2 и очень редко при КТ-1 назначается антиоксидантная терапия пневмофиброза, которая включает диету, обогащенную антиоксидантами, ацетилцистеин, витамины группы Е (если нет аллергии).
Для уточнения диагноза и причин сниженной сатурации, после коронавируса важен КТ-контроль.








