Функциональная диагностика сердечно-сосудистой системы в амбулаторной практике
Содержание:
- В каких случаях проведение ЭФИ противопоказано?
- Противопоказания к проведению
- Проводящая система сердца
- Существуют следующие виды проведения ЭФИ
- Расшифровка результатов
- Особенности проведения ЭФИ
- Формы назначаемого осмотра
- Правильная подготовка к процедуре
- Возможные осложнения
- Суточное мониторирование артериального давления (СМАД)
- Ряд противопоказаний
- Почему назначают ЭФИ, и какие последствия могут быть
- Как подготовиться к процедуре?
- Суть методики
- При каких заболеваниях и симптомах необходима регистрация вызванных потенциалов?
- Показания для операции
В каких случаях проведение ЭФИ противопоказано?
Любой из видов ЭФИ сердца имеет ряд противопоказаний. К ним относятся следующие:
- Развитие у пациента острого инфаркта или инсульта,
- Возникновение лихорадки, острого инфекционного заболевания,
- Нестабильная стенокардия (впервые возникшая или прогрессирующая),
- Подозрение на тромбоэмболию легочной артерии (ТЭЛА),
- Острая хирургическая патология,
- Тяжелая декомпенсация хронических заболеваний (сахарный диабет, бронхиальная астма),
- Развитие острой сердечной недостаточности (сердечная астма, отек легких), или тяжелая декомпенсация хронической сердечной недостаточности,
- Декомпенсированные пороки сердца,
- III стадия хронической сердечной недостаточности,
- Выраженная дилатационная кардиомиопатия с низкой фракцией выброса (менее 20=30%).
Противопоказания к проведению
Острый инфаркт миокарда
Кроме того, что электрофизиологическое исследование сердца обладает рядом преимуществ и имеет широких список показаний, существуют и противопоказания к проведению данного диагностического метода. Среди них выделяют заболевания сердечно-сосудистой системы и заболевания других органов и систем. Со стороны сердечно-сосудистой системы противопоказаниями для проведения ЭФИ могут служить:
- острый инфаркт миокарда,
- нестабильная стенокардия в течение 4 недель,
- впервые выявленная и прогрессирующая стенокардия,
- аневризма сердца или аорты,
- пороки сердца с явлениями сердечной недостаточности,
- кардиомиопатии с выраженными нарушениями кровообращения,
- выраженная хроническая сердечная недостаточность (3-4 й классы по NYHA),
- острая сердечная недостаточность (ОСН),
- тромбоэмболии,
- ишемический или геморрагический инсульт,
- состояния, сопровождающиеся повышенной температурой тела.
Кроме нарушений со стороны сердечно-сосудистой системы, противопоказанием к проведению ЧПЭФИ могут быть:
- опухоли, дивертикулы, стриктуры пищевода;
- воспалительные изменения в стенке пищевода.
Проводящая система сердца
В общих чертах проводящая система сердца (система, ответственная за проведение электрических импульсов в сердце) устроена следующим образом. Импульсы генерируются синусовым узлом, расположенным в правом предсердии. По внутрипредсердным путям проведения эти импульсы достигают атриовентрикулярного (АВ) узла, где происходит некоторая задержка импульсов: предсердия и желудочки должны сокращаться неодновременно. Затем импульс идет по ножкам пучка Гиса к клеткам (кардиомиоцитам) желудочков. Пучок Гиса состоит из двух ножек — правой и левой. Левая ножка пучка Гиса состоит из двух ветвей — передней и задней.
Существуют следующие виды проведения ЭФИ
1. инвазивное
инвазивное в свою очередь подразделяется на три основных вида:
— эндокардиальное (исследование которое применяется для диагностических целей в условиях стационара, без
наркоза и желательно без премедикации)
— эпикардиальное (проводится во время операции на открытом сердце)
— комбинированное (применение двух методов при наличии показаний)
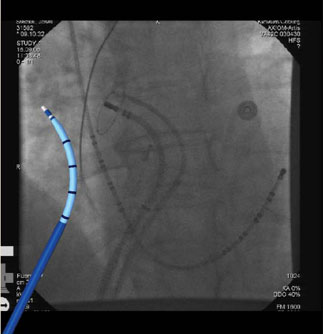
Инвазивное ЭФИ позволяет проводить ЭС любого отдела всех
четырех камер сердца. Поскольку эндокард не имеет болевых рецепторов, то ЭС совершенно безболезненна для
пациента.
 |
|
|---|---|
| ЭФИ сердца. Расположение электродов | ЧПЭС. Расположение электрода |
2. неинвазивное (чреспищеводное)
имеет широкий спектр применения от амбулаторно-поликлинических, до стационарных подразделений. Метод для
клиницистов в их клинической деятельности наиболее доступен и менее обременителен для больного. Диагностические возможности ЧпЭФИ ограничиваются стимуляцией левого предсердия. В ряде случаев,
может быть достигнута стимуляция левого желудочка, но для этого необходимо подавать напряжение с амплитудой
30-60 В (мА), что практически невозможно без применения наркоза.
Расшифровка результатов
Нормальным результатом инвазивных и неинвазивных исследований считается отсутствие нарушений ритма при подаче импульсов через электрод. Иногда при отрицательном результате при ЧПЭФИ требуется его повторное выполнение через 1-2 недели либо пациента готовят к введению электрода в сердце через сосудистую систему.
Если нарушения ритма выявлены, то определяют его свойства:
- разновидность ари src=»https://osostavekrovi.com/wp-content/uploads/2019/02d/elektrofiziologicheskoe-issledovanie-efi-9.jpg» class=»aligncenter» width=»580″ height=»330″
- длительность приступа,
- время появления,
- характеристика электрических сигналов.
На основании полученных данных определяется тактика ведения пациента, назначается дальнейшее лечение.
Особенности проведения ЭФИ
Согласно отзывам, ЭФИ сердца не является приятной процедурой, но нельзя отрицать, что она позволяет эффективно диагностировать имеющиеся проблемы с нарушениями сердечного ритма.
Для осуществления процедуры инвазивной ЭФИ врач вставляет в кровеносный сосуд, обычно им выступает бедренная вена, тончайшую трубку, называемую катетером. Этот сосуд обязательно должен двигаться к сердечной мышце. Находящийся на катетере электрод периодически позволяет посылать сигналы, но при этом и осуществлять запись собственной электрической активности сердца. Обычно проводится процедура под седацией (легким наркозом), или когда пациент находится в сознании.
Для проведения процедуры требуются условия стационара, поэтому больной ложится в больницу минимум на 2 дня. Сама процедура стандартно не занимает более 45 минут.
Неинвазивное исследование проводится иным методом, поскольку не требуется доступа к сосудам. Сама процедура очень неприятна, поэтому о появившихся неудобствах следует немедленно уведомить врача. Для получения результата предварительно записывается нормальная электрокардиограмма, а затем в рот или нос вставляется зонд с электродом, который постепенно вводится в пищевод. Его останавливают поблизости от сердца, а затем сравнивают полученные результаты.
Подобное ЭФИ может продлиться от часа до четырех часов. Оно может сопровождаться болями в груди или рвотным рефлексом, что сильно осложняет проведение исследования.
Формы назначаемого осмотра
Известно, что это обследование имеет четыре вида процедур. Цена первого, под названием «Электроокулография», например, в Москве составляет от 700 до 1400 рублей.
Цилиарное тело служит диполем, а роговая оболочка носит положительный заряд в отличие от ретины. Электрическая команда, приводимая в действие передвижением глаза, увеличивается с помощью переменного или постоянного тока.
Положительными чертами этого способа являются факторы неудобства для пациента, которые совершенно отсутствуют.
- Электроретинография. Основывается на графическом закреплении элементов оболочки, которое возникает из-за воспаления частиц света. Эта манера лечения, в стоимости варьируется в пределах 1500 рублей, в таких городах как СПБ и Челябинск. Обычно, она назначается в случае изменения отдельных участков ретины. В силу своей ясности, метод предоставляет возможность выявления патологии еще на ранних стадиях ее появления.
Однако, этот метод не осуществляется при серьезных воспалениях в устройстве глаза и аллергических реакциях на обезболивающие медикаменты. Вначале, необходимо закапать глаз составом Лидокаина и расположить на зону радужки специальную линзу (специальное оптическое стекло) с электродом.
Фиксация головы происходит следующим образом: лоб и подбородок упираются на специальную подставку, в это время, глаза направлены на луч света, с помощью которого устройство распознает электрическую деятельность оболочки. Такая процедура длится около часа. После нее, пациент может испытывать дискомфорт, из-за соприкосновения линзы со слизистой глаза.
- Мультифокальная электроретинография. Выдает картинку в трехмерном измерении светочувствительных зон, благодаря которой, вырисовывается карта центральной части ретины, ее определенных участков, а также пространство, в котором зрительный нерв входит непосредственно в орган зрительного виденья.
Процедура схожа с электроретинографией и к ней прибегают в особых ситуациях, так как она еще пребывает на этапе разработки.
- Способ зрительно-вызванных так званых потенциалов. Итак, предметом этого способа служат нервы органа зрения, оболочка и пространство мозга, отвечающее за опознание наявных изображений. После прохождения процедуры ее итоги можно увидеть на электроэнцефалограмме, которая описывает моторику некоторых участков мозга.
В процессе этого, вспышка света поступает пациенту, который находится с закрытыми глазками. При этом нахождение человека в изолированном от света и звуков месте, является обязательным условием. Электроды крепятся к затылку, но в некоторых случаях может понадобиться и крепление в других частях головы. Данная процедура немного отличается в стоимости от остальных и, например, в Алматы цена будет составлять от 1000 до 3 тысяч рублей.
Правильная подготовка к процедуре
Для прохождения данной процедуры больного направляют после полного обследования кардиологом, аритмологом или кардиохирургом. Перед проведением ЭФИ лечащий врач обязан будет провести следующие исследования:
- МРТ или КТ, эти обследования особенно необходимы, если у пациента наблюдаются обмороки, врач исключает наличие патологий головного мозга;
- УЗИ сердца;
- суточные результаты по Холтеру;
- выписной эпикриз с обоснованием необходимости данной процедуры.

Кроме результатов обследования, больной должен будет иметь при себе анализы на ВИЧ, гепатит, сифилис и на свёртываемость крови. Эти анализы необходимы, так как диагностирование по методу электрофизиологического исследования будет проходить в стационаре, и пациенту предстоит госпитализация.
Кроме того, пациент должен и сам подготовиться к предстоящему обследованию. Для этого ему нужно будет:
- голодать 8 – 10 часов;
- уже за несколько дней перестать употреблять кофеин, алкоголь и сигареты;
- врач отменит применение любых медицинских препаратов.
Возможные осложнения
В некоторых ситуациях обязательно следует вызвать скорую помощь:
- сильное и внезапное усиление припухлости в месте прокола;
- невозможность остановить кровотечение, несмотря на все рекомендации;
- онемение или покалывание конечности, через которую врач проводил исследование;
- рука или нога начинают менять цвет или ощущать холод;
- синяк или кровоподтек начинает становиться больше, распространяясь по разным сторонам;
- на месте прокола имеются выделения, или он отекает.
На самом деле, ЭФИ считается процедурой с малой степенью риска, поэтому осложнения бывают крайне редки. Правильно проведенная процедура с дезинфекцией и всеми аппаратами не приводит к осложнениям, зато позволяет точно установить диагноз. Неприятные ощущения, возникающие при процедуре, перетерпеть вполне возможно, но все же обо всех изменениях необходимо уведомлять врача.
Суточное мониторирование артериального давления (СМАД)
Помимо суточного мониторирования ЭКГ в амбулаторной практике часто используется суточное мониторирование артериального давления (СМАД).
Этот вид исследования первично назначается пациентам, у которых были выявлены повышенные цифры артериального давления (самостоятельно пациентом или на приеме у врача). Исследование позволяет исключить феномен «белого халата», когда повышение давления происходит только во время приема врача. При СМАД уточняется:
- степень повышения артериального давления в течение суток;
- преимущественное время повышения артериального давления в течение суток;
- скорость утреннего повышения артериального давления;
- зависимость гипертонии от физической активности пациента.
Все эти факторы влияют на прогноз риска развития сердечно-сосудистых осложнений у пациента с гипертонией (инфаркт миокарда, инсульт и др.).
Пациентам, с уже установленным диагнозом и принимающим лекарственные препараты, суточное мониторирование АД назначается для оценки эффективности проводимой терапии.
Исследование проводится в течение 24 часов. Пациенту на руку одевают манжету, сравнимую с манжетой стандартного тонометра, к которой присоединяется регистратор (принцип тот же, что и при мониторировании ЭКГ). Один раз в 15 минут в дневное время и один раз в 30 минут в ночные часы аппарат надувает манжету, проводит измерение артериального давления пациенту и записывает данные на электронный носитель внутри прибора. Пациент так же, как и при мониторировании ЭКГ, ведет дневник жалоб, приема медикаментов и физической активности. По истечении 24 часов врач переносит данные исследования в компьютер, интерпретирует результаты и выдает заключение.
Часто суточное мониторирование ЭКГ и АД проводят одновременно. Существуют современные приборы бифункционального мониторирования ЭКГ и АД, позволяющие вести одновременную запись АД и ЭКГ на один аппарат. В практическом смысле это оправдано тем, что чаще всего у пациентов нарушения деятельности сердца совпадают по времени с патологией артериального давления (например, ишемические приступы на фоне повышения АД).
Исследование СМАД не требует специфической подготовки. Для удобства пациенту рекомендуется приходить на исследование в свободной одежде. Во время мониторирования пациент ведет привычный для себя образ жизни.
В заключении следует отметить, что приведенные методы функциональных исследований являются рутинными, используемыми в амбулаторной практике для первичной диагностики патологии сердечно сосудистой системы. Дальнейшее ведение пациента определяется индивидуально, в соответствии с характером выявленных нарушений.
Консультации и приемы в клинике «Семейный доктор» проводятся по предварительной записи. Мы работаем в выходные и праздничные дни. Запись на прием по телефону контакт-центра +7 (495) 775 75 66, через форму и в регистратуре клиники.
Информацию для Вас подготовила:
Конюхова Мария Юрьевна, терапевт, врач функциональной диагностики. Ведет прием в корпусе клиники на Бауманской.
Ряд противопоказаний
Несмотря на эффективность процедуры существует ряд противопоказаний, при наличии которых ни в коем случае нельзя проводить ЭФИ. В настоящее время к ним причисляются проблемы с внутренними органами, главным образом сердечно-сосудистые:
- длительная стенокардия на протяжении минимум месяца;
- острый инфаркт миокарда;
- аневризма в сердце или аорте;
- сердечные пороки с наличием сердечной недостаточности;
- тромбоэмболия;
- инсульт — геморрагический или ишемический;
- повышенная температура тела;
- нарушения кровообращения вместе с кардиомиопатией;
- воспаления пищеварительной системы;
- опухоли и стриктуры пищевода.
Почему назначают ЭФИ, и какие последствия могут быть
Независимо от того, какой тип обследования будет назначен, для этого должны быть определённые причины. ЭФИ обычно назначают после того, как другие методы диагностики различных сердечных нарушений не смогли дать точных результатов, или у лечащего врача есть серьёзное подозрение на определённое заболевание.
Показаниями к проведению данного исследования могут быть:
- Перебои сердечного ритма, которые случаются приступообразно. Чаще всего такие приступы длятся недолго, но доставляют явный дискомфорт.
- У больного могут часто наблюдаться сильные болевые ощущения слева или за грудиной. Боль сопровождается одышкой и хрипами, которые могут возникать даже в состоянии покоя. Кожные покровы в это время – бледные с посинением носогубного треугольника, а давление явно отклоняется от нормы в сторону повышения или понижения.
- Регулярные предобморочные состояния, иногда переходящие в обморок, при полном отсутствии нарушений со стороны центральной нервной системы или других заболеваний, имеющих такие проявления.
- В самых тяжёлых случаях для определения причины остановки сердца, которая приводит к клинической смерти с последующей реанимацией больного.
Кроме того, показанием к проведению данного исследования часто становятся также подозрения на такие диагнозы как:
- ишемия;
- аритмии пароксизмальных видов;
- слабость синусового узла;
- фибрилляция, переходящая в асистолию желудочков сердца.
Имеющиеся медицинские противопоказания
Такого рода исследования категорически запрещено проводить при следующих обстоятельствах:
- острое инфекционное заболевание или просто наличие лихорадки;
- инфаркт или инсульт в острой стадии;
- сильная стенокардия, возникшая впервые и прогрессирующая;
- при острой хирургической патологии;
- при тяжёлой хронической сердечной недостаточности или при острой её форме;
- наличие некоторых типов пороков сердца;
- при возникновении подозрений на наличие тромбоэмболии лёгочной артерии;
- заболевания пищевода;
- наличие аневризм сердца или аорты.
Как подготовиться к процедуре?
Все нюансы подготовки к исследованию должны быть тщательно разъяснены врачом пациенту. Во первых, пациент (под контролем и по указанию врача !) должен прекратить прием любых антиаритмических препаратов, так как они способны исказить результаты исследования. Во вторых, перед процедурой ЧПЭФИ, пациенту, испытывающему даже незначительный дискомфорт со стороны желудка, необходимо провести фиброгастроскопию с целью исключения острой гастро-эзофагеальной патологии.
Перед процедурой эндоЭФИ по поводу приступов потери сознания врач-невропатолог должен исключить патологию головного мозга, способную послужить причиной обмороков, а для этого может потребоваться проведение КТ или МРТ черепа.
В связи с тем, что проведение эндо- или эпиЭФИ требует госпитализации в стационар, пациенту, проходящему обследование в плановом порядке, необходимо предоставить врачу результаты анализов на ВИЧ, сифилис, гепатиты и на свертываемость крови не позднее двухнедельной давности (в разных учреждениях свои сроки).
Исследование проводится строго натощак. Необходимость проведения эпиЭФИ натощак обусловлена тем, что во время общего наркоза может возникнуть рвота съеденной пищей или жидкостью и аспирация рвотными массами.
После необходимой подготовки осуществляется госпитализация пациента в стационар. На руках у него должны быть результаты обследования (УЗИ сердца, суточный монитор), а также выписка из амбулаторной карты или выписной эпикриз из учреждения, в котором он получал обследование и лечение до этого. В выписке должно быть указано обоснование необходимости проведения ЭФИ с развернутым клиническим диагнозом.
Суть методики

Сейчас исследования ЭФИ сердца проводится для проведения диагностики проводимости сердечной мышцы и нарушений ритма. В конечном итоге врач может сполна оценить состояние электрической сердечной системы, а с полученными знаниями оптимально подобрать принцип лечения.
Во время проведения ЭФИ сердца различные отделы сердца стимулируются, чтобы выявить имеющиеся нарушения сердечного ритма. Широко применяемые ЭКГ и суточное мониторирование электрокардиографии не позволяют добиться нужного результата в данной ситуации.
В медицине применяется два вида операций ЭФИ на сердце, каждый из которых в свою очередь делится на подвиды.
При каких заболеваниях и симптомах необходима регистрация вызванных потенциалов?
Выше уже говорилось, что это исследование нервной системы назначают крайне редко при всей его информативности. Ниже краткий список заболеваний и состояний при которых может быть рекомендована регистрация вызванных потенциалов.

Регистрация зрительных вызванных потенциалов
- Стоимость: 3 000 руб.
- Продолжительность: 30 — 60 минут
- Госпитализация: Амбулаторно
Подробнее
Зрительные вызванные потенциалы (ЗВП)
- снижение зрения, слепота
- рассеянный склероз
- сахарный диабет 1 и 2 типа
- ретробульбарный неврит
- невропатия зрительного нерва
- опухоли головного мозга и сосудистые мальформации со сдавлением зрительного нерва или зрительного тракта
- повышение внутриглазного давления
- снижение зрения или слепота неясной этиологии
- травмы и сосудистые заболевания головного мозга
- энцефалит, энцефаломиелит
- и другие заболевания
Регистрация акустических стволовых вызванных потенциалов (АСВП)
- Стоимость: 3 000 руб.
- Продолжительность: 30 — 60 минут
- Госпитализация: амбулаторно или до 2-ух часов в стационаре
Подробнее
Акустические стволовые (слуховые) вызванные потенциалы (АСПВ)
- нарушение слуха (для проведения дифференциальной диагностики между периферическим и центральным поражением)
- нарушение речи у детей
- рассеянный склероз
- энцефалит, энцефаломиелит и их последствия
- травмы и сосудистые заболевания головного мозга и их последствия
- опухоли головного мозга
- и ряд других заболеваний
У детей регистрация АСВП может проводится, а иногда и единственно возможна, во время наркоза.
Регистрация соматосенсорных вызванных потенциалов
- Стоимость: 8 500 руб.
- Продолжительность: 20 — 50 минут
- Госпитализация: Амбулаторно
Подробнее
Соматосенсорные вызванные потенциалы (ССВП)
- нарушение чувствительности в конечностях (онемение, болезненные ощущения)
- слабость в руках и/или ногах
- нарушение потенции
- нарушение мочеиспускания
- рассеянный склероз
- энцефаломиелит, миелит и их последствия
- плекоспатии, полинейропатии
- нарушения потенции и мочеиспускания
- хронические болевые синдромы
- травмы и сосудистые заболевания спинного мозга, головного мозга и их последствия
Регистрация ССВП часто дополняется проведением игольчатой и стимуляционной электронейромиографии (ЭНМГ).
Когнитивные вызванные потенциалы (P300, MNN)
- снижение памяти
- деменция
- болезнь Альцгеймера
- болезнь Паркинсона
В отличие от предыдущих методов, исследование не может быть проведено у больных, с которыми не возможен адекватный контакт и которые не могу выполнять инструкции исследователя.
Тригеминальные вызванные потенциалы, R III ноцицептивный рефлекс, экстероцептивная супрессия жевательных мышц
- острые и хронические болевые синдромы различного происхождения
- хронические различного происхождения
- невропатия тройничного нерва, тригеминальная невралгия
Вестибулярные миогенные вызванные потенциалы (ВМВП)
- нарушения равновесия и головокружения различной этиологии
- болезнь Меньера
- сосудистые и воспалительные поражения центральной нервной системы, вестибулярного аппарата
- нарушения слуха различной этиологии
- опухоли головного мозга
Регистрация вестибулярных миогенных вызванных потенциалов часто дополняется проведение регистрации АСВП (акустических стволовых вызванных потенциалов).
Кожные симпатические вызванные потенциалы, вегетативные вызванные потенциалы (КСВП)
- полинейропатии различной этиологии
- 1 и 2 типа
- дисфункция вегетативной нервной системы («вегето-сосудистая дистония»)
- хронические болевые синдромы
Как видно, список совсем не маленький. Несомненно, само подозрение на перечисленные заболевания или возникновение указанных симптомов требует самого серьезного внимания со стороны заболевшего и непременного посещения врача. Да и сам результат регистрации вызванных потенциалов требует отдельной трактовки лечащим врачом в совокупности с клинической картиной
Важно помнить, что любое обследование, так же, как и любая терапия (пусть и кажущиеся безобидными обезболивающие, например) должны быть к месту, чтобы не стать бесполезной тратой времени и денег. Собственно говоря, именно в этом и состоит работа грамотного врача
В следующей части мы поговорим о другом относительно редком методе исследования нервной системы — о игольчатой и стимуляционной электронейромиографии (ЭНМГ).
Показания для операции
Основными показаниями для проведения радиочастотной катетерной абляции являются нарушения ритма по типу тахикардии или тахиаритмии. К ним относятся:
-
Мерцательная аритмия – нарушение ритма, при котором мышечные волокна предсердий сокращаются по отдельности, изолированно друг от друга, а не синхронно, как при нормальном ритме. При этом создается механизм циркуляции импульса, и возникает патологический очаг возбуждения в предсердиях. Это возбуждение распространяется на желудочки, которые начинают также часто сокращаться, что вызывает ухудшение общего состояния пациента. Частота сердечных сокращений при этом достигает 100 – 150 ударов в минуту, иногда более.
-
Желудочковая тахикардия – частое сокращение желудочков, опасное тем, что быстро, еще до оказания помощи, может развиться фибрилляция желудочков и остановка сердца (асистолия).
-
Наджелудочковые тахикардии.
-
ВПВ – синдром – заболевание, обусловленное врожденными нарушениями в проводящей системе сердца, в результате чего сердечная мышца предрасположена к опасным пароксизмальным тахикардиям.
-
Хроническая сердечная недостаточность и кардиомегалия (расширение полостей сердца), вследствие чего возникают нарушения ритма сердца.








