6 признаков стенокардии
Содержание:
- Диагностика
- Диагностика кокцигодинии
- Симптомы миозита
- Этиология стенокардии
- Лечение ишемической болезни сердца. Профилактика
- Что такое ишемическая болезнь сердца?
- Лечение кардиосклероза
- Симптомы дыхательного невроза
- Ишемическая болезнь сердца
- Желудочно-кишечный тракт – входные ворота для вируса.
- Диагностика
- Лечение и лекарства
- Диагностика ишемической болезни сердца
- Факторы, способствующие развитию ИБС
Диагностика
При системном проявлении аллергических реакций на воздействие холода пациенту требуется медицинская помощь. Для этого нужно обратиться к терапевту или врачу-аллергологу.
Обычно пациент уже сам замечает, что негативные изменения на коже напрямую связаны с холодом. Для диагностики имеют значение описание симптомов пациентом и результаты проведенного специального теста. Он предусматривает проверку реакции кожи на воздействие холода (кусочка льда).
Для того, чтобы исключить другие возможные аллергены, а также наличие инфекционных заболеваний, пациенту назначают аллергические пробы и общие анализы.
Диагностика кокцигодинии
Диагноз кокцигодинии ставится на основании истории заболевания и физикального осмотра. Инструментальные методы обследования применяется в случаях, когда необходимо исключить другие возможные причины боли.
Физикальное обследование. Проводится ректальное и вагинальное обследование для того, чтобы пальпаторно определить возможное наличие опухоли, которая может быть причиной боли. Кроме того, необходима пальпация на наличие локальной болезненности копчика. Отсутствие боли при нажатии на копчик свидетельствует о том, что боль имеет другой генез (грыжа диска пояснично-крестцового отдела или остеохондроз). Из инструментальных методов исследования применяется рентгенография (рентгенография копчика и крестца позволяют увидеть наличие переломов или больших опухолей) и МРТ (позволяет диагностировать инфекции и опухоли). Как правило, КТ и сцинтиграфия не применяются, ввиду малоинформативности при этом синдроме.
Симптомы миозита
Главный симптом миозита – слабость мышце. Слабость может быть очевидной или обнаруживаться только при тестировании. Боли в мышцах (миалгии) могут быть или отсутствовать.
Дерматомиозит, полимиозит и другие воспалительные заболевания сопровождающиеся миозитом проявляются мышечной слабостью с тенденцией к постепенному нарастанию в течение недель или месяцев. Мышечная слабость может захватывать многочисленные группы мышц, включая шею, плечи, бедра, мышцы спины. Как правило, бывает двухсторонняя мышечная слабость.
Мышечная слабость при миозите может приводить к падениям, и даже сложности при выполнении простых двигательных функций, таких как вставание, со стула или с кровати Другие симптомы миозита, которые могут присутствовать при воспалительных заболеваниями, включают:
- Высыпание
- Усталость
- Утолщения кожи на руках
- Трудности при глотании
- Нарушение дыхания
У пациентов с миозитом, вызванным вирусом обычно, есть симптомы вирусной инфекции, такие как насморк, ангина фебрилитет, кашель тошнота и диарея. Однако симптомы вирусной инфекции могут исчезнуть за несколько дней или недель до появления симптомов миозита.
У некоторых пациентов с миозитом бывают боли в мышцах, но нередко боли отсутствуют. У половины пациентов с миозитом вследствие воспалительного заболевания не бывает интенсивной боли в мышцах.
Большинство болей в мышцах связано не с миозитом, а перенапряжением мышц или реактивной реакцией при острых респираторных заболеваниях (ОРЗ или грипп). Эти и другие обычные боли в мышцах называют миалгиями.
Этиология стенокардии
Медицинская наука считает, что стенокардия обусловлена острой недостаточностью коронарного кровоснабжения, которая возникает при несоответствии между притоком крови к сердцу и его потребностями в крови. Результатом острой коронарной недостаточности является ишемия миокарда, вызывающая нарушение окислительных процессов в миокарде и избыточного накопления в нём недоокисленных продуктов обмена (молочной, пировиноградной, угольной и фосфорной кислот) и других метаболитов.
Наиболее распространенной причиной приступа стенокардии является атеросклероз коронарных артерий, который вызывает их сужение и, таким образом, затрудняет кровоток в сердце.
Другие возможные причины стенокардии:
- расслоение аорты;
- спазм коронарной артерии;
- эмболия коронарной артерии;
- анатомические дефекты сосудов;
- изменения в коронарных артериях при нарушении обмена веществ.
Лечение ишемической болезни сердца. Профилактика
Успех лечения ишемической болезни сердца зависит от множества факторов. Так, значительно отяготить ситуацию способно сочетание ишемии с артериальной гипертонией и сахарным диабетом. Тогда как приверженность пациента здоровому образу жизни и нацеленность на выздоровление может оказаться огромным подспорьем врачу и выбранной им схеме лечения.
Тактика лечения ИБС для каждого конкретного пациента индивидуальна и определяется лечащим врачом на основании результатов исследований и анализов. Однако можно перечислить основные виды лечения ишемической болезни сердца, применяемые в современной кардиологии.
Как правило, больным ИБС назначается:
1. Немедикаментозная терапия, включающая в себя максимально возможное устранение угроз ИБС (выявление и лечение сопутствующих болезней, диета, соблюдение режима труда и отдыха, борьба с лишним весом, контроль АД, посильная физическая активность, изменение образа жизни).
2. Фармакотерапия (в зависимости от формы ишемии, могут быть назначены: аспирин, нитроглицерин, нитраты, антагонисты кальция, статины и/или другие холестерин-снижающие медикаменты, бета-адреноблокаторы, ингибиторы ангиотензин-превращающего фермента, триметазидин, и др.).
3. Хирургическое лечение. Наиболее распространенными операциями при ИБС сегодня являются эндоваскулярные методики (стентирование коронарных сосудов сердца и ангиопластика), а также реваскуляризация миокарда (коронарное шунтирование сосудов сердца).
При операциях первого вида в артерию вставляют катетер, через который пропускают супертонкий проводник со сдутым воздушным баллончиком и сложенным стентом — трубочкой из тончайшей медицинской проволоки. Баллончик надувают, как только он достигает места сужения просвета — это нужно, чтобы расширить стенки артерии, затем расправляют стент. Далее баллон сдувают и удаляют вместе с катетером, а расправленный стент остается в артерии, препятствуя ее повторному сужению и обеспечивая нормальный кровоток. Коронарное шунтирование сосудов сердца — метод, при котором хирург обходит блокированные коронарные сосуды с помощью трансплантата — вены, взятой из руки или ноги пациента. Операцию делают по очень серьезным показаниям, поскольку проводится она на открытом сердце.
Что касается предупреждения недуга, наиболее действенной профилактикой ишемической болезни сердца, как и большинства ССЗ, являются контроль АД, здоровое питание, поддержание физической формы, отказ от табака.
Что такое ишемическая болезнь сердца?
ИБС — ишемическая болезнь сердца (стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда) – является следствием сужения и закупорки основных артерий сердца атеросклеротическими бляшками.
Со временем их становится все больше и больше, и когда просвет сосуда перекрывается на 50% и более возникает затруднение тока крови. Вследствие этого уменьшается доставка кислорода и питательных веществ к мышце сердца, развивается кислородное голодание (гипоксия), что ведет к ишемии миокарда. Чем больше размер атеросклеротической бляшки, тем меньше просвет сосуда и меньше крови приходит по нему, тем выраженнее гипоксия миокарда, а значит, сильнее проявляется (ишемия) стенокардия.
Знайте, что приступ стенокардии могут вызвать физическая нагрузка, эмоциональный стресс, холодный воздух и курение.
Под влиянием этих внешних воздействий увеличивается пульс (частота сердечных сокращений) и растет артериальное давление (АД), что влечет за собой увеличение потребности миокарда в кислороде на фоне снижения его доставки в клетки сердца, таким образом, развивается ишемия миокарда, которую пациент ощущает в виде загрудинной боли.
Если у Вас на фоне физической нагрузки или эмоционального стресса возникает боль или чувство сдавления, тяжести за грудиной – у Вас высока вероятность наличия стенокардии (раньше называли грудной жабой).
Вам настоятельно рекомендуется проконсультироваться у кардиолога.
В общекурортном кардиологическом центре на базе ЛПУ «Санатория им. 30-летия Победы» Вы можете пройти обследование:
- снять электрокардиограмму (ЭКГ) в покое и на высоте приступа;
- по показаниям (при частом пульсе, нарушенном ритме сердца) выполняется круглосуточная запись ЭКГ (холтеровское мониторирование ЭКГ);
- эхокардиография(УЗИ сердца);
- дуплексное сканирование внечерепных отделов брахиоцефальных сосудов;
- биохимические показатели крови: липидный спектр, коагулограмма, глюкоза, АСТ, АЛТ и др.
Вышеперечисленные методы в комплексе позволят врачу выставить заключительный диагноз и выбрать дальнейшую тактику лечения.
ЛПУ «Санаторий им. 30-летия Победы» предназначен для лечения заболеваний мочеполовой и пищеварительной систем. Целью работы общекуроротного кардиологического центра является диагностика заболеваний сердечно-сосудистой системы, назначение адекватного лечения, коррекция назначенной ранее терапии при необходимости, чтобы оптимизировать санаторное лечение, снизить риск развития осложнений на курорте.
Пациентам с сердечно-сосудистой патологией необходимо обсудить с лечащим врачом по месту жительства возможность пребывания на бальнеокурорте, его целесообразность; иметь на руках выписки из истории болезни; подобранные препараты.
Напоминаем об обязательном наличии санаторно-курортной карты при оформлении в нашу здравницу.
Факторы, которые Вы не можете контролировать (немодифиципуемые, неустранимые):
- возраст/пол: мужчины старше 45 лет, женщины старше 55 лет
- раннее развитие ИБС у близких родственников: — у мужчин до 55 лет, — у женщин до 65 лет
Факторы, которые Вы можете контролировать (модифицируемые, устранимые):
- повышенное АД
- курение
- повышенный уровень холестерина в крови
- повышенный уровень глюкозы в крови (диабет)
- избыточное потребление алкоголя
- малоподвижный образ жизни
- избыточный вес
- стрессовые ситуации
Мужчинам важно знать, что эти же факторы часто приводят к развитию эректильной дисфункции, поскольку эрекция во многом зависит от состояния артерий, кровоснабжающих половой член. При этом многие факторы риска являются модифицируемыми, то есть устранимыми, и их устранение может уменьшить тяжесть эректильной дисфункции, улучшить результаты лечения, а в ряде случаев полностью избавить пациента от нарушения эрекции
С другой стороны, эректильная дисфункция может быть маркером (первым признаком )бессимптомного атеросклероза сосудов сердца. И должна натолкнуть мужчину на более детальное обследование состояния сердечно-сосудистой системы (ЭКГ пробы с нагрузкой и т.д).
Статью подготовили:
врач-кардиолог Телекова Аида Бимухамбетовна и врач-кардиолог Поволоцкая Анастасия Васильевна,
по материалам интернета и медицинской литературы.
Имеются противопоказания, необходима консультация врача
Лечение кардиосклероза
Диагностикой и лечением кардиосклероза занимаются терапевты и кардиологи, иногда к ним присоединяются кардиохирурги — при необходимости коррекции изменений путем операций.
К сожалению, лекарств и методик лечения, которые бы заставили соединительную ткань вновь трансформироваться в мышечную – не существует. Поэтому лечение направлено на поддержание в работоспособном состоянии оставшегося миокарда и остановку разрастания соединительной ткани.
Кроме того, при кардиосклерозе необходимо лечение имеющихся нарушений сердца, вызванных болезненным процессом:
- терапия миокардитов, дистрофии миокарда и атеросклероза,
- лечение, направленное на устранение ишемии миокарда,
- прием препаратов для нормализации сердечного ритма (кордарон, амиодарон, ритмонорм и другие),
- препараты для активации и улучшения обменных процессов в миокарде (коргликон, допамин,симдакс, актовегин, кардионат и другие).
- диетические ограничения – пониженное количество соли и сахара, низкоуглеводная диета, уменьшение постребления холестерин-содержищих продуктов с целью профилактики атеросклероза,
- ограничение нагрузок при перенапряжении мышцы сердца,
- хирургическая коррекция аневризм, вживление кардиостимулятров при нарушениях ритма и т.д.
Симптомы дыхательного невроза
Чтобы распознать недуг, необходимо знать основные его признаки. Симптомами дисфункционального дыхания являются:
- проблемы с дыханием;
- одышка;
- сухой кашель;
- отрыжка;
- нарушение режима питания;
- боль в мышцах;
- боль в желудке и животе;
- запоры;
- приступы панических атак;
- головные боли и головокружение;
- проблемы со сном, бессонница;
- сильные боли в области сердца и груди;
- быстрая утомляемость;
- дрожь в теле;
- ощущение «мурашек» на коже.
Вышеперечисленные симптомы могут появляться в зависимости от ситуации. Наиболее распространенным и характерными признаками дыхательного невроза были и остаются психоэмоциональные нарушения, боли в грудной клетке, нехватка воздуха, одышка.
Как только вы заметили у себя несколько из этих симптомов, обратитесь за консультацией к своему лечащему врачу. Своевременная диагностика и лечение помогут быстрее справиться с недугом, а также избежать появления и развития различных патологий.
Ишемическая болезнь сердца
 Ишемия – это патологическое состояние, характеризующееся нарушением кровоснабжения какого-либо органа, и, как следствие, дефицитом кислорода и нарушением обменных процессов в тканях этого органа. При ишемической болезни сердца (ИБС) нарушается приток крови к сердечной мышце (миокарду) по сердечным (коронарным) сосудам.
Ишемия – это патологическое состояние, характеризующееся нарушением кровоснабжения какого-либо органа, и, как следствие, дефицитом кислорода и нарушением обменных процессов в тканях этого органа. При ишемической болезни сердца (ИБС) нарушается приток крови к сердечной мышце (миокарду) по сердечным (коронарным) сосудам.
Механизм развития
В упрощенном представлении сердце представляет полый мышечный мешок, своего рода насос, проталкивающий кровь по сосудам. Миокард является, пожалуй, единственной мышцей, пребывающей в состоянии постоянной работы в течение всей жизни человека, без права даже на кратковременный отдых.
Для обеспечения такой функциональной активности требуется интенсивный обмен веществ в миокарде. А для того чтобы этот обмен поддерживался на должном уровне, необходима интенсивная доставка кислорода по коронарным артериям. Эти артерии (правая и левая) являющиеся ветвями аорты, снабжают артериальной кровью миокард.
Многие внешние раздражители, в т.ч. физические и психические нагрузки, приводят к усилению работы сердца, проявляющемуся увеличением частоты сердечных сокращений и объема прокачиваемой по сосудам крови. Потребность миокарда в кислороде при этом усиливается. В норме увеличение притока крови к миокарду достигается за счет расширения просвета коронарных сосудов. При ИБС этот механизм нарушен, просвет коронарных артерий сужен, и это приводит к гипоксии (кислородной недостаточности) миокарда.
Сужение коронарных сосудов при ИБС обусловлено 3-мя факторами, среди которых:
- Спазм
- Атеросклероз
- Тромбоз.
Причем все эти 3 фактора взаимно отягощают друг друга. Отложение атеросклеротических бляшек на стенках коронарных сосудов приводит к нарушению кровотока по ним, и осложняется формированием тромбов. А спазм этих сосудов еще больше усугубляет окклюзию (закупорку) коронарных сосудов.
Причины
Ведущей причиной ИБС является атеросклероз. При этом состоянии избыточно содержащийся в крови холестерин откладывается на стенках различных артерий, в т.ч. и коронарных. Причин ИБС – великое множество, и среди них:
- Ожирение
- Гипертоническая болезнь
- Сахарный диабет и многие другие эндокринные заболевания
- Частые стрессы
- Нарушения работы других органов, прежде всего, почек
- Вредные привычки – алкоголь и курение.
Все эти факторы в той или иной степени нарушают тонус коронарных артерий (спазмируют их) и способствуют отложению атеросклеротических бляшек на коронарных артериях с дальнейшим формированием коронарной недостаточности.
Признаки
ИБС может протекать как в острой, так и в хронической форме. Хроническое течение ИБС принимает форму стенокардии. В зависимости от тяжести и клинического течения стенокардия делится на функциональные классы и формы (нестабильная, стенокардия напряжения, покоя).
Типичное острое проявление ИБС – это инфаркт миокарда, который развивается из-за нарушения притока крови. Инфаркт представляет собой омертвение (некроз) сердечной мышцы. Как острую форму ИБС выделяют также внезапную коронарную смерть. При этом состоянии ишемия настолько выражена, что быстро, практически моментально, приводит к изменениям в миокарде, несовместимым с жизнью. Еще выделяют в клинической практике ОКС – острый коронарный синдром. Это состояние, пограничное между нестабильной стенокардией и инфарктом миокарда. При ОКС налицо все проявления, типичные для ИБС.
Ведущим клиническим проявлением ИБС является т.н. ангинозный приступ. Этот приступ характеризуется болями за грудиной «по типу галстука». Боль носит давящий, сжимающий или жгучий характер, и зачастую отдает в межлопаточное пространство, левую руку, в ключицу, в нижнюю челюсть. Болевой синдром сопровождается одышкой, страхом смерти. При этом возможны нарушения сердечного ритма, колебания артериального давления в сторону увеличения или уменьшения, вплоть до нулевого уровня.
Лечение
Лечение ИБС проводится по нескольким направлениям:
- Влияние на причины данного заболевания. Снижение уровня холестерина, нормализация артериального давления, сахара крови при гипертонической болезни и сахарном диабете. Устранение других причин, опасных в плане коронарной недостаточности. Предотвращение тромбоза путем лекарственного «разжижения» крови.
- Снижение потребности миокарда в кислороде. Предусматривает уменьшение нагрузки на миокард – снижение работы сердца, уменьшение сократимости миокарда и частоты сердечных сокращений.
- Устранение симптомов и осложнений. Обезболивание, нормализация сердечного ритма.
В ходе всех этих мероприятий используются медикаменты различных групп.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Лечение и лекарства
Есть много вариантов для лечения стенокардии, в том числе изменение образа жизни, лекарства, ангиопластика и стентирование или аортокоронарное шунтирование. Целями лечения являются снижение частоты и выраженности ваших симптомов и снижение риска инфаркта и смерти.
Изменения образа жизни
Если ваша стенокардия мягкая, возможно, что изменения в образе жизни – все, что вам нужно сделать. Даже если ваша стенокардия ярко выражена, изменения образа жизни небесполезны и однозначно принесут пользу. Эти изменения включают в себя следующее:
- Если вы курите, бросайте курить.
- Если у вас избыточный вес, поговорите со своим врачом о вариантах потери веса.
- Если у вас диабет, постоянно контролируйте уровень сахара.
- Поскольку стенокардия часто провоцируется нагрузками, не изнуряйте себя и чаще делайте перерывы на отдых.
- Не переедайте.
- Избегайте стрессовых ситуаций. Конечно, это проще сказать, чем сделать, но постарайтесь найти способы, чтобы расслабиться.
- Ешьте здоровую пищу с большим количеством цельного зерна, много фруктов и овощей, ограничьте количество насыщенных жиров.
- Поговорите с вашим врачом о безопасных для вас физических упражнениях.
Лекарства
 Если изменения в образе жизни не помогают, вам, возможно, потребуется принимать лекарства. Они могут включать в себя:
Если изменения в образе жизни не помогают, вам, возможно, потребуется принимать лекарства. Они могут включать в себя:
- Нитраты. Нитраты часто используются для лечения стенокардии. Нитраты расслабляют и расширяют кровеносные сосуды, позволяя большему количеству крови течь к сердечной мышце.
- Аспирин. Аспирин уменьшает способность крови к свертыванию, что облегчает ее прохождение через суженные сосуды. Также прием аспирина может снизить риск сердечного приступа. Но не начинайте ежедневный прием аспирина без разговора с вашим врачом.
- Антиагреганты. Антиагреганты – препараты, которые затормаживают агрегацию тромбоцитов, препятствуя развитию тромбов.
- Бета-блокаторы. Бета-блокаторы блокируют эффекты гормона эпинефрина, также известного как адреналин. В результате, сердце бьется медленнее и с меньшей силой, тем самым снижая кровяное давление. Бета-блокаторы также помогают кровеносным сосудам расслабиться и раскрыться, что улучшает кровоток и тем самым уменьшает или предотвращает стенокардию.
- Статины. Статины – это лекарства, используемые для снижения уровня холестерина в крови. Они также инициируют использование того холестерина, который уже отложился в бляшках на стенках артерий, помогая предотвратить дальнейшую закупорку кровеносных сосудов.
- Блокаторы кальциевых каналов. Блокаторы кальциевых каналов, также называются антагонисты кальция, расслабляют и расширяют кровеносные сосуды, воздействуя на мышечные клетки в стенках артерий. Это увеличивает приток крови к вашему сердцу, снижает или профилактирует стенокардию.
Медицинские процедуры и операции
 Изменения образа жизни и лекарства часто используются для лечения стабильной стенокардии. Но существуют и такие процедуры, как ангиопластика, стентирование и коронарное шунтирование, которые также используются для лечения стенокардии.
Изменения образа жизни и лекарства часто используются для лечения стабильной стенокардии. Но существуют и такие процедуры, как ангиопластика, стентирование и коронарное шунтирование, которые также используются для лечения стенокардии.
- Ангиопластика и стентирование. Во время ангиопластики – также называется чрескожное коронарное вмешательство (ЧКВ) – крошечный шар вставляется в суженную артерию. Баллон надувается для расширения артерии, затем в поврежденную артерию вставляется небольшая проволочная сетка (стент), которая фиксирует просвет артерии. Эта процедура улучшает приток крови к сердцу, уменьшает или устраняет стенокардию. Ангиопластика и стентирование – это неплохой вариант лечения, если у вас нестабильная стенокардия или, если изменения образа жизни и лекарства не эффективны.
- Операции аортокоронарного шунтирования. Во время операции шунтирования коронарной артерии, используются вены или артерии из другого места вашего тела, чтобы обойти заблокированные или суженные артерии сердца. Шунтирование увеличивает приток крови к сердцу и уменьшает или устраняет приступы стенокардии. Это вариант лечения подходит как для нестабильной так и для стабильной стенокардии, которые не реагировали на другие методы лечения.
Диагностика ишемической болезни сердца
От своевременного выявления недуга и верной постановки диагноза зависит успешность профилактических и лечебных мер.
Конечно же, первоначальным этапом диагностики ИБС является сбор и анализ жалоб больного. Далее следует осмотр, в ходе которого врач-кардиолог измеряет АД пациента, визуально оценивает его состояние (степень отечности, оттенок кожи, потливость, поведенческие особенности и пр.), прослушивает стетоскопом его сердце на предмет шумов, сбоев ритма и т.п.
Далее специалистом могут быть назначены следующие анализы и исследования:
- клинические и биохимические анализы крови;
- исследование крови на маркеры инфаркта миокарда;
- электрокардиография (ЭКГ);
- эхокардиография (Эхо-КГ);
- СМАД;
- ЭКГ с нагрузкой;
- коронароангиография (рентгеноконтрастное исследование коронарных артерий).
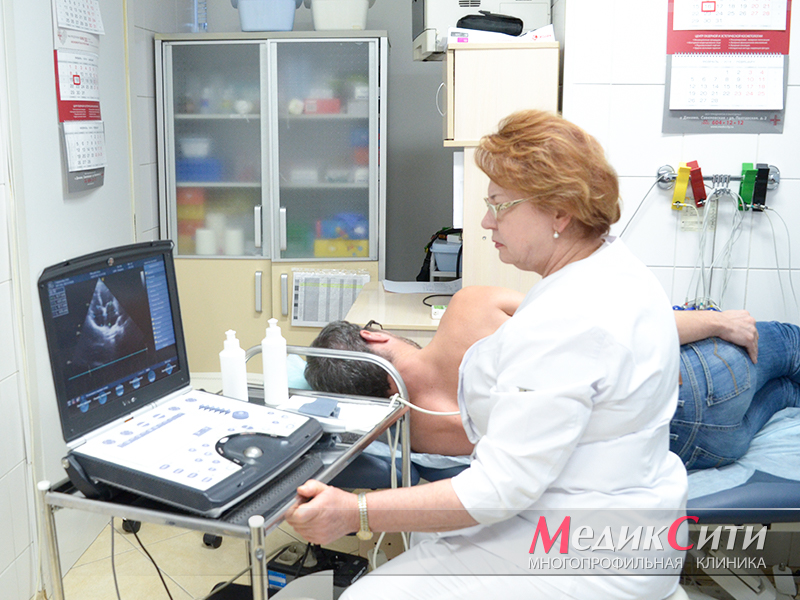
1
УЗИ сердца при ИБС
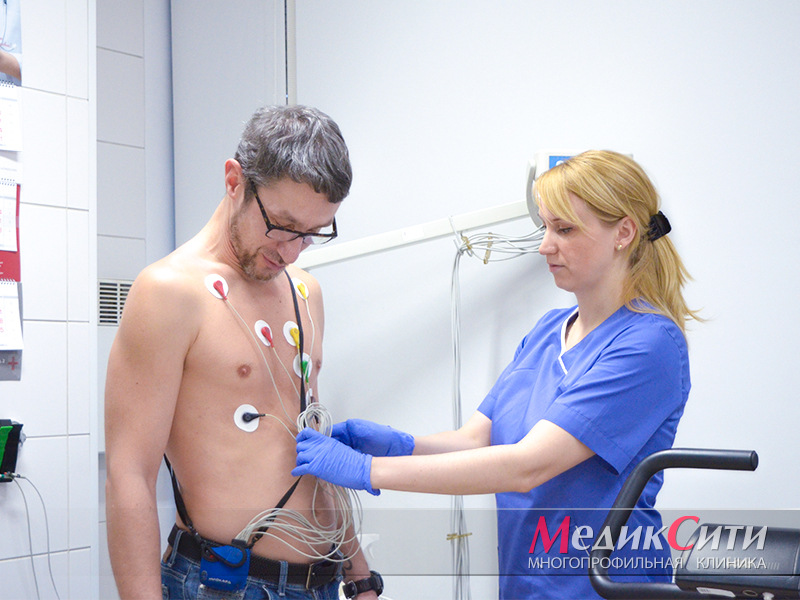
2
Диагностика ИБС в «МедикСити»
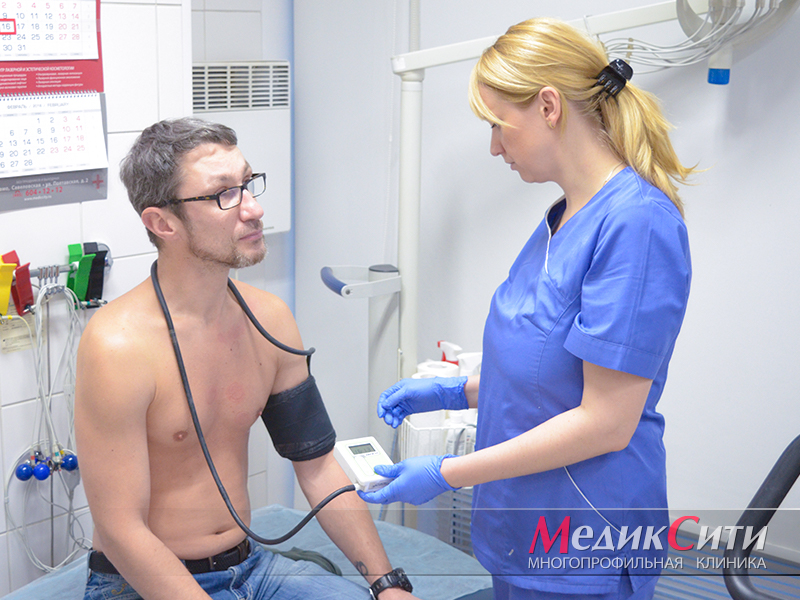
3
СМАД при ИБС
Факторы, способствующие развитию ИБС
Можно выделить основные причины развития ишемической болезни сердца:
- Артериальная гипертония (повышает вероятность развития ишемии в 2-6 раз);
- курение (у зависимых от табака риск развития ИБС выше в 1,5-6 раз, чем у некурящих);
- нарушение обмена липидов и липопротеинов (способствует развитию атеросклероза и увеличивает риск ишемии в 2-5 раз);
- гиподинамия и ожирение (тучные неактивные люди заболевают, по меньшей мере, в 3 раза чаще, чем худые и спортивные);
- нарушения углеводного обмена, сахарный диабет (при СД обоих типов угроза заболеть ишемической болезнью сердца возрастает в 2-4 раза).
К факторам риска также относятся отягощенная наследственность, принадлежность к сильному полу и пожилой возраст. При сочетании двух и более из перечисленных позиций степень риска развития ИБС существенно возрастает.
1
ЭКГ при ишемии сердца

2
СМАД в диагностике ишемии

3
ЭХО-КГ при ИБС








