Внутрисердечные тромбы
Содержание:
- Как лечить гипертрофию левого желудочка сердца
- Клеточное строение крови
- Лечение миокардов
- Асимметрия боковых желудочков
- Источник
- Диагностика миокардита
- Сердечная недостаточность
- Сердечная недостаточность
- Индекс III желудочка
- Холтеровское мониторирование ЭКГ
- Левый желудочек —
- Аномалии развития плода: классификация
- Ишемическая болезнь сердца
Как лечить гипертрофию левого желудочка сердца
Что касается лечения, терапия проводится с назначением бета-блокаторов в союзе с верапамилом. Данный метод лечения позволяет снизить симптоматику, которую провоцирует сердечно-сосудистая патология. В роли основного дополнения к терапии необходимо соблюдать диету. Также необходимо отказаться от привычек, которые наносят организму вред. Специалисты не исключают, что потребуется оперативное вмешательство для удаления участка мышц, которые подверглись гипертрофии.
Реабилитация
После лечения, проведения операционного вмешательства пациенту необходимо придерживаться специальной диеты. Помимо этого, нужно отказаться от всех вредных привычек, исключив алкоголь, жирную пищу, никотин. Для нормализации работы сердечной мышцы выполняется специальная гимнастика. В рационе должны присутствовать овощи, фрукты.
Записаться на приёмЗапишитесь на приём и получите профессиональное обследование в нашем центре
Клеточное строение крови
Кровь состоит из двух компонентов: плазмы (50-60%) и взвешенных форменных элементов (40-50%).
Ко второй категории относятся:
·Эритроциты (красные кровяные тельца) – самые многочисленные из форменных элементов. Согласно данным официальных исследований, одна капля крови содержит порядка 5 миллионов эритроцитов. Красные кровяные тельца отвечают за транспорт газов – кислорода и диоксида углерода. Содержат в себе белок гемоглобин, обеспечивающий связывание молекул кислорода в легких. Эритроциты доставляют кислород ко всем тканям и органам, после чего вбирают в себя углекислый газ и несут его к легким. Он удаляется из организма в процессе дыхания.
·Лейкоциты (белые клетки крови) – элементы, защищающие наш организм от чужеродных тел и соединений, являются частью иммунной системы. Белые клетки крови распознают и атакуют патогенные микроорганизмы посредством вырабатываемых антител и макрофагов. Когда в организм проникает инфекция, продукция лейкоцитов существенно усиливается. В норме их количество уступает концентрации в крови других форменных элементов.
·Тромбоциты (кровяные пластинки) – клетки, обеспечивающие коагуляцию (свертывание) крови, вытекающей из поврежденного сосуда, и предохраняющие организм от обильных кровопотерь. Они приклеиваются к отверстию в поврежденном сосуде, формируя «запечатывающую» пробку для остановки кровотечения. Именно тромбоциты могут склеиваться между собой и образовать патологические сгустки крови внутри сосудов, называемые тромбами.
Все форменные элементы синтезируются костным мозгом и распространяются при помощи плазмы – жидкой части крови.
Лечение миокардов
Во всех случаях установленного диагноза миокардит пациент должен получать терапию, рекомендованную при ХСН (хронической сердечной недостаточности), которая включает применение следующих групп препаратов:
- бета-адреноблокаторы (карведилол, метопролол и др.);
- ингибиторы АПФ или сартаны ( например эналаприл, кандесартан);
- ингибиторы минералокортикоидных рецепторов (верошпирон).
Обсуждается применение статинов в комплексном лечении миокардитов, как препаратов обладающих, в том числе и противовоспалительным эффектом.
Другие группы препаратов применяются по показаниям, в зависимости от клинического состояния пациента. Это могут быть сердечные гликозиды (дигоксин), антиаритмические препараты (только амиодарон, редко соталол), а при тяжелом течении может применяться иммуносупрессивная терапия (преднизолон или цитостатики).
Рутинное применение иммуноглобулина не рекомендуется.
Асимметрия боковых желудочков
Большинство сообщений и статей сходятся о том, что асимметрия боковых желудочков при отсутствии органической патологии является нормальным анатомическим вариантом в большинстве случаев (Рис.3 справа).
Распространенность асимметрии боковых желудочков в исследуемой популяции (пациенты с жалобами на головную боль или проходящих профосмотр, без жалоб, а так же все из них без выявленной органической патологии головного мозга) составила 6,1%. У пациентов больший желудочек чаще встречался в левой части, чем в правой (слева = 70,0%, справа = 30,0%). Плотность различных участков мозга была близка с обеих сторон в ALV и контрольной группе .
По другим данным распространенность асимметрии в размере бокового желудочка у лиц без признаков основной этиологии составляет 5-12% .
Вывод исследования: врач не должен забывать об обнаружении ALV на неудовлетворительной КТ, особенно в случаях с тяжелой степенью асимметрии или диффузным увеличением желудочков, а также для поиска возможных сопутствующих расстройств .
В канадском исследовании, проведенном в 1990 году с группой из 249 пациентов, как головные боли, так и судороги были более распространены у пациентов с асимметричными боковыми желудочками . В более свежем турецком исследовании 170 пациентов головная боль была более распространена у пациентов с асимметричными боковыми желудочками, чем с «нормальными» (у контрольной группы), в противном случае не было существенной разницы в представлении между двумя группами .
Асимметрия боковых желудочков явно имеет объективную причину возникновения у пациентов с наличием органической патологии, такой как: объёмное воздействие внутричерепной массы (опухоли, воспалительного процесса или гематомы) и в результате резедуальных изменений, приводящих к растяжению полости бокового желудочка на фон утраты некоторого объёма нервной ткани (так называемая гидроцефалия ex-vacuo).
Источник
- Методическое пособие для студентов медицинских институтов. Составители: Губский Л.; Боркина П.; Абович Ю.; Евстифеева Н.; Тимаков В. link
- Орлов Ю.А. Гидроцефалия. – Киев, 1995. – 75 с.
- Cerebral lateral ventricular asymmetry on CT: how much asymmetry is representing pathology? Kiroğlu Y1, Karabulut N, Oncel C, Yagci B, Sabir N, Ozdemir B.Surg Radiol Anat. 2008 May;30(3):249-55. doi: 10.1007/s00276-008-0314-9. Epub 2008 Feb 6. link
- Grosman H, Stein M, Perrin RC, Gray R, St Louis EL. Computed tomography and lateral ventricular asymmetry: clinical and brain structural correlates. (1990) Canadian Association of Radiologists journal = Journal l’Association canadienne des radiologistes. 41 (6): 342-6. Pubmed
- Shapiro R, Galloway SJ, Shapiro MD. Minimal asymmetry of the brain: a normal variant. (1986) AJR. American journal of roentgenology. 147 (4): 753-6. doi:10.2214/ajr.147.4.753 — Pubmed
- Gijn, Jan van et al. “Acute Hydrocephalus After Aneurysmal Subarachnoid Hemorrhage”. Journal of Neurosurgery 63.3 (1985): 355-362. link
- Dupont, Stefan and Alejandro A Rabinstein. “CT Evaluation Of Lateral Ventricular Dilatation After Subarachnoid Hemorrhage: Baseline Bicaudate Index Balues”. Neurological Research 35.2 (2013): 103-106. link
- Morphometric Changes in Lateral Ventricles of Patients with Recent-Onset Type 2 Diabetes Mellitus. Junghyun H. Lee , Sujung Yoon , Perry F. Renshaw, Tae-Suk Kim, Jiyoung J. Jung, Yera Choi, Binna N. Kim, Alan M. Jacobson, In Kyoon Lyoo. Published: April 4, 2013 «PLOS one».link
- «Third and Fourth Cerebral Ventricular Sizes among Normal Adults in Zaria-Nigeria.» Ahmed Umdagas Hamidu, Solomon Ekott David, Sefiya Adebanke Olarinoye-Akorede, Barnabas Danborno, Abdullahi Jimoh, Olaniyan Fatai. Year:2015, Volume:2, Issue:2, Page:89-92 link
Диагностика миокардита
Диагностика миокардита, в первую очередь, основывается на оценке жалоб и симптомов, обнаруженных при объективном обследовании больного. Необходимо опросить пациента и установить связь с перенесённой инфекцией, действием токсинов или лекарственных препаратов. Также следует выявить у пациента заболевания, которые могут быть причиной миокардита: сахарный диабет, системную красную волчанку, воспалительные заболевания кишечника и др.
Пациентов могут беспокоить:
- симптомы бактериальной или вирусной инфекции (общее недомогание, лихорадка, боли в мышцах, насморк, першение в горле, кашель, боли в животе, жидкий стул);
- боли в грудной клетке;
- одышка;
- сердцебиения;
- перебои в работе сердца;
- отёки;
- слабость.
Однако жалоб при миокардите может и не быть. Тяжёлые миокардиты по клинической симптоматике часто напоминают инфаркт миокарда. При тяжёлом течении внезапно развивается обморочное состояние, вызванное нарушением кровообращения.
При объективном обследовании наблюдается повышение температуры выше 38 °С, расширение границ сердца и нарушения ритма. При тяжёлом течении миокардита и развитии сердечной недостаточности снижается артериальное давление вплоть до кардиогенного шока и возникают отёки на ногах.
Такие клинические признаки, как сыпь, повышение температуры тела более 38 ºС и эозинофилия (рост уровня эозинофилов в крови) в сочетании с недавно начатым приёмом лекарственных средств характерны для гиперчувствительного миокардита. Заболевание может приводить к внезапной смерти, развитию быстро прогрессирующей сердечной недостаточности или хроническому течению с развитием дилятационной кардиомиопатии.
При гибели миоцитов при миокардите в периферической крови повышаются специфические маркеры повреждения миокарда — тропонин Т и I.
Электрокардиография (ЭКГ) поможет отличить миокардит от инфаркта. Также на ЭКГ выявляются различные нарушения ритма и проводимости сердца: желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия, фибрилляция предсердий, АВ-блокада II-III степени вплоть до поперечной блокады.
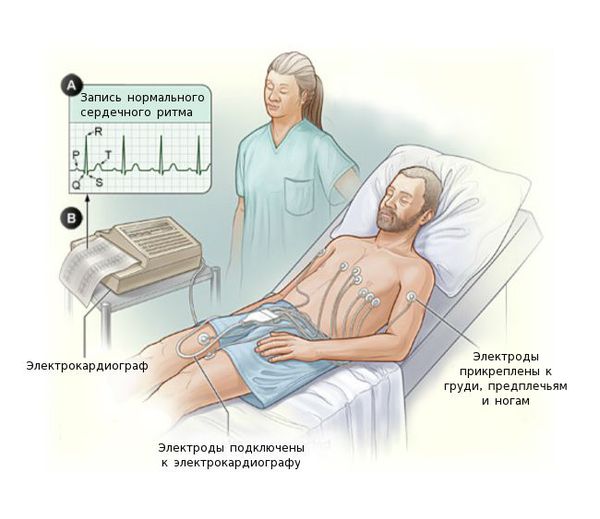
К неинвазивным методам диагностики миокардита, основанным на визуализации сердца, относят:
- эхокардиографию (ЭХО-КГ) — ультразвуковое обследование сердца;
- радиоизотопную визуализацию, основанную на использовании антител к миозину (сократительному белку в сердечной мышце);
- магнитно-резонансную томографию (МРТ) сердца с контрастным усилением.
Для начального обследования всех больных с предполагаемым миокардитом используется ЭХО-КГ. На обследовании выявляется:
- нарушение функции левого или правого желудочков;
- сегментарные нарушения сократимости стенки левого желудочка;
- обратимое утолщение левого желудочка;
- расширение полостей сердца.
ЭХО-КГ эффективна для оценки ответной реакции на лечение миокардита.
Радиоизотопная визуализация используется для оценки омертвения сердечной мышцы.
МРТ сердца с контрастным усилением — наиболее информативный методом визуализации для выявления воспаления в миокарде и повреждения клеток сердечной мышцы. Помимо представления точной информации об анатомии и морфологии сердца, МРТ позволяет точно оценить состояние его тканей.
Для подтверждения диагноза миокардита «золотым стандартом» в настоящее время считается проведение эндомиокардиальной биопсии (ЭМБ) под МРТ.
Показания к ЭМБ:
- острое или подострое развитие симптомов сердечной недостаточности, устойчивых к стандартному лечению;
- значительное снижение сократительной функции левого желудочка, несмотря на проведение оптимальной лекарственной терапии;
- аритмии, которые привели к нарушению кровообращения;
- сердечная недостаточность с сопутствующей сыпью, повышением температуры тела и подъёмом уровня эозинофилов в крови;
- системные заболевания соединительной ткани — системная красная волчанка, склеродермия, узелковый полиартериит;
- предполагаемый диагноз гигантоклеточного миокардита (молодой возраст, впервые возникшая сердечная недостаточность подострого течения или прогрессирующая аритмия без видимых причин).
Сердечная недостаточность
 Сердечная недостаточность (далее – СН) характеризуется снижением сократимости сердечной мышцы (миокарда) и развивающимися вследствие этого расстройствами гемодинамики (кровообращения).
Сердечная недостаточность (далее – СН) характеризуется снижением сократимости сердечной мышцы (миокарда) и развивающимися вследствие этого расстройствами гемодинамики (кровообращения).
Причины
В схематическом упрощенном плане сердце представлено мышечным мешком, полым изнутри. Попросту говоря, это насос, перекачивающий кровь по сосудам. Сердечная полость разграничена перегородками на предсердия и желудочки – правые и левые. Между предсердиями и желудочками, а также в месте выхода аорты и легочной артерии из желудочков расположены сердечные клапаны. Эти клапаны направляют кровь в нужном направлении, и препятствуют ее обратному току во время сокращения миокарда (сердечной мышцы). Сердечное сокращение именуют систолой. Чем сильнее систола, тем больший объем крови продвигается по сосудам, и тем большее количество крови с растворенным в ней кислородом получают ткани. Наполнение сердечных камер происходит во время расслабления сердца – диастолы.
Снижение эффективности сердечных сокращений приводит к застою крови в органах и тканях, и, как следствие, к нарушению обмена веществ (метаболизма) в них.
Причины и механизмы сердечной недостаточности многообразны, и среди них:
- Нарушение кровоснабжения сердечной мышцы – ишемическая болезнь сердца, протекающая по типу стенокардии и инфаркта миокарда
- Диффузные воспалительные процессы в миокарде – миокардиты
- Аналогичны воспаления в сердечной сумке, перикарде – перикардиты, при которых из-за скопления жидкости сдавливается сердце
- Нарушения ритма сердца
- Патология клапанного аппарата в виде врожденных и приобретенных (как правило, ревматического характера) пороков сердца
- Гипертоническая болезнь
- Болезни эндокринной системы – сахарный диабет, патология надпочечников, щитовидной железы
- Другие причины, приводящие к сдвигу ионного или кислотно-щелочного баланса в организме.
Можно с уверенностью сказать, что любое тяжело протекающее заболевание потенциально опасно в плане развития СН. В ряде случаев отмечается сердечно-сосудистая недостаточность. Здесь наряду с угнетением сердечной деятельности отмечается сосудистый коллапс, характеризующийся падением артериального давления до нулевого уровня. Сердечно-сосудистая недостаточность – отличительная черта шоковых состояний при тяжелом течении острого инфаркта миокарда (кардиогенный шок), а также при обширных травмах, массивной кровопотере, некоторых отравлениях.
Симптомы
В зависимости от того, функция какого желудочка больше угнетена, различают СН левожелудочковую и правожелудочковую. При левожелудочковой СН развивается застой в малом или легочном круге кровообращения.
Отличительными признаками в этом случае будут:
- Одышка, увеличивающаяся даже при малейшей физической нагрузке
- Застойные хрипы в легких
- Периодически сухой непродуктивный кашель без отделения мокроты
- В тяжелых случаях – отек легких, проявляющийся влажными хрипами и пенистыми выделениями изо рта.
Снижение сократимости правого желудочка влечет за собой застойные явления большом круге, в различных органах и тканях.
Признаки правожелудочковой недостаточности:
- Бледные и цианотичные (синюшные) слизистые оболочки и кожа
- Отеки на ногах
- Увеличение печени
- Асцит – наличие свободной жидкости в брюшной полости
- Различная степень мозговых расстройств – от оглушенности до коматозных состояний.
При смешанной форме СН имеет место комбинация этих признаков. Все эти симптомы, как правило, развиваются хронически, нарастая с течением времени. В связи с этим принято выделять три степени хронической СН:
- Компенсированная. Общая слабость, повышенная утомляемость. Возникает одышка, сердцебиение, боли в сердце при сильной физической нагрузке. Эти симптомы быстро проходят после отдыха или приема лекарств.
- Субкомпенсированная. По тяжести течения делится на а и б:
а)Более выражены симптомы левожелудочковой недостаточности – одышка, периодически переходящая в удушье. Общая слабость, сердцебиение даже при небольшой нагрузке.
б)Дальнейшее снижение толерантности к физическим нагрузкам. Присоединение правожелудочковой недостаточности в вид отеков на ногах, увеличения печени.
Лечение
Лечение хронической СН проводится длительно, практически пожизненно. В ходе этого лечения используются различные медикаментозные группы. Среди них – мочегонные, гипотензивные (снижающие давление) средства, сердечные гликозиды (увеличивают силу сердечных сокращений). Эффективность лечения СН определяется по субъективному улучшению самочувствия, уменьшению выраженности симптомов, а также по динамике данных ЭКГ, лабораторных исследований крови и мочи.
Сердечная недостаточность
Сердечная недостаточность – это патология, при которой сердце не может полноценно справляться со своей функцией, в результате чего другие органы и ткани организма недополучают питательных веществ и кислорода.
Сердечная недостаточность выражается в несоответствии между потребностями организма и возможностями сердца. В норме сердечная мышца сокращается с определенной интенсивностью и «перекачивает» большое количество крови. При сердечной недостаточности орган не справляется со своей функцией. Чаще всего, это выражается одышкой, слабостью, отеками. На начальной стадии развития заболевания сердечная недостаточность проявляется только при физической нагрузке – когда сердце вынуждено работать более интенсивно. На этой стадии заболевание еще возможно вылечить полностью, поэтому не игнорируйте даже слабые намеки на симптомы и обращайтесь к врачу!
Чем больше запущено заболевание, тем к большим нарушениям во всех органах и системах может привести длительная нехватка кровоснабжения и питательных веществ.
Индекс III желудочка
Индекс третьего желудочка оценивается по отношению максимальной его ширины в задней трети на уровне шишковидного тела к наибольшему поперечному диаметру черепа на этом же срезе, умноженному на 100. В норме величина данного индекса с возрастом увеличивается, равняясь 3,0 в возрасте до 5 лет и 4,8 — от 71 до 80 лет .
Индекс III желудочка = E/Fx100
Индекс Шлатенбрандта-Нюренбергера (индекс III желудочка) — отношение максимального поперечного диаметра черепа (F) и ширины III желудочка (E) . Нормальной величиной считается значение от 30 до 50, при значении менее 20 говорят о легкой степени гидроцефалии .
Холтеровское мониторирование ЭКГ
Это обследование представляет собой непрерывную регистрацию работы сердца на ЭКГ в течение суток – с помощью специального портативного устройства, которое крепится на пациенте. Во время исследования пациенту рекомендуется вести обычный образ жизни – для максимально точного результата.
Холтер – это небольшой прибор, который закрепляется на поясе пациента, датчики закрепляются на груди. Сама процедура автоматизирована, пациенту не надо ничего делать с аппаратом. Во время холтеровского мониторирования пациент ведет дневник активности и отдыха, отмечает свое самочувствие. После того, как снимается прибор, данные с прибора и из дневника пациента вводятся в специальную программу, в которой анализируется эта информация и выводится суточная кардиограмма.
Суточное мониторирование позволяет отследить динамику работы сердца человека в течение более продолжительного времени, чем при обычной ЭКГ или замере уровня артериального давления. В результате мы получаем намного более полную и достоверную картину.
Суточное мониторирование артериального давления (СМАД).
СМАД — это автоматическое измерение артериального давления в течение суток и более (при необходимости) через определенные интервалы, согласно заданной программе (обычно каждые 15 минут днем и 30 минут ночью). На плечо пациента надевается манжета для измерения АД, соединенная с портативным монитором небольшого размера и веса (около 200 грамм), который пациент носит на поясе. Измерения проводятся в амбулаторном режиме, в условиях обычной активности пациента. Система обеспечивает автоматическое измерение пульса, систолического и диастолического артериального давления через установленные интервалы времени, на основании чего рассчитываются среднесуточные показатели артериального давления и пульса в дневной и ночной период, определяется степень ночного снижения и утреннего повышения артериального давления, реакция на физические нагрузки и психоэмоциональные стрессы, степень и длительность гипертонической нагрузки на органы-мишени, вариабельность давления и пульса в течение суток, выявляются эпизоды гипотонии. Для более точной оценки пациента просят вести дневник, в котором он описывает свое самочувствие и жалобы во время обследования, свою деятельность, физические нагрузки, указывает время принятия лекарственных средств, отмечает время сна и пробуждения. Единственным ограничением для пациента во время проведения СМАД является необходимость расслабления руки, на которой проводится измерение, для более точной регистрации.
Методика проста, безболезненна и весьма информативна. Она повышает точность оценки истинного уровня артериального давления особенно при подозрении на наличие начальной, нестабильной артериальной гипертонии.
УЗИ сердца. На обследовании врач может оценить особенности строения сердца, состояние камер и клапанов сердца, аорты, размеров сердечных полостей и величину давления в них, толщину стенок сердца, толщину миокарда, сократимость сердечной мышцы, скорость внутрисердечного движения крови.
УЗИ сосудов головы и шеи — это скрининговое обследование на наличие атеросклеротических изменений в стенках артериальных сосудов. УЗИ позволит уточнить состояние артерий и вен, питающих головной мозг, что позволит сделать выводы о наличии риска развития сердечно-сосудистых катастроф, а также увидеть проблемы в кровоснабжении головного мозга, шеи, головы и позвоночника.
Особенно УЗИ сосудов рекомендуется выполнять мужчинам старше 40 лет – к сожалению, у этой категории пациентов нередки изменения в состоянии сосудов, которые можно определить благодаря этом исследованию.
Левый желудочек —
Левый желудочек, ventriculus sinister, имеет форму конуса, стенки которого по толщине в 2-3 раза превосходят стенки правого желудочка (10-15 мм против 5-8 мм). Эта разница происходит за счет мышечного слоя и объясняется большей работой, производимой левым желудочком (большой круг кровообращения) в сравнении с правым (малый круг). Толщина стенок предсердий соответственно их функции еще менее значительна (2-3 мм). Отверстие, ведущее из полости левого предсердия в левый желудочек, ostium atrioventriculare sinistrum, овальной формы, снабжено левым предсердно-желудочковым (митральным) клапаном, valva atrioventncularis sinistra (mitralis), из двух створок которого меньшая расположена слева и сзади (cuspis posterior), большая — справа и спереди (cuspis anterior). Свободными краями створки обращены в полость желудочка, к ним прикрепляются chordae tendineae. Musculi papillares имеются в левом желудочке в числе двух — передняя и задняя; каждая сосочковая мышца дает сухожильные нити как одной, так и другой створке valvae mitralis. Отверстие аорты называется ostium aortae, а ближайший к нему отдел желудочка — conus arteriosus.
Какие анализы и диагностики нужно проходить для Левого желудочка:
Эхокардиография
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Левом желудочке или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Левом желудочке на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «Л»:
| Лоб |
| Лицо |
| Локоть |
| Легкие |
| Лимфа |
| Лимфатические узлы |
| Лейкоциты |
| Локтевой сустав |
| Лучезапястный сустав |
| Лопатка |
| Лучевая кость |
| Локтевая кость |
| Лобковая кость |
| Лодыжка |
| Лимфоциты |
| Луковица преддверия влагалища |
| Левое предсердие |
| Легочный ствол |
| Легочные вены |
| Лучевая артерия |
| Локтевая артерия |
| Лимфатические сосуды |
| Лимфатические сосуды нижних конечностей |
| Лимфатические сосуды таза |
| Лимфатические сосуды живота |
| Лимфатические сосуды грудной клетки |
| Лимфатические сосуды верхних конечностей |
| Лимфатические сосуды головы и шеи |
| Лобная доля мозга |
| Лимбическая область мозга |
| Локтевой нерв |
| Лучевой нерв |
| Лицевой нерв (VII) |
| Лобная кость |
| Локтевая мышца |
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.

Ишемическая болезнь сердца
 Ишемия – это патологическое состояние, характеризующееся нарушением кровоснабжения какого-либо органа, и, как следствие, дефицитом кислорода и нарушением обменных процессов в тканях этого органа. При ишемической болезни сердца (ИБС) нарушается приток крови к сердечной мышце (миокарду) по сердечным (коронарным) сосудам.
Ишемия – это патологическое состояние, характеризующееся нарушением кровоснабжения какого-либо органа, и, как следствие, дефицитом кислорода и нарушением обменных процессов в тканях этого органа. При ишемической болезни сердца (ИБС) нарушается приток крови к сердечной мышце (миокарду) по сердечным (коронарным) сосудам.
Механизм развития
В упрощенном представлении сердце представляет полый мышечный мешок, своего рода насос, проталкивающий кровь по сосудам. Миокард является, пожалуй, единственной мышцей, пребывающей в состоянии постоянной работы в течение всей жизни человека, без права даже на кратковременный отдых.
Для обеспечения такой функциональной активности требуется интенсивный обмен веществ в миокарде. А для того чтобы этот обмен поддерживался на должном уровне, необходима интенсивная доставка кислорода по коронарным артериям. Эти артерии (правая и левая) являющиеся ветвями аорты, снабжают артериальной кровью миокард.
Многие внешние раздражители, в т.ч. физические и психические нагрузки, приводят к усилению работы сердца, проявляющемуся увеличением частоты сердечных сокращений и объема прокачиваемой по сосудам крови. Потребность миокарда в кислороде при этом усиливается. В норме увеличение притока крови к миокарду достигается за счет расширения просвета коронарных сосудов. При ИБС этот механизм нарушен, просвет коронарных артерий сужен, и это приводит к гипоксии (кислородной недостаточности) миокарда.
Сужение коронарных сосудов при ИБС обусловлено 3-мя факторами, среди которых:
- Спазм
- Атеросклероз
- Тромбоз.
Причем все эти 3 фактора взаимно отягощают друг друга. Отложение атеросклеротических бляшек на стенках коронарных сосудов приводит к нарушению кровотока по ним, и осложняется формированием тромбов. А спазм этих сосудов еще больше усугубляет окклюзию (закупорку) коронарных сосудов.
Причины
Ведущей причиной ИБС является атеросклероз. При этом состоянии избыточно содержащийся в крови холестерин откладывается на стенках различных артерий, в т.ч. и коронарных. Причин ИБС – великое множество, и среди них:
- Ожирение
- Гипертоническая болезнь
- Сахарный диабет и многие другие эндокринные заболевания
- Частые стрессы
- Нарушения работы других органов, прежде всего, почек
- Вредные привычки – алкоголь и курение.
Все эти факторы в той или иной степени нарушают тонус коронарных артерий (спазмируют их) и способствуют отложению атеросклеротических бляшек на коронарных артериях с дальнейшим формированием коронарной недостаточности.
Признаки
ИБС может протекать как в острой, так и в хронической форме. Хроническое течение ИБС принимает форму стенокардии. В зависимости от тяжести и клинического течения стенокардия делится на функциональные классы и формы (нестабильная, стенокардия напряжения, покоя).
Типичное острое проявление ИБС – это инфаркт миокарда, который развивается из-за нарушения притока крови. Инфаркт представляет собой омертвение (некроз) сердечной мышцы. Как острую форму ИБС выделяют также внезапную коронарную смерть. При этом состоянии ишемия настолько выражена, что быстро, практически моментально, приводит к изменениям в миокарде, несовместимым с жизнью. Еще выделяют в клинической практике ОКС – острый коронарный синдром. Это состояние, пограничное между нестабильной стенокардией и инфарктом миокарда. При ОКС налицо все проявления, типичные для ИБС.
Ведущим клиническим проявлением ИБС является т.н. ангинозный приступ. Этот приступ характеризуется болями за грудиной «по типу галстука». Боль носит давящий, сжимающий или жгучий характер, и зачастую отдает в межлопаточное пространство, левую руку, в ключицу, в нижнюю челюсть. Болевой синдром сопровождается одышкой, страхом смерти. При этом возможны нарушения сердечного ритма, колебания артериального давления в сторону увеличения или уменьшения, вплоть до нулевого уровня.
Лечение
Лечение ИБС проводится по нескольким направлениям:
- Влияние на причины данного заболевания. Снижение уровня холестерина, нормализация артериального давления, сахара крови при гипертонической болезни и сахарном диабете. Устранение других причин, опасных в плане коронарной недостаточности. Предотвращение тромбоза путем лекарственного «разжижения» крови.
- Снижение потребности миокарда в кислороде. Предусматривает уменьшение нагрузки на миокард – снижение работы сердца, уменьшение сократимости миокарда и частоты сердечных сокращений.
- Устранение симптомов и осложнений. Обезболивание, нормализация сердечного ритма.
В ходе всех этих мероприятий используются медикаменты различных групп.








