Влияние лекарственных препаратов против covid-19 на ритм сердца
Содержание:
- Диагностика аритмии
- Осложнения аритмии
- Причины аритмии
- Как проявляются аритмии?
- Виды пароксизмальной тахикардии
- Осложнения аритмии
- В чем заключается необходимость приема глицина в виде лекарственного препарата
- Синдром слабости синусового узла
- Соматические симптомы дисфункции
- Симптомы
- Что такое синусовая тахикардия?
- Функциональные аритмии
- Американская ассоциация сердца выпустила научный доклад, посвященный нарушениям ритма сердца, связанным с приёмом лекарственных препаратов
- Профилактика инсульта при помощи антикоагулянтной терапии
- Как вести себя в случае эпизода нарушения ритма?
Диагностика аритмии
При возникновении признаков аритмии больным рекомендуется сразу же обратиться к кардиологу. Врач проведет тщательный опрос и осмотр пациента. Это позволит точно определить, присутствуют ли в жизни человека факторы, которые могли привести к возникновению нарушений сердечного ритма, и тяжесть протекания заболевания.
Кардиолог обязательно измеряет давление и определяет пульс. Также врач проводит аускультацию сердца с помощью фонендоскопа. На этом этапе он может оценить характер тонов сердца и сделать предварительные выводы о качестве его функционирования.
Для подтверждения диагноза и точного определения вида аритмии назначаются инструментальные методы исследований:
- ЭКГ;
- УЗИ;
- холтеровский мониторинг.

Также показано сдать общий анализ крови и биохимический. Иногда для точного выявления имеющихся нарушений и причин развития аритмии используются МРТ и КТ. Также в отдельных случаях может проводиться ангиография.
Если приступы аритмии наблюдаются редко и не фиксируются на ЭКГ, пациенту предлагается пройти несколько тестов:
- ЭКГ при физической нагрузке, например, во время работы на велотренажере или бега.
- Тест с наклонным столом – показан при частых предобморочных состояниях и потере сознания. Он заключается в том, что сначала ЭКГ снимается, когда пациент лежит на горизонтальной поверхности, а затем в вертикальном положении.
В нашей клинике вы также можете более подробно узнать о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно-мышечной мускулатуры, головного мозга. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной, костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры
Помимо этого, нам также очень важно знать состояние сосудов для профилактики таких заболеваний, как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели, как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом
Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
Осложнения аритмии
Иногда при приступе пароксизмальной тахикардии количество крови, перекачиваемой сердцем в минуту, снижается настолько сильно, что человек может потерять сознание. В то же время при очень высокой частоте сердечных сокращений потребность сердца в кровоснабжении увеличивается, а сниженный минутный объём кровотока не позволяет обеспечить быстро работающее сердце адекватным количеством крови. В результате может развиться приступ стенокардии или даже инфаркт миокарда — особенно этому подвержены люди, у которых сосуды значительно сужены атеросклеротическими бляшками.
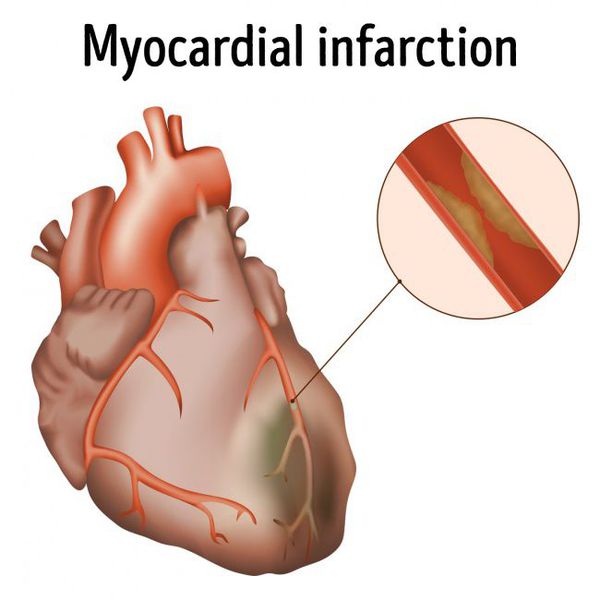
Если частота сердечных сокращений сохраняется высокой (порядка 120-140 ударов в минуту и выше) в течение длительного времени (дни и недели), то возможно развитие так называемой тахикардиомиопатии, когда значительно снижается сократимость сердца.
Такие аритмии, как мерцательная и трепетание предсердий сопровождаются повышенным риском тромбообразования в левом предсердии. Оттуда фрагменты тромба могут попасть в аорту и далее в любой орган. Часто фрагменты тромба оказываются в сосудах, кровоснабжающих мозг, что приводит к перекрытию их просвета и развитию ишемического инсульта.
Устойчивая желудочковая тахикардия (длящаяся от 30 секунд и более) может в части случаев закончиться фатальными аритмиями — трепетанием и фибрилляцией желудочков, развитие которых лежит в основе внезапной сердечной смерти.
Причины аритмии
Сердце обладает свойством автоматизма. Оно сокращается под воздействием импульсов, которые вырабатываются в самом сердце. За генерацию и проведение импульсов отвечает проводящая система миокарда, образуемая узлами нервной ткани. Нарушения в работе этой системы приводят к сбою сердечного ритма.
Вызвать аритмию могут сердечно-сосудистые заболевания:
- ишемическая болезнь сердца (нарушение кровообращения сердечной мышцы);
- перенесенный инфаркт миокарда. В 15% случаях наблюдается такое осложнение, как постинфарктная аневризма – выпячивание стенки желудочка сердца. Аневризматический сегмент не участвует в сокращении, что приводит к возникновению аритмии;
- кардиомиопатии (изменения размера и формы сердца), а также врожденные и приобретенные пороки сердца;
- миокардиты (воспалительные заболевания сердечной мышцы);
- артериальная гипертензия.
Кроме этого аритмия может быть вызвана:
- вегето-сосудистой дистонией;
- нарушением электролитного баланса организма (в результате острого недостатка магния, а также дефицита или переизбытка калия и кальция);
- курением, злоупотреблением алкоголем, отравлением;
- стрессом;
- физическими нагрузками;
- лихорадочными состояниями при инфекционных заболеваниях;
- эндокринными нарушениями. В частности, аритмия может наблюдаться во время климакса.
Как проявляются аритмии?
Для различных видов аритмий характерны свои проявления. Бессимптомно могут протекать только экстрасистолии. При тахикардии человек жалуется на учащенное сердцебиение, дискомфорт или боли в груди, головокружение, внезапно возникшую общую слабость и утомляемость, одышку. Также при этой патологии нередко снижается артериальное давление, из-за чего человек может упасть в обморок.
Некоторые из этих симптомов могут проявлять себя и при брадикардии, в частности: головокружение, слабость, боли в груди, полуобморочные и обморочные состояния.
Также при снижении числа сердечных сокращений наблюдаются затрудненное дыхание, кратковременные нарушения зрения, ухудшение концентрации внимания и памяти, эпизоды спутанного мышления. Они возникают из-за того, что головной мозг испытывает кислородное голодание в результате брадикардии.
Главный признак пароксизмального нарушения ритма – резкое ухудшение состояния. Длительность приступа – от двух-трех минут до нескольких дней. Во время пароксизма человек ощущает частое и сильное сердцебиение, жалуется на общую слабость, головокружение, шум в ушах, потливость, тошноту и метеоризм.
Мерцательная аритмия сопровождается необоснованным страхом (панической атакой), а также проявляется неритмичным сердцебиением, интенсивным потоотделением, одышкой, сильной общей слабостью. Доходит даже до обморочного состояния. Разные аритмии схожи по своим симптомам. Поэтому постановка точного диагноза возможна только в медицинском учреждении.
Виды пароксизмальной тахикардии
- пароксизмальную синусовую тахикардию — очаг ПТ расположен над предсердиями, и вызывает изменения ритма всех отделов сердца;
- атриовентрикулярную (узловую) ПТ — связан с изменением в работе АВ-узла и приводит к пароксизм тахикардии нижнего отдела сердца (желудочков);
- желудочковая ПТ — возникает, если патологические импульсы появляются на уровне ножек пучка Гиса; возможно одно- или двустороннее изменение ритма желудочков.
- очаговые — возникает 1 патологический «водитель ритма»;
- многофокусные — существует несколько очагов пароксизмальной активности;
- реципрокные — импульс возбуждения передается по кругу.
Осложнения аритмии
При отсутствии своевременно начатого, адекватно подобранного лечения аритмии разных видов способны приводить к:
- остановке сердца – в 15% случаев возникает спонтанно без присутствия каких-либо проявлений заболевания ранее и может привести к смерти, если вовремя не провести реанимацию;
- кардиогенному шоку – становится следствием резкого падения кровяного давления в ответ на замедление сердечного ритма (вероятность смерти составляет 90%);
- инфаркту миокарда – некроз части клеток сердца, становящийся следствием нарушения их питания в связи с недостаточным уровнем поступления крови (может возникать на фоне пароксизмальной или мерцательной тахикардии);
- инсульту – нарушение питания головного мозга, что приводит к развитию выраженных неврологических нарушений с высоким риском летального исхода;
- тромбоэмболии – образующиеся в сердце тромбы могут отделяться и перемещаться по сосудам, закупоривая их и блокируя кровообращение.
Риск развития осложнений находится в прямой зависимости от вида аритмии, наличия сопутствующих заболеваний, а также длительности их существования
Поэтому очень важно как можно раньше диагностировать аритмию и проводить соответствующее ситуации лечение. В противном случае вероятность летального исхода или инвалидизации возрастает многократно.

В чем заключается необходимость приема глицина в виде лекарственного препарата
При нормальном функционировании организма глицин вырабатывается в достаточном количестве. Однако при острой потребности в этой аминокислоте, например при стрессе или чрезмерной физической нагрузке, ее внутренние резервы быстро расходуются, а восполнить постепенно возникающий недостаток не так-то и просто. Ведь при неблагоприятных условиях в организме появляются и другие задачи. Поэтому существует риск развития дефицита глицина. В связи с этим возникает потребность в дополнительном поступлении этой аминокислоты извне. Причем компенсировать недостаток только продуктами, содержащими ее, невозможно. Для этого необходимо начинать принимать глицин в виде лекарственного препарата. И делать это следует правильно.
Наиболее совершенная форма лекарственного препарата Глицин – это таблетки для приема трансбуккально и подъязычно. Уникальность этой формы в том, что препарат создан с использованием технологии микрокапсулирования. То есть каждая молекула глицина заключена в отдельную капсулу, благодаря чему не разрушается, но в то же время сохраняет высокую биодоступность. Процесс всасывания начинается в ротовой полости, где вещество легко проникает через слизистую в ток крови и быстро разносится по организму. У человека при регулярном приеме Глицина не возникает привыкания к препарату. Кроме того, такое поступление аминокислоты извне является толчком для ее выработки собственными силами организма.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.

Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет
Соматические симптомы дисфункции
Главными органами-мишенями соматоформной дисфункции становятся сердце, легкие, пищеварительный тракт.
Частыми жалобами являются сердечные боли, лишенные четкой локализации. Кардиалгиям приписывают различный характер: колющий, режущий, ноющий, сжимающий, давящий, «пекучий». Интенсивность вариабельна: от неприятной до мучительной, лишающей сна. Боль способна сохраняться несколько минут или часов, захватывает область лопатки, руку, правую часть грудной клетки.
Причиной возникновения болевых ощущений становится переутомление, волнение, погодные изменения. Таковые проявляются после физической нагрузки
Данное обстоятельство важно учитывать при дифференцировании СД ВНС со стенокардией, характеризующейся появлением болевого синдрома во время физической активности
Кардиалгиям сопутствует тревога, беспокойство, слабость, вялость. Появляется ощущение нехватки воздуха, внутренняя дрожь, тахикардия, усиленное потоотделение.
Возможно ощущение изменения ритма. Тахикардия обычно ограничивается пределами 90-140 ударов за минуту, но отличается ситуативностью. Провоцируется она изменением положения тела, приемом крепкого чая, кофе, спиртными напитками или курением. Быстро проходит. Нередко возникает чувство замирания, перебоев работы сердца.
Давление при соматоформной дисфункции повышается до разумных пределов, многократно изменяется днем, ночью и утром стабилизируется.
Показательным симптомом дыхательной системы становится одышка, обусловленная состоянием эмоционального напряжения. Появляется давящие ощущения в груди. Сложно сделать вдох. Больной испытывает нехватку воздуха. Переживая это, человек, страдающий соматоформной дисфункцией, постоянно проветривает помещения, ощущает дискомфорт, находясь в закрытых пространствах.
Больных сопровождает частое, поверхностное дыхание, прерываемое периодическими глубокими вздохами. Случаются приступы невротического кашля.
Изменения пищеварительной системы характеризуются:
- эпигастральными болями, возникающими независимо от приема пищи;
- затрудненным глотанием;
- нарушением стула. Пациента мучают запоры или диарея;
- плохим аппетитом;
- отрыжкой, изжогой, рвотой;
- неправильным слюноотделением.
Соматоформная дисфункция вегетативной нервной системы может сопровождаться икотой, носящей навязчивый и довольно громкий характер.
СД ВНС провоцирует расстройства мочеиспускания. Учащаются позывы, появляется необходимость опорожнить мочевой пузырь при отсутствии туалета. Характерны сложности мочеиспускания в общественных туалетах.
Прочие признаки расстройства проявляются субфебрильной температурой, суставными болями, быстрой утомляемостью, снижением работоспособности. Часто больных мучает бессонница, они становятся раздражительными, возбудимыми.
Следует отметить, что симптомы соматоформной дистонии провоцируются стрессами, нервным перенапряжением и не вызываются обстоятельствами, обуславливающие проявления реально существующего заболевания.
Соматоформная дисфункция ВНС обладает следующими особенностями:
- множественность симптомов;
- нестандартный характер проявляемых признаков;
- яркая эмоциональная реакция;
- несоответствие результатам объективной диагностики;
- слишком интенсивная выраженность симптомов или, наоборот, недостаток яркости симптомов;
- отсутствие реакции на стандартные провоцирующие факторы;
- бесполезность соматотропной терапии.
Симптомы
Аритмия может протекать в разных формах и провоцироваться огромным количеством различных заболеваний, что и определяет характер возникающих изменений в самочувствии человека. Общими проявлениями всех видов аритмии является:
- ощущение перебоев в работе сердца;
- дискомфорт в левой половине груди;
- изменения ЧСС;
- слабость;
- холод в руках и ногах;
- приливы жара;
- повышение тревожности;
- возникновение страха.

При запущенных состояниях нередко наблюдаются боли в области
груди, предобморочные состояния и обмороки. Нередко дополнительно наблюдается
побледнение кожи, скачки артериального давления.
Что такое синусовая тахикардия?
Синусовая тахикардия (СТ) — это нарушение ритма, характеризующееся ускоренным синусовым ритмом с частотой сердечных сокращений (ЧСС) более 85 в минуту у взрослых (у детей этот показатель отличается в зависимости от возраста).
Иногда ее еще ошибочно называют «синусоидальная», «синусоидная». Правильное же название происходит от термина «синусовый узел», он и отвечает как раз за ускорение и замедление пульса. Словосочетание «синусовая тахиаритмия» — это просто объединение синусовой тахикардии и синусовой аритмии для краткости.
Общее понятие и код по МКБ 10
По Международной классификации болезней 10-го пересмотра (МКБ 10) синусовая тахикардия классифицируется как наджелудочковая тахикардия (узловая) и имеет общий код I47.1. Его можно увидеть на справках от врача.
Медики классифицируют патологию на несколько видов:
— Физиологическая синусовая тахикардия возникает под влиянием стресса или физической нагрузки. После прекращения действия этих факторов на человека пульс возвращается к норме, нарушения кровотока в организме не происходит.
— Патологическая синусовая тахикардия сопровождается изменениями гемодинамики и нарушениями работы сердца, вплоть до развития кардиомиопатии и инфаркта миокарда.
Умеренная
Умеренная синусовая тахикардия определяется в диапазоне значений ЧСС от 90 до 135 ударов в минуту. Чаще всего она относится к физиологическому варианту и лечения не требует, особенно, если не сопровождается выраженной симптоматикой.
Выраженная
Выраженная синусовая тахикардия характеризуется частотой пульса выше 135 ударов в минуту и может сопровождаться слабостью, головокружением, потерей сознания. Тут уже надо обязательно показаться врачу для дальнейшего обследования, т.к. не исключено наличие какой-то патологии сердца, нервной или эндокринной систем.
Функциональные аритмии
Это также достаточно большая группа, включающая:
-
Нарушения ритма нейрогенного происхождения
Известно, что сердце находится под влиянием вегетативной нервной системы, которая осуществляет контроль деятельности всех внутренних органов. Она состоит из симпатических и парасимпатических нервов. Их влияние на сердце противоположно. Повышение тонуса блуждающего нерва (это парасимптический нерв) тормозит работу сердца, а повышение тонуса симпатической нервной системы, наоборот, возбуждает его деятельность. Обычно влияние блуждающего нерва и симпатических нервов находятся в состоянии равновесия. Однако днем превалирует активность симпатического отдела вегетативной нервной системы, а в ночное время — парасимпатической.- Чрезмерной активации симпатического тонуса способствуют стресс, сильные эмоции, интенсивная умственная или физическая работа, курение, употребление алкоголя, крепких чая и кофе, острой пищи. Возникающие в эти моменты аритмии называют симпатозависимыми. Нередко такие нарушения ритма возникают у больных с неврозами. Активация симпатического тонуса происходит также при заболеваниях щитовидной железы, при интоксикации, лихорадочных состояниях, заболеваниях крови.
- Другую группу составляют вагозависимые аритмии (от лат. nervus vagus — блуждающий нерв). У таких больных перебои в работе сердца возникают ночью. К усилению парасимпатического влияния на сердце и, соответственно, к появлению вагозависимых нарушений ритма могут приводить заболевания желудочно-кишечного тракта: кишечника, желчного пузыря, язвенная болезнь желудка и 12-перстной кишки, заболевания мочевого пузыря. В больных органах формируются рефлексы, в результате которых повышается активность блуждающего нерва.
-
Дисэлектролитные
Аритмии могут возникать из-за изменения содержания в крови или в сердечной мышце ряда химических элементов. Это, прежде всего, калий, магний и кальций. -
Ятрогенные
«Ятрогения» происходит от греч. «iatros» — врач и «genes» — порождаемый, возникающий. Под этим термином понимается любое болезненное состояние, возникающее в результате лечения. Это понятие очень широкое. Оно включает все: от неверно истолкованных врачебных рекомендаций до ошибочно подобранного лечения. Не всегда ятрогения является непредвиденной ситуацией. Иногда врач выбирает из двух зол меньшее и сознательно применяет лечение, неизбежно вызывающее побочные эффекты.
Что касается аритмий, то существует очень много лекарственных препаратов, применение которых может осложниться возникновением нарушения ритма. Существует даже такой парадокс. Лечение одной аритмии специальными противоаритмическими препаратами может привести к возникновению другой. Прежде всего, это относится к передозировке лекарств.
Поэтому, применяя любой противоаритмический препарат, нельзя забывать о его способности вызывать аритмию (аритмогенном действии). Безопасное лечение возможно только при индивидуальном подборе (тестировании) противоаритмических средств. -
Механические
Возникают при травмах грудной клетки, падениях, ударах, при повреждении электрическим током и др. -
Идиопатические
Когда причину аритмии все же установить не удалось, ее называют идиопатической, то есть беспричинной. Следует оговориться, что такие аритмии встречаются не слишком часто.
Американская ассоциация сердца выпустила научный доклад, посвященный нарушениям ритма сердца, связанным с приёмом лекарственных препаратов
Действительно ли бывают лекарства, опасные для сердца и вызывающие аритмию?
Следует отметить, что под аритмией следует понимать любое отклонение сердечного ритма от нормальных значений, начиная от частого или редкого пульса (тахи- и брадикардия) и заканчивая фатальным нарушениям ритма (фибрилляция желудочков, остановка сердца), поэтому вопрос является весьма обширным.
Лекарственных и нелекарственных веществ, влияющих на сердечный ритм, великое множество, но чаще всего это влияние крайне слабое и не вызывает каких-либо проблем. Значительно реже встречаются значимые нарушения ритма сердца.
Поскольку последние события, связанные с COVID-19, затрагивают различные аспекты лекарственной терапии, остановимся на часто используемых лекарственных препаратах при этом заболевании.
Наиболее обсуждаемой группой препаратов являются противовоспалительные, иммуносупрессивные и противомалярийные препараты — хлорохин и гидроксихлорохин. Для них описаны весьма опасные нарушения ритма, по типу желудочковых тахикардий. Встречаются они крайне редко и, как правило, у пациентов, имеющих дополнительные факторы риска этих аритмий (пожилой возраст, низкий уровень калия и магния в крови, острое ишемическое повреждение миокарда (инфаркт, миокардит), сердечная недостаточность, удлинённый интервал QTc на кардиограмме и приём лекарственных препаратов, которые также способствуют удлинению этого интервала). Целесообразность приёма этой группы при COVID-19 весьма спорна, кроме того, эти препараты имеют куда более существенные внесердечные побочные эффекты.
С целью профилактики вторичных бактериальных пневмоний при COVID-19 назначаются различные антибактериальные препараты. Чаще всего это азитромицин, ципрофлоксацин, левофлоксацин или моксифлоксацин. Кардиологические побочные эффекты для этих препаратов встречаются редко и, как правило, характеризуются ощущениями сердцебиения и тахикардией. Крайне редко встречаются более серьёзные аритмии, в том числе желудочковые. Среди пациентов, у которых произошло удлинение интервала QTc на кардиограмме на фоне приёма азитромицина, такие аритмии разовьются менее, чем у 1%. И, опять-таки, при уже имеющихся дополнительных факторах риска. Стоит отметить, что комбинация гидроксихлорохина и антибиотиков не способствует кумулятивному увеличению рисков серьёзных нарушений ритма.
Противовирусные препараты лопенавир, ритонавир и ряд других в лабораторных исследованиях показали возможное влияние на сердечный ритм, в частности, изредка вызывая нарушения проведения импульса от предсердий к желудочкам. Впрочем, значимым это влияние назвать сложно. Более выраженные кардиологические побочные эффекты (связанные с повреждением сердечной мышцы или сосудистых стенок) у этих препаратов проявляются при длительном применении, например, у ВИЧ-инфицированных. При COVID-19 применение этих препаратов также является спорным и в любом случае непродолжительным.
Что касается любых других лекарственных препаратов, то перед их назначением врач оценивает состояние пациента, при сборе анамнеза выясняет потенциальные факторы риска осложнений тех или иных препаратов. В случае необходимости возможно проведение дополнительных обследований.
Как можно предотвратить такой побочный эффект?
Для предотвращения любых побочных эффектов лекарства следует принимать лишь после консультации врача с соответствующими назначениями.
Если же приём препарата необходим и есть факторы риска развития аритмий, то следует проконсультироваться с кардиологом для организации мероприятий по профилактике таких нарушений.
Основным же мероприятием для профилактики нарушений ритма сердца является ведение здорового образа жизни, в том числе, отказ от курения, физическая активность и рациональное питание.
Насколько это вообще серьёзно и опасно?
Ещё раз напоминаем, что частота проаритмогенных побочных эффектов у большинства лекарственных препаратов достаточно низкая.
Людям, страдающим сердечно-сосудистыми заболеваниями, падающим в обмороки, которые имеют выраженные изменения на кардиограмме следует обратиться к кардиологу для индивидуальной оценки рисков и определения путей профилактики сердечно-сосудистых осложнений.
Профилактика инсульта при помощи антикоагулянтной терапии
Как вести себя в случае эпизода нарушения ритма?
Если Вы чувствуете тревожные изменения состояния своего здоровья (см. Список симптомов)
сохраняйте спокойствие,
нащупайте пульс,
стал учащенным и/или нерегулярнымЕсли нарушение ритма длится менее 48 часов Если продолжительность эпизода нарушения ритма неизвестна или она длилась более 48 часовЕсли Ваш врач назначил лекарство и обучил Вас методу его приема «таблетка в кармане» после повторения эпизода мерцательной аритмии, следуйте инструкциям врача.
|
Когда ритм восстановится, |
Если ритм не восстанавливается, обратитесь в отделение скорой помощи больницы (желательно утром, натощак, разрешен прием |
Если аритмия вызывает симптомы, которые начинают значительно ухудшать Ваше состояние, вызовите скорую помощь или обратитесь в отделение скорой помощи больницы.
Для получения совета Вы также можете позвонить по телефону консультационной службы семейного врача 1220 или 634 6630, телефонная служба работает круглосуточно.
Информация о тромбозах для врачей и пациентов. www.tromboos.ee.
Atrial fibrillation. https://www.mayoclinic.org/diseases-conditions/atrialfibrillation/symptoms-causes/syc-20350624; www.afib.org.
Инсульт. https://www.kliinikum.ee/narvikliinik/sagedasemad-haigused/11-insult.
Все об инсульте. http://www.insult.ee/ru/
Руководство по лечению и ведению лечебного процесса мерцательной аритмии 2018. https://www.ravijuhend.ee/tervishoiuvarav/juhendid/126/kodade-virvendusarutmia-kva-ravi-ja-kasitlusjuhendКак нащупать свой пульс
Pulssin tunnustelu. www.tunnepulssisi.fi/pulssin-tunnustelu.
Elu ja surma tunnused. http://www.rkelu.ee/est/esmaabi/elu_surm/.
What’s a normal resting heart rate? https://www.mayoclinic.org/healthylifestyle/fitness/expert-answers/heart-rate/faq-200579.Курение
Chamberlain AM, Agarwal SK, Folsom AR, Duval S, Soliman EZ, Ambrose M, Eberly LE, Alonso A. Smoking and incidence of atrial fibrillation: results from the aterosclerosis risk in communities (ARIC) study. Heart Rhythm 2011;8:1160–1166.
Информация о табаке https://www.tubakainfo.ee/ru/
Haiguste ennetamisest perearstile. Ruth Kalda, toim. Tartu, Tartu Ülikooli Kirjastus, 2012.Алкоголь
Раннее выявление чрезмерного употребления алкоголя и краткосрочное вмешательство https://intra.tai.ee/images/prints/documents/149207708683_Alkoholi%20
liigtarvitamise%20varajane%20avastamine%20RUS%20veeb.pdf
Voskoboinik A, Prabhu S, Ling L, Kalman JM, Kistler PM. Alcohol and atrial fibrillation: a sobering review. J Am Coll Cardiol 2016;68:2567–76.
Alkoinfo.ee. http://alkoinfo.ee/ru/.Физическая активность, питание, лишний вес
Pitsi, T., et al. Eesti toitumis- ja liikumissoovitused, 2015. Tervise Arengu Instituut. Tallinn, 2017Стресс
Atrial fibrillation and managing stress. https://www.mayoclinic.org/diseases-conditions/atrial-fibrillation/in-depth/atrial-fibrillation-managing-stress/art-20118647.Заболевания
— European guidelines of CVD prevention, www.escardio.org.
— Eesti 2. tüüpi diabeedi ravijuhend 2008/2016. https://www.ravijuhend.ee/tervishoiuvarav/juhendid/20/eesti-2-tuubidiabeedi-ravijuhend
— AIME2018, diabetes targets
2018 ESC/ESH Guidelines for the management of arterial hypertension.
Eesti Unemeditsiini Selts. http://unemeditsiin.ee/.Лечение
Terveyskirjasto. www.terveyskirjasto.fi.








