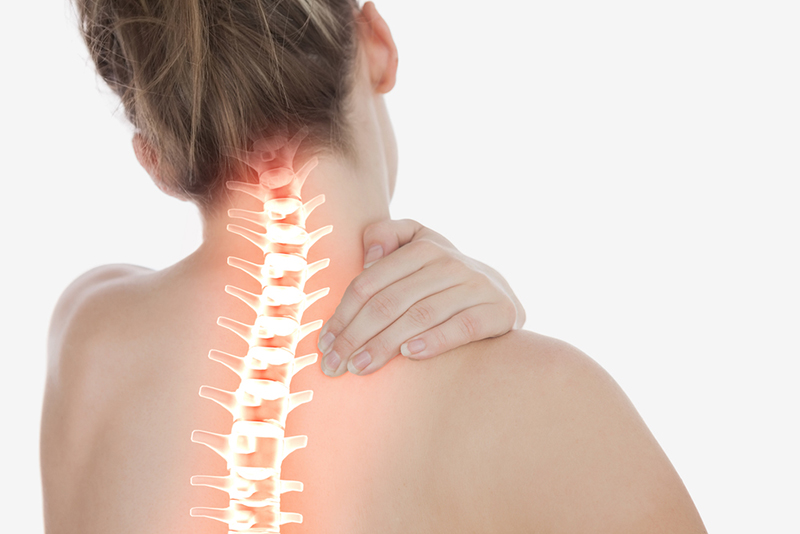
Как отличить боль в сердце от остеохондроза
Содержание:
- Что делать, если стали выпадать волосы?
- Симптомы, характерные для дорсопатии
- Причины и механизм развития остеохондроза
- Боль в шее и панические атаки – в чем причина?
- Профилактика
- Причины остеохондроза
- Симптомы брадикардии
- Симптомы остеохондроза
- Лечение
- Панические атаки симптомы и лечение
- Важные правила
- Методы лечения остеохондроза
- Немедикаментозные виды лечения
- Признаки панической атаки
- Причины
Что делать, если стали выпадать волосы?
Волосы после перенесённого ковида начинают лезть клочьями, их густота уменьшается, они перестают расти. Чтобы предотвратить и вылечить такое последствие коронавируса, необходимо посетить врача-трихолога. Он при помощи трихоскопа изучит состояние волоса, кожи головы и сделает назначение. В некоторых случаях достаточно применения витаминно-минерального комплекса и дерматокосметики. В других же эффект даст плазмотерапия. Любое лечение будет направлено на нормализацию жизненного цикла волоса, перевод его из фазы телогена в растущую.
Наша клиника готова оказать всестороннюю помощь пациентам, переболевшим Ковид-19. Специалистами Селин разработана программа восстановления, в штате имеются наиболее востребованные врачи, приобретена современная техника для проведения диагностики и физиопроцедур, а также качественные препараты для медикаментозной терапии.
Симптомы, характерные для дорсопатии
Больные, страдающие дорсопатией, жалуются на постоянные ноющие боли в спине, к которым нередко присоединяется онемение и чувство ломоты в конечностях. При отсутствии адекватного лечения, происходит похудание и атрофия конечностей. Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, чувство онемения и ломоты в конечностях;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- уменьшение объема движений, спазмы мышц;
- при дорсопатии шейного отдела позвоночника: боли в руках, плечах, головные боли, возможно развитие так называемого синдрома позвоночной артерии, который складывается из следующих жалоб: шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами в сочетании с жгучей пульсирующей головной болью. Причиной синдрома позвоночной артерии может быть ее спазм в ответ как на непосредственное раздражение ее симпатического сплетения за счет костных разрастаний, грыжи диска, артроза межпозвонкового сустава, так и рефлекторной реакции вследствие раздражения любых рецепторов позвоночника. Наличие синдрома позвоночной артерии может усугубить течение коронарной или сердечно-мышечной патологии при их наличии;
- при дорсопатии грудного отдела позвоночника: боль в грудной клетке (как «кол» в груди), в области сердца и других внутренних органах;
· при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирущая в крестец, нижние конечности, иногда в органы малого таза;
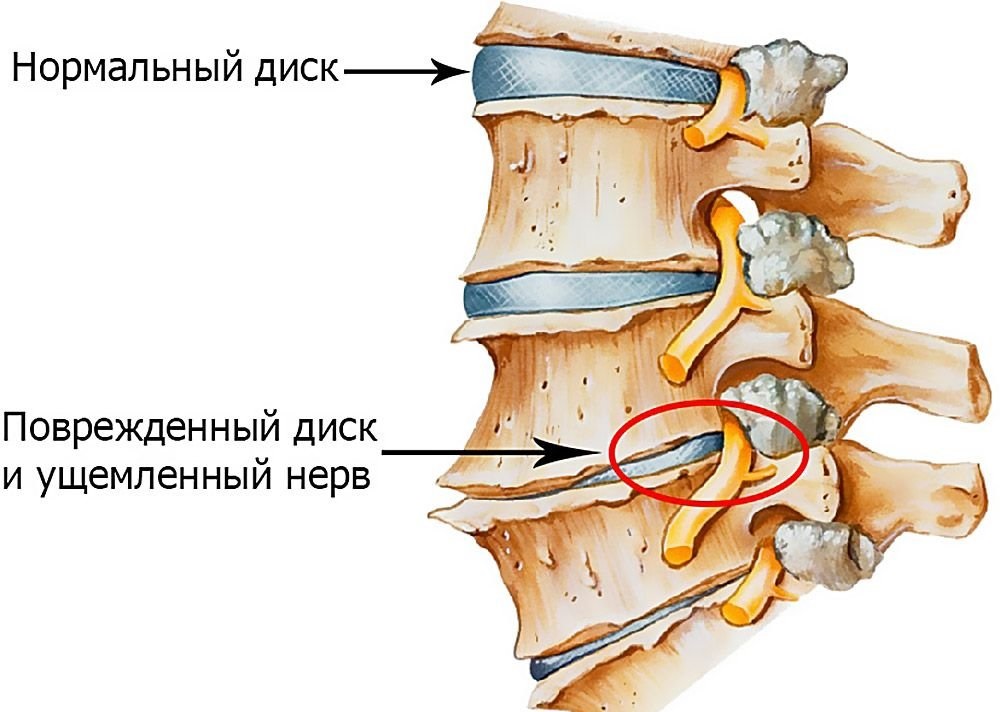
· поражение нервных корешков (при грыжах межпозвонковых дисков, костных разрастаниях, спондилолистезе, спондилоартрозе): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
Причины и механизм развития остеохондроза
Чтобы понять, почему болит спина, нужно разобраться, как устроен наш позвоночник, как он работает, какие функции выполняет и какие факторы могут приводить к его повреждению.
Позвоночник человека составляют 32-34 позвонка (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 3-5 копчиковых), между которыми находится межпозвоночный диск, состоящий из хрящевой ткани. В середине межпозвоночного диска находится пульпозное ядро – полужидкое образование в виде «шарика», выполняющее функцию амортизации и окруженное плотной хрящевой тканью (фиброзным кольцом). Через весь позвоночник проходит спинномозговой канал, в котором расположен спинной мозг, с отходящими от него нервами. Вся эта конструкция окружена мышцами и связками. Основные функции позвоночника — опорно-двигательная, амортизационная, защитная.
Представьте себе останкинскую телебашню, которая удерживается в вертикальном положении благодаря целой системе тросов, натянутых от основания к верхушке. Так и наш позвоночник удерживает в нужном положение группа мышц–стабилизаторов, которые в норме равномерно распределяют нагрузку на позвоночник и суставы. В отличие от останкинской телебашни, наш позвоночник устроен сложнее, он может сгибаться в различных направлениях и даже скручиваться, все это возможно благодаря наличию межпозвоночного диска, мышц и связок.
Каждый день человек совершает какие-то однообразные, повторяющиеся движения, связанные с работой или проведением досуга. Если на протяжении длительного времени работают одни и те же мышцы, то они перенапрягаются и спазмируются, а другие мышцы в это время совсем не испытывают нагрузку и атрофируются. Это приводит к изменению «геометрии» тела, нагрузка на межпозвоночный диск перераспределяется, спазмированные мышцы стягивают позвонки, ухудшается питание. При однообразном тяжелом физическом труде происходят те же самые процессы. Кроме этого, межпозвоночный диск не имеет кровеносных сосудов, а его питание осуществляется благодаря окружающим мышцам, и во время движения в межпозвоночном суставе в него поступает питательная синовиальная жидкость.
Хрящевая ткань на 80-85% состоит из воды, соответственно питьевой режим играет огромное значение. В течение суток человек должен выпивать минимум 2 литра чистой воды. Если воды в организм поступает недостаточно, то происходит дегидратация (высыхание) межпозвоночного диска, хрящ трескается и разрушается.
В своей практике я давно отметил, что стрессы, тревоги, переживания часто способствуют возникновению болей в спине. Любую стрессовую ситуацию наш организм воспринимает как опасность. При этом активируется симпатическая часть нервной системы, надпочечники «впрыскивают» в кровь гормоны стресса, повышается артериальное давление, учащается сердцебиение, напрягаются мышцы. В природе животное, если чего-то испугалось, бежит или защищает себя, соответственно сгорают гормоны стресса и мышцы, поработав, расслабляются. Человек — существо социальное, тревожиться стал чаще, а двигаться меньше, соответственно разрядки не происходит. Как результат возникает боль в позвоночнике, головная боль, моторные тики и другое.
В литературе можно встретить разные формулировки остеохондроза, но суть их одна. Остеохондроз – это «поломка» двигательного сегмента, разрушение, дегенерация хрящевой ткани. Причина – неправильный двигательный стереотип и, как следствие, нарушение питания хряща.
Прогрессированию остеохондроза способствуют: малоподвижный образ жизни, большие физические нагрузки, подъем тяжестей, ожирение, ношение сумки на одном плече, обувь на высоком каблуке, слишком мягкий матрас для сна, частые переохлаждения, наличие вредных привычек, наследственная предрасположенность, стрессовые ситуации, недостаточный питьевой режим и другое.
Боль в шее и панические атаки – в чем причина?
Давайте подробнее разберем причины, по которым на самом деле возникают не только панические атаки при шейном остеохондрозе, но и боли в шее.
Во-первых, как мы выяснили, первопричина заболевания заключается именно в расстройстве вегетативного отдела нервной система, то есть – в ВСД. И шейный остеохондроз здесь ни при чем.
Что же происходит, когда нарушается работа вегетативных узлов нервной системы? Такие симптомы как болезненные ощущения и чувство напряжение в шее возникают из-за гипертонуса мышц, то есть из-за стойкого мышечного спазма в данной части тела. А причиной спазма является избыточная выработка гормонов-нейромедиаторов адреналина и норадреналина, которая локализуется как раз-таки в вегетативных узлах нашей нервной системы.
Все остальные симптомы шейного хондроза и панических атак (тахикардия, головная боль, онемение конечностей, усталость, бессонница и т.д.) являются стандартными признаками ВСД и имеют те же причины. Дело в том, что адреналин и норадреналин приводят весь наш организм в состояние готовности к «старту». Это состояние является адекватным только при экстремальной ситуации. В остальных же случаях оно только истощает резервы нашего организма и нашей психики, что приводит к нервным срывам и паническим атакам.
Панические атаки при диагнозе шейный остеохондроз – очень частая жалоба. Это второй «невыносимый» симптом остеохондроза после болей в спине и шее
Бывает и так, что человек долгое время не обращает внимание на мышечную боль и считает ее неотъемлемой частью своей жизни, а фокусируется на болезни только тогда, когда его накрывает необъяснимый животный страх, страх смерти, состояние, близкое к сердечному приступу – паническая атака. Тогда-то и выясняется, что первым звоночком развития вегетососудистого расстройства были мышечные боли, которые сводились к «шейному хондрозу» и которые привели к паническим атакам
Профилактика
Прежде всего, нужно регулярно наблюдаться у кардиолога, чтобы вовремя распознать патологию. Кроме того, к превентивным мерам относятся:
- контроль артериального давления и приведение его к норме;
- поддержка адекватного веса;
- регулярная физическая нагрузка, адекватная возрасту;
- соблюдение диеты;
- выбор продуктов с высоким содержанием витаминов и микроэлементов, полезных для сердца;
- ограничение курения и алкоголя;
- по возможности, сведение к минимуму стрессовых ситуаций;
- полноценный сон, отдых и релаксация.
Брадикардия – симптом, который может указывать на наличие серьезных заболеваний. Игнорировать ее ни в коем случае нельзя. Своевременный визит к врачу поможет избежать осложнений и вовремя начать соответствующее лечение при необходимости.
Причины остеохондроза
Причины, вызывающие остеохондроз, достаточно разнообразны.
Во-первых, с возрастом эластичность межпозвоночных дисков постепенно утрачивается. Это означает, что наша спина требует особого внимания. Длительное пребывание в положении, вызывающем перекос позвоночника, может вызвать необратимые изменения. Следует избегать сидения в несимметричной позе, бороться с привычкой лежать только на одном каком-то боку, переносить груз (например, сумку) только в одной руке.
Малоподвижный образ жизни губительно сказывается на здоровье позвоночника. Необходимо двигаться, однако при этом физические нагрузки должны быть умеренными. Следует давать позвоночнику возможность восстановиться после нагрузки, а также желательно избегать травм, которые также приводят к развитию патологий позвоночника.
Вторая группа причин связана с нарушением обмена веществ и неправильным питанием. Пища, богатая углеводами и жирами, насыщает организм калориями, которые нам, при нашей сидячей городской жизни, часто просто негде потратить; в результате энергия откладывается в виде жировой ткани, создавая избыточный вес. Ожирение – это повышенная нагрузка на позвоночник, которая приводит к развитию остеохондроза. К тому же, подобная диета обычно содержит недостаточное количество микроэлементов (кальция, калия, фосфора, магния, марганца и других), которые так необходимы для укрепления костной ткани. Причиной избыточного веса часто являются и эндокринные заболевания. При этом нарушение энергетического, водного или минерального обмена также способно негативно сказаться на тканях, участвующих в строении позвоночника.
Факторами, способствующими развитию остеохондроза, могут быть:
- плоскостопие;
- гормональные изменения;
- инфекционные заболевания;
- нарушения местного кровообращения,
а также некоторые другие факторы.
Симптомы брадикардии
- головокружение. При урежении сердечного ритма ухудшается системный кровоток и снижается артериальное давление. Вследствие этого ткани организма и, прежде всего, мозг, хуже снабжаются кислородом. Проблемы в работе мозга и провоцируют приступы головокружения.
- обморочное состояние, а в некоторых случаях и потеря сознания. Природа возникновения обмороков схожа с причинами появления головокружений, когда организм начинает остро реагировать на нехватку кислорода.
- одышка. Нарушение дыхательной функции появляется во время физической нагрузки, так как при брадикардии кровообращение замедляется и образуется застой крови в легких.
- слабость, повышенная утомляемость, чувство сонливости. Когда при приступе брадикардии нужное количество кислорода не доходит до мышц, они не в состоянии работать в привычном режиме и с необходимой силой, из-за чего и возникают слабость, утомляемость и прочие общие недомогания.
- бледность кожи. Возникает вследствие низкого артериального давления.
- нет значительного повышения ЧСС при нагрузках. Увеличение частоты сердцебиения – это нормальный ответ организма при физической активности даже у тренированных спортсменов. Отсутствие адекватного роста ЧСС является симптомом определенных сердечных заболеваний.
- боли в области грудной клетки. Это симптом серьезного нарушения в работе органов сердечно-сосудистой системы. Появляется в период нагрузки или при снижении сердцебиения ниже 40 ударов в минуту, когда к брадикардии присоединяется краткий приступ ухудшения кровоснабжения сердечной мышцы (стенокардия). Сердечная мышца страдает от нехватки кислорода и возникают болезненные ощущения в груди.
Симптомы, перечисленные выше, могут проявляться в разной степени. В любом случае такие состояния лучше не игнорировать. Это повод для консультации врача, который соберет анамнез, назначит обследование и после установления диагноза определит тактику лечения.
Симптомы остеохондроза
 Остеохондроз — лечение в АО Семейный доктор
Остеохондроз — лечение в АО Семейный доктор
- тупые болезненные ощущения в спине (в области пораженного участка позвоночника);
- ощущения тяжести в области спины, постоянного напряжения спинных мышц;
- онемения мышц, появления «мурашек». В таких случаях обычно говорят, что «спина затекла»;
- хруста при поворотах тела и шеи;
- головной боли, головокружений, шума в ушах (типично при шейном остеохондрозе);
- ноющие боли в области груди (типично при грудном остеохондрозе).
При первом появлении подобных симптомов желательно пройти обследование у врача-невролога.
Дальнейшее развитие болезни проявляется в симптомах, несущих значительный дискомфорт:
Боли в спине
Наблюдаются сильные боли в области спины (по ходу позвоночника). Боль может иррадиировать в конечности.
Онемение пальцев
Типичным проявлением остеохондроза является онемение пальцев рук и ног.
Ограничение двигательной активности
Даже при минимальной физической нагрузке боль усиливается (например, в результате тряски и толчков при поездке в транспорте). Боль приводит к значительным ограничениям подвижности и двигательной активности.
Лечение
Межреберная невралгия требует комплексного и нередко длительного лечения, включающего в себя медикаментозное воздействие, физиотерапию, массаж и т.п.
Медикаментозная терапия
В острой фазе заболевания терапия направлена на купирование болевого синдрома и улучшение состояния пациента. В зависимости от конкретной клинической ситуации назначаются:
- нестероидные противовоспалительные препараты (НПВС): средства на основе диклофенака, нимесулида, ибупрофена мелоксикама и их производных; используются в таблетированной, инъекционной и местной (кремы, мази, пластыри) форме;
- анальгетики: анальгин и средства на его основе; как и НПВС, снимают болевой синдром;
- миорелаксанты для устранения мышечного спазма: мидокалм и т.п.;
- витамины группы: мильгамма, нейромультивит и т.п.; необходимы для восстановления нормальной работы нервных волокон;
- седативные средства для уменьшения психоэмоциональной составляющей боли и улучшения сна.
При необходимости дополнительно могут быть назначены:
- противосудорожные средства: тормозят прохождение болевых импульсов;
- антидепрессанты для снятия напряжения;
- антигистаминные и диуретики: снимают отечность тканей, особенно актуальны при защемлении нервных корешков;
- противовирусные препараты при опоясывающем лишае;
- глюкокортикостероиды при стойком болевом синдроме и тяжелом воспалении, не снимающимся более мягкими средствами.
Физиотерапия и лечебная физкультура
Физиотерапевтические процедуры назначаются после стихания острого болевого синдрома. Ускорить выздоровление помогают:
- УВЧ;
- рефлексотерапия;
- магнитотерапия;
- электрофорез;
- лазерное лечение;
- парафиновые аппликации;
- грязелечение.
Эти процедуры способствуют улучшению кровообращения и обмена веществ в пораженной области и ускоряют регенерацию нервной ткани.
Упражнения лечебной физкультуры назначаются после полного выздоровления. Основная цель гимнастики – разгрузка мышц спины. Комплекс разрабатывается индивидуально. Первые занятия должны проходить под наблюдением специалиста, в дальнейшем допускаются домашние упражнения.
Другие методы лечения
Поскольку очень часто причиной межреберной невралгии является патология позвоночника и спинного мозга, в качестве дополнительных методов воздействия очень часто используются:
- иглоукалывание;
- мануальная терапия;
- лечебный массаж, в том числе с использованием согревающих средств;
- массаж Шиацу (точечный);
- остеопатия;
- подводное вытяжение и другие методики.
Как и все лечебные процедуры, эти методики используются только в условиях клиники и проводятся специалистами с медицинским образованием и соответствующим сертификатом.
Панические атаки симптомы и лечение
Для успешного лечения панических атак необходим комплексный подход, одним из современных методов лечения является комплексная физиотерапия. Действие лечения направлено на первопричину расстройства, которая коренится в физиологическом нарушении работы организма. Психотерапия тоже может использоваться в качестве метода лечения панических атак, но только в качестве вспомогательного звена. В ряде случаев психотерапевт может облегчить состояние и уменьшить выраженность панического невроза.
Одна из клиник в Москве, в которой специализируется непосредственно на нарушениях работы вегетативного отдела нервной системы, — это «Клинический центр вегетативной неврологии». Врачи клиники имеют большой опыт работы с паническими атаками: знают, как проявляются их симптомы и какое лечение будет оптимальным в том или ином случае. В рамках курса комплексной физиотерапии здесь Вам могут предложить:
— пройти курс внутривенной лазеротерапии
— инфракрасной лазеротерапии
— магнитотерапии
— а также курс цветоимпульсной коррекции надсегментарных вегетативных расстройств (цветотерапия)
Все методы направленны на работу непосредственно с поврежденными вегетативными узлами.
Точечное воздействие на нервные узлы по своему действию на организм напоминает акупунктуру в восточной медицине (иглоукалывание), но действие лазера намного точнее и основано на науке, а не на древних интуициях, тем более что подкреплено снимками тепловизора, который показывает локализацию вегетативного узла в теле человека с точностью до миллиметра.
«С симптомами панических атак я прошел 2 курса иглоукалывания. После первого курса, который длился месяц, мне стало получше – я прямо вздохнул. Но через месяц пришлось вернуться. Еще через месяц после повторного курса мой организм полностью вернулся в прежнее плачевное состояние. Эффект снова сошел на нет. Иглоукалывание приносило мне только временное облегчение. Эффект от действия лазера был несравненно эффективнее», — пациент, Александр (43 года).
Большинству пациентов достаточно пройти один курс комплексной физиотерапии, чтобы почувствовать себя значительно лучше, а после восстановительного периода, который длится от 4 до 6 месяцев, полностью избавиться от всех симптомов панических атак. В более запущенных случаях может потребоваться несколько курсов. Тем не менее, заметные улучшения ощутимы уже после первого сеанса лечения.
«На сеансах лазеротерапии я чувствовал расслабление и даже засыпал. После первых же сеансов тревога заметно стихла и прояснилась голова. Панические атаки после окончания курса лечения, стали редкими и недолговременными. Был один случай обострения в метро, — но врач меня предупредил, что такое возможно в восстановительный период. Я с удовольствием прошел и второй курс лечения спустя год и теперь чувствую себя еще лучше, чем тогда, когда у меня еще не было панических атак», — пациент, Сергей (34 года).
Важные правила
Правильное питание при мигрени – важный момент для предотвращения или облегчения приступов головной боли. Но пищевые продукты, какими бы полезными они ни были, не смогут заменить полноценную программу лечения.
Если атаки повторяются часто, сопровождаются сильной головной болью, тошнотой, рвотой, зрительной аурой, нарушениями со стороны разных систем и органов, важно не терять драгоценное время и как можно быстрее обратиться за помощью к терапевту или неврологу. Вовремя назначенное лечение в сочетании с подходящей диетой помогут улучшить качество жизни пациента
- Источники
- Белорусский портал 1Рrof. – Замучила мигрень? Пересмотрите свой рацион питания.
- УЗ “10-я городская клиническая больница г. Минска”. – Диета как профилактика приступов мигрени.
- CRI. «Международное радио Китая». – Правильное питание при мигрени: рекомендуем продукты.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Дружикина Виктория Юрьевна
Специальность: терапевт, невролог.
Общий стаж: 5 лет.
Место работы: БУЗ ОО «Корсаковская ЦРБ».
Образование: Орловский государственный университет имени И.С. Тургенева.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Методы лечения остеохондроза
Лечение остеохондроза желательно начинать как можно раньше, поскольку патологические изменения в позвоночнике в большинстве случаев необратимы.
Поэтому лечение направлено, прежде всего, на устранение боли и на
предотвращение дальнейшего развития заболевания.
Курс лечения, как правило, комплексный и назначается индивидуально, в зависимости от состояния больного. В «Семейном докторе» для лечения остеохондроза используются:
Медикаментозное лечение
В первую очередь лечение направлено на купирование (устранение) болевого синдрома. Используются противовоспалительные препараты и миорелаксанты (препараты, расслабляющие мышцы).
Также в лечении остеохондроза применяются средства, улучшающие циркуляцию крови, хондопротекторы (препараты восстанавливающие хрящевую ткань), препараты витамина D и кальция.
Массаж
Массаж при остеохондрозе снимает мышечный тонус, стимулирует кровоток в области позвоночника, улучшает обменные процессы. Это служит укреплению позвонков и межпозвонковых дисков, подавлению воспаления и уменьшению болевых ощущений.
Физиотерапия
При остеохондрозе применяются такие методы физиотерапии как электрофорез, фонофорез, УВЧ, магнитотерапия.
Рефлексотерапия
Рефлексотерапия при остеохондрозе используется в качестве дополнительного терапевтического метода. Иглоукалывание способствует снятию болевого синдрома, уменьшению воспаления, нормализации кровообращение, повышает воздействия применяемых медицинских препаратов.
Лечебная физкультура
Лечебная физкультура при остеохондрозе направлена, прежде всего, на устранение болей и восстановление подвижности позвоночника. Используется комплекс специально подобранных упражнений.
Профилактика остеохондроза
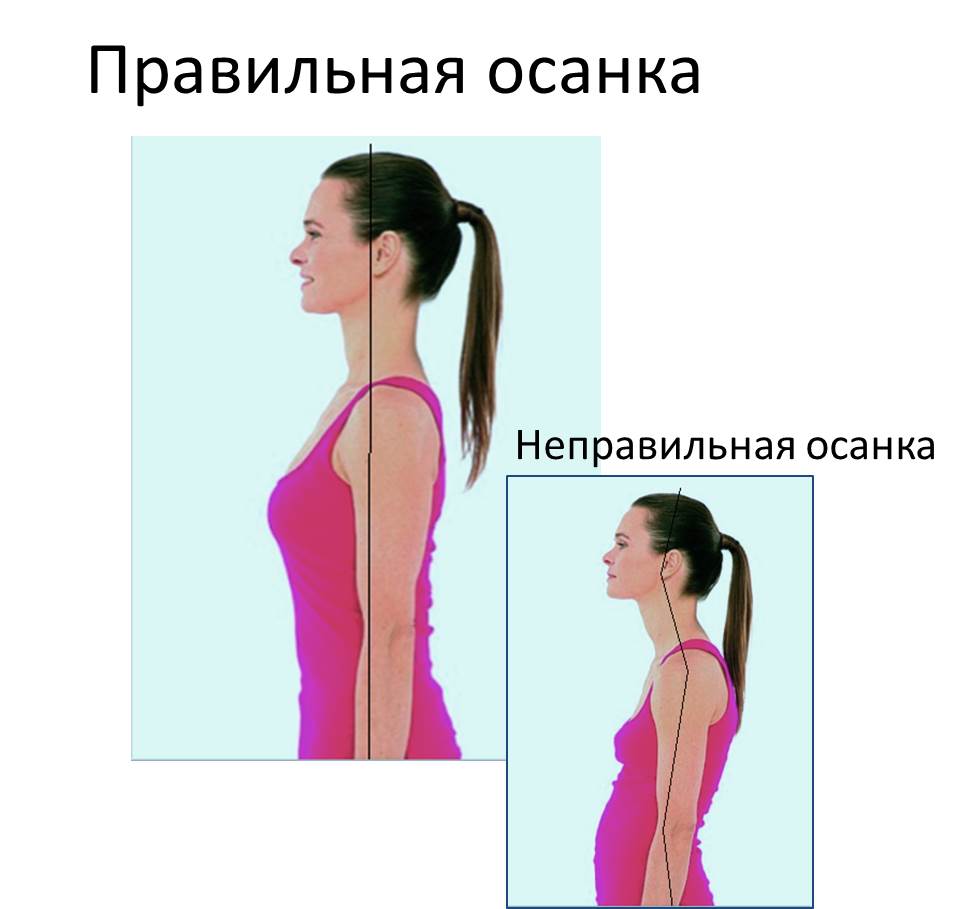 В качестве профилактики остеохондроза врачи «Семейного доктора» рекомендуют:
В качестве профилактики остеохондроза врачи «Семейного доктора» рекомендуют:
- сохранять правильную осанку. Осанка – это привычное положение тела в положении стоя. В идеале голова и спина должны находиться на одной вертикали, плечи – на одном уровне, живот втянут, а грудь приподнята. Привычка тела вырабатывается упражнением, поэтому за осанкой надо следить – не горбиться и не сутулиться;
- вести подвижный образ жизни, заниматься гимнастикой;
- полезно висеть на турнике – при этом позвоночный столб растягивается;
- спать на жестком матрасе. Целесообразно приобрести ортопедический матрас и подушку;
- следовать сбалансированной диете, употребляя пищу, содержащую достаточное количество витаминов и минеральных веществ.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Немедикаментозные виды лечения
Некоторые виды лечения, такие как массаж, ультразвук и минеральные ванны, кратковременно улучшали симптомы фибромиалгии по сравнению с плацебо. Методика иглоукалывания не показала заметного клинического улучшения по сравнению с плацебо в лечении больных фибромиалгией.
Достаточной эффективностью в лечении фибромиалгии обладают когнитивно-поведенческая терапия и физкультура. На фоне проведения обоих методов лечения отмечается стойкое улучшение симптомов фибромиалгии (>1 года).
Когнитивно-поведенческая психотерапия предполагает, что в основе психологических нарушений личности лежит искажённое или дисфункциональное мышление. Человек делает ошибочные умозаключения, вследствие неправильного обучения в процессе развития личности. Как правило, эти мысли плохо осознаются, считаются сами собой разумеющимися или вообще отрицаются. Искажённое мышление, в свою очередь создаёт искажённую модель окружающего мира и собственного Я, нарушает мировосприятие и поведение человека. Таким образом, самочувствие и поведение индивидуума в значительной степени определяется присущим ему способом толкования и объяснения мира. Терапия заключается в поиске искажений мышления, их коррекции и обучении более реалистичному мировосприятию, что ведёт к улучшению самочувствия и гармонизации поведения. Когнитивно-поведенческая терапия является весьма перспективным направлением в лечении фибромиалгии. Однако сегодня ощущается явный недостаток в квалифицированных специалистах по данному виду лечения.
Положительное влияние когнитивно-поведенческой терапии на способность пациентов справляться с болью, ассоциированной с фибромиалгией, не вызывает сомнений, однако сходные результаты получены и в группах, участвовавших в образовательных программах, что позволяет сделать вывод о самостоятельной терапевтической пользе таких программ.
Задачей лечебной физкультуры является обучение больного методикам укрепления ослабленных мышц, расслабления напряжённых мышц. В повседневной активности пациенты обычно замещают одни мышцы и перенапрягают другие. Эти же ошибки они допускают при выполнении гимнастики, что может приводить к усилению боли. Задача врача в этой ситуации – помочь больному осознать свои ошибки и исправить стереотип движений. В дальнейшем полученные навыки пациент будет использовать при выполнении аэробных физических упражнений. Контролируемые опыты подтвердили ценность аэробики в лечении ФМ: увеличивалось время глубокого сна (возможно, это механизм терапевтического эффекта физических упражнений).
Признаки панической атаки
Многие люди, к сожалению, не понимают, что их «посетила» паническая атака, полагая — внезапно «прихватило» сердце. Действительно, симптомы приступа паники похожи на вегетативный криз: учащенное сердцебиение, пульсация в височных областях, не хватает воздуха – тяжело дышать, боли в груди и животе. Однако принимаемые лекарственные средства «от сердца» никак не улучшают состояние.
Также человек в эти моменты начинает то потеть, то ощущать озноб, у него дрожат конечности, кожа онемевает или ее покалывает, может быть головокружение и тошнота, расстройство желудка. Ему все кажется нереальным, размытым, что это происходит не с ним (дереализиция и деперсонализация), он сходит с ума или умирает. Больной испытывает неимоверный страх, но есть и такие личности, на которых, вместо этого, наваливается тоска- ему все время хочется плакать или проявлять агрессивность.
О наличии такого психического расстройства, как синдром панической атаки, можно говорить, если приступы происходят несколько раз в день или пару – в месяц, и продолжаются несколько минут или до часа (средняя цифра — от 15 до 30 мин).
Приступ появляется неожиданно, безо всякого на то предлога, а не в какой-то пугающей или тревожной ситуации: в магазине, на улице, в кинотеатре, во время вождения автомобиля, дома – на диване, и даже во сне. Человек в этот момент как может находиться среди людей, так и быть в одиночестве.
Вряд ли можно утверждать, что все вышеописанное опасно для здоровья, но панические атаки могут привести к развитию неврозов, депрессии, фобий. Больной, пережив неожиданный приступ, даже совсем короткий, несколько раз, старается сделать все, чтобы избежать повторения. Он становится мнительным, теряет уверенность, постоянно «прислушивается» к себе, нервничает и старается избежать мест и ситуаций, где и в каком случае это произошло. То есть, теперь он боится именно такой атаки и живет в постоянной тревоге и фобическом избегании.
Механизм зарождения панического расстройства объяснить на примере очень просто. Вполне благополучный человек, как правило, сильная личность, живущий нормальной жизнью, получил в определенной травматической ситуации очень яркую эмоцию (гнев, страх и т.п.). Это переживание мозг вбирает в себя и хранит в бессознательном. То есть, сам индивид вроде бы все забыл, но это далеко не так: негатив надежно хранится в далеком уголке памяти и к нему, с течением времени, прибавляются воспоминания о неприятностях, которые неизбежно сопровождают нашу жизнь, какой бы замечательной и спокойно она не была.
В один прекрасный день случается какое-либо значительное событие, очень радостное или печальное (рождение ребенка, смерть родителя), и оно, по стечению обстоятельств, становится последней каплей, переполнившей сосуд с воспоминаниями. Тогда он «взрывается» и у человека происходит паническая атака.
Этот внезапный приступ беспокоит и волнует человека, даже если он прошел очень быстро. Такое непонимание произошедшего, тревожность, напряжение и избыток эмоций по этому поводу, могут спровоцировать еще один приступ, а потом они будут снова и снова. Больного пугает его физическое и психическое состояние в эти моменты, он старается не посещать тех мест, где его настиг приступ – появляются фобии. В итоге паническое расстройство развивается, и, если пустить эту проблему на самотек, то последствия могут быть весьма печальными.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
- травматические воздействия, при которых повреждается слизистая пазух;
- неполноценное лечение насморка, простуды;
- заражение различными патогенными бактериями, вирусными, грибковыми инфекциями;
- ожоги слизистой носоглотки и пазух химическими соединениями, горячим воздухом;
- чрезмерная сухость воздуха при нахождении в помещениях;
- последствия тяжелых ОРВИ или гриппа;
- аномалии строения пазух и носоглотки;
- травмы в области носовой перегородки, ее искривление;
- полипозные или аденоидные вегетации;
- наличие аллергии на внешние раздражители, ряд лекарств;
- патологии, снижающие иммунную защиту;
- опухолевые процессы;
- лучевое воздействие;
- нерациональное использование капель и спреев для лечения насморка, что ведет к скоплению слизи и закупорке каналов.








