Пиелонефрит у детей
Содержание:
- Вакцинные реакции
- Заболевания простаты у мужчин
- Методы диагностики лямблиоза
- Бепантен: применение для новорожденных
- Моча розового цвета — что делать родителям
- Причины плохой работы почек
- Методы исследования
- Бактериальная инфекция глубокого слоя кожи
- Признаки нарушений в работе почек
- Классификация пеленочного дерматита
- Причины питириаза
- Лечение заболевания
- Как понять, что у ребенка закупорен слезный канал
- Как ребенок может заразиться эшерихиозом?
- Классификация
- Красная моча
- Как происходит мочеиспускание
- После антибиотиков
- Диагностика
Вакцинные реакции
| Местные реакции на вакцинацию (в месте введения) | Общие реакции на вакцинацию |
|
|
Заболевания простаты у мужчин
Аденома простаты у мужчин — заболевание очень сложное и может протекать незаметно в скрытой форме, но, однако первыми признаками могут быть:
- ложные позывы мочеиспускания, особенно часто в ночное время;
- появление внезапных позывов в любое время;
- затруднение мочеиспускания особенно в начале;
- вялая струя мочи;
- наличие остаточной мочи.
Узелковая гиперплазия клеток предстательной железы сначала сопровождается образованием мелких узелков, состоящих из клеток, которые способны очень быстро размножаться. Из-за увеличения в размерах узелков сжимается мочеиспускательный канал и нарушается нормальное функционирование мочеполовой системы, поэтому ложные позывы мочеиспускания не должны оставаться без внимания.
Методы диагностики лямблиоза
Лямблиоз не имеет специфических симптомов, а проявления его разнообразны. Поэтому типична ситуация, когда человек лечится у разных специалистов по поводу разных симптомов, а лямблиоз при этом остаётся не выявленным.
Обязательно следует сдать анализы на лямблии в следующих случаях:
- при склонности к кишечным заболеваниям, а также при хроническом их течении;
- при эозинофилии (присутствии в крови повышенного количества эозинофилов);
- при аллергических проявлениях;
- в случае кишечного расстройства, полученного при выезде за рубеж, особенно в южные и экзотические страны;
- в случае невротических симптомов, особенно на фоне кишечных расстройств.
Лямблиоз устанавливается на основании лабораторных исследований. Для диагностики лямблиоза обычно используются:
Микроскопическое исследование
Исследуется кал – на наличие цист лямблий, и содержимое кишечника – на наличие вегетативных форм.
Серологический анализ крови
С помощью серологического анализа устанавливается присутствие в крови антител к лямблиям.
Исследование кала
Иммунологический анализ позволяет обнаружить в кале специфический антиген лямблий.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Бепантен: применение для новорожденных
Эффективно стимулировать заживление поврежденной кожи малыша помогают средства на основе декспантенола – провитамина В5. В линейке продуктов Бепантен для грудничков представлены два препарата: крем и мазь. Несмотря на то, что оба средства содержат одно и то же действующее вещество, они имеют различные характеристики и свойства.
Какой Бепантен лучше для новорожденных и как определиться с выбором?
Крем, благодаря своей легкой текстуре и мягкой консистенции, очень быстро впитывается с поверхности кожного покрова, увлажняет и смягчает его. Согласно инструкции, крем применяется с целью ухода за сухой и чувствительной кожей. Кроме того, Бепантен крем для новорожденных можно использовать каждый день для профилактики и лечения сухости кожи, увлажнения нежной детской кожи.
Для профилактики и лечения пеленочного дерматита обычно больше подходит более густая и жирная мазь. Провитамин В5 в ее составе стимулирует естественные процессы заживления, нормализует обмен веществ в области поражения, а также оказывает умеренный противовоспалительный эффект.
Кроме того, Бепантен мазь для новорожденных, благодаря наличию в составе повышенной концентрации натурального ланолина, оказывает защитную функцию. При нанесении средства образуется своеобразный дышащий барьер, который не дает раздражителям (моча, пот, фекалии) повреждать нежную кожу малыша. В то же время такая защита не препятствует кожному дыханию, что позволяет использовать мазь в любое время года.
Многих мам волнует вопрос: можно ли мазать новорожденного Бепантеном при повышенной чувствительности кожи? Аллергия на Бепантен мазь и крем наблюдается крайне редко. Оба средства прошли клинические исследования, имеют благоприятный профиль безопасности и подходят для ежедневного применения.
Моча розового цвета — что делать родителям
Что же делать, если вы заметили, что моча малыша изменила цвет? Если вы абсолютно уверены в том, что ваш ребенок не принимал никаких лекарств и не употреблял в пищу «цветных» продуктов, то первое, что надо сделать — показать малыша врачу. Только специалист может определить причины изменения цвета мочи.
Общий анализ мочи и УЗИ почек грудничка помогут точно установить имеется ли у него заболевание мочевыводящих путей или причина изменения цвета мочи заключается в чем-то другом. Ну, а пока результаты обследования не получены, можно сделать следующее:
- При высокой температуре или обезвоживании организма давайте ребенку достаточное количество жидкости. Это уменьшит концентрацию мочи и вернёт ей нормальный цвет.
- Если розовые пятна обнаружились на подгузниках, попробуйте сменить их марку, или, хотя бы на время откажитесь от них, просто пеленайте малыша «по старинке» в матерчатые пеленки.
- Следите за питанием малыша — временно откажитесь от всех «красящих» продуктов.
Как видите, причины того, что моча малыша стала розового цвета, могут быть самыми разными. И впадать в панику не стоит, надо просто проконсультироваться у профессионала, и всё будет в порядке. Ведь даже если малыш действительно заболел, своевременная диагностика и правильное лечение позволят добиться полного выздоровления.
Gnomik.ru
Причины плохой работы почек
Причины нарушений в работе почек могут быть разными:
- Нарушение кровоснабжения. Моча образуется в результате клубочковой фильтрации. При этом вода с растворенными в ней веществами поступает из крови. Если давление падает, то крови в почки поступает недостаточно и образование мочи сокращается. Давление может упасть из-за травмы, инфаркта, кровотечения, септического или анафилактического шока. Состояние острое и требует немедленной реакции.
- Поражение почечной паренхимы. Речь идет о ткани, которая покрывает поверхность почек. Внешний слой – это клубочки, которые фильтруют кровь, внутренний слой – канальцы, по которым проходит жидкость, прежде чем попасть в чашечки и лоханки. Здесь в кровь попадают необходимые вещества, то есть происходит реадсорбция. Таким образом, при поражении паренхимы возникает нарушение в процессах фильтрации и реадсорбции. Каким образом может повреждаться паренхима? При нефрите, пиелонефрите, гломерулонерите, мочекаменной болезни паренхима может перерождаться в соединительную ткань. В результате функция нарушается и возникает почечная недостаточность. Такой процесс будет не острым, а хроническим. Если же паренхима повреждается из-за травмы, инфаркта почки, то почечная недостаточность будет острой.
- Непроходимость мочевыводящих путей. Из-за различных процессов может возникать обструкция мочеточников, то есть их непроходимость. В результате отток мочи из почек нарушается. Непроходимость может быть вызвана закупоркой конкрементом, то есть камнем, гематомой или в результате сдавливания опухолью. Обычно закупорка возникает в одном мочеточнике.
Методы исследования
Основными методами диагностики гидронефроза у детей являются: ультразвуковое исследование, экскреторная урография, нефросцинтиграфия (динамическая, статическая), цистография.
Ультразвуковое исследование почек прекрасный метод как для скринингового, так и диагностического обследования пациентов. Данным методом можно выявить расширение чашечно-лоханочной системы почки у детей любого возраста. Главным преимуществом метода является его безопасность.
У младенцев первых месяцев жизни необходимо проводить дифференциальный диагноз гидронефроза с пиелоэктазией или функциональным расширением ЧЛС, которое исчезает самостоятельно в течении 3-6 мес.
С целью дифференциальной диагностики функциональных нарушений и механической обструкции большое значение имеет ультрасонография с лазиксом при достаточной водной нагрузке.
Признаками органической обструкции считают:
1. Расширение чашечно-лоханочной системы более 30 % от исходного размера в течение более 60 мин.
2. Появление болевого синдрома, тошноты и рвоты.
3. Уменьшение скорости почечного кровотока и повышение на 15% индекса сопротивления на фоне лазиксной нагрузки.
4. Признаки гипертрофии контрлатеральной почки.
Бактериальная инфекция глубокого слоя кожи
Возникает при попадании микробов вглубь дермы.
Фурункул
Сначала появляется болезненный узел, затем в его центре созревает гнойник. Через 5–7 дней он вскрывается, выделяется гнойно-некротический стержень, ранка рубцуется. Когда очагов больше одного, говорят о фурункулёзе.
Карбункул
Это несколько фурункулов, соединившихся в общий инфильтрат. Место выглядит как опухоль багрово-синюшного цвета. Нарастает боль, страдает самочувствие, поднимается температура тела. После вскрытия образования остаётся глубокая язва, заживающая рубцом.
Акне (угри)
— воспаление протоков сальных желёз из-за закупорки. На лице, груди, плечах образуются гнойнички. Их содержимое ссыхается до корок, после отторжения которых остаются рубцы или синюшные пятна.
Гидраденит
Гнойное воспаление потовых желёз. Процесс нередко рецидивирует. Излюбленная локализация — подмышки, паховые складки, под молочными железами. Возникают глубокие болезненные узлы, синюшно-красные снаружи. Вскрываются с отделением жидкого гноя.
Рожа
Возникает у людей, индивидуально предрасположенных. Очаги воспаления чётко ограничены. Зона поражения отёчная, горячая, ярко-красного цвета, с лопающимися пузырями. Болезнь сопровождается лихорадкой, интоксикацией, сильной болью.
Глубокие пиодермии могут осложняться воспалением лимфатических сосудов и узлов, абсцессом, сепсисом.
Признаки нарушений в работе почек
- Интоксикация – повышенная температура, плохое самочувствие, усталость и вялость, причем даже в состоянии покоя, утрата аппетита.
- Отеки – если по утрам вы фиксируете отеки, то это значит, что в организме накопилась жидкость, то есть почки ее не вывели. Утром отеки локализуются на руках и лице, но при обострении могут присутствовать и по всему телу, распространяясь и на ноги. В первую очередь отеки появляются под глазами, поэтому первые симптомы будут заметны по лицу. Если на отечную ткань надавить пальцем, то она станет блеклой.
- Проблемы с мочеиспусканием – если вы заметили, что мочи стало меньше, или больше, моча стала выводиться часто и малыми порциями, позывы частые, даже ночью, присутствует жжение, давление, то этот признак будет напрямую указывать, что что-то не в порядке с почками.
- Изменения в моче – речь идет о ее цвете, мутности, наличия примесей гноя и крови. Моча может стать пенистой или обрести цвет мясных помоев, ее запах может стать сильно неприятным.
- Боль в области поясницы – такие ощущения сопровождают обычно острые нарушения в работе почек, например мочекаменную болезнь. При хронических проблемах боли возникают редко. Боль может локализоваться с одной стороны или сразу с двух, могут быть острыми или носить ноющий характер, могут отдавать в бедро, паховую область или низ живота.
- Металлический привкус во рту, сухость и неприятный запах изо рта – запах аммиака изо рта может присутствовать из-за нарушения оттока мочи, так как в результате плохой работы почек в организме увеличивается содержание мочевины. При этом может мучить жажда и сухость во рту.
- Рвота, тошнота – при интоксикации организма, в частности при накоплении в крови мочевины, могут возникать рвота и тошнота. Чаще это проявляется по утрам.
- Повышение давления – если повышено давление и его не удается сбить гипотензивными препаратами, то вероятно гипертензия может быть вызвана нарушениями в работе почек.
Классификация пеленочного дерматита
Общепринятой классификации в медицине на данный момент не существует. В зависимости от факторов, спровоцировавших явление, а также от локализации и уровня тяжести раздражения, можно выделить следующие виды пеленочного дерматита:
- дерматит, возникший в результате трения – наиболее часто встречающаяся форма заболевания, вызванная контактом кожи ягодиц и внутренней стороны бедер с мочой и калом, обычно встречается у грудных детей второй половины первого года жизни (7-12 месяцев);
- контактный ирритантный пеленочный дерматит – покраснения и высыпания локализуются в области лобка, анального отверстия, внутренней части бедер и нижней части живота, уровень поражения может варьировать от слабого покраснения до сильного раздражения с появлением папул и эрозий;
- дерматит, осложненный кандидозом – причиной заболевания являются грибки кандида, для заболевания характерно наличие эриматозных пятен на выпуклых поверхностях и в паховых складках, высыпания локализуются на нижней части живота, на попе, могут выходить за пределы подгузника.
Для того, чтобы определить, чем лечить пеленочный дерматит, обращают внимание на причины, его спровоцировавщие. Иногда достаточно чаще менять памперс и уделить больше внимания гигиене кожи ребенка
Если пеленочный дерматит вызван грибками, требуется применение противогрибковых средств. Для этого нужно рассмотреть, почему возникает раздражение от подгузников.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Лечение заболевания
Лечебная терапия назначается по результатам обследования в зависимости от причины вызвавшей воспаление и направлена на устранение воспалительного процесса, уменьшения зуда и снятия отечности. Для этого применяются следующие препараты.
- Местные антисептики для санации наружных половых органов и влагалища.
- Бактериальные препараты по результатам бакпосева.
- Антибиотики место и системно.
- Антигистаминные и противовоспалительные препараты.
- Противовирусные или антимикотические средства.
При появлении первых симптомов заболевания необходимо сразу обратиться к детскому врачу гинекологу. При длительном течении заболевания без необходимой терапии вульвовагинит чреват различными осложнениями – сужением вагины, некрозом стенок влагалища и шейки матки. Кроме того, воспаление может затронуть органы мочевыводящей системы или внутренние половые органы – матку и придатки.
С любыми патологиями гинекологического профиля у детей обращайтесь к специалистам медицинских центров «Гайде». Детские врачи гинекологи проведут прием максимально тактично и аккуратно, без боли и неприятных ощущений у ребенка. Записаться на консультацию можно по телефонам, указанным на сайте.
Как понять, что у ребенка закупорен слезный канал
Первые симптомы закупорки слезного канала появляются у новорожденных детей. Обычно в этом случае специалисты составят врожденную форму заболевания. Родители замечают у малыша склонность к слезоточивости.
| Если заболевание спровоцировано попаданием околоплодных вод с образованием слизистой пробки, проблему легко решить с помощью легкого массажа глаз. Этот метод не дает облегчение при врожденной форме заболевания и наличии определенных анатомических дефектов. |
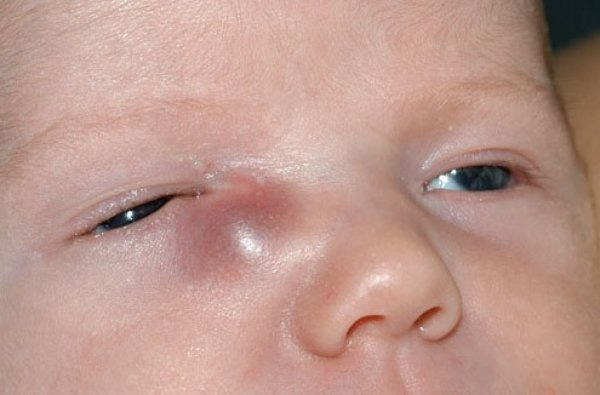 Симптомы закупорки слезного канала обостряются при плаче ребенка. Дети чувствительны к яркому свету, низким температурам и ветреной погоде. Постоянный застой слезной жидкости приводит к нарушению зрения, которое сопровождается появлением характерной «пелены» перед глазами. Постоянное стекание слез по щекам вызывает раздражение кожи и повышает риск присоединения вторичной инфекции. В таком случае на веках ребенка появляются желто-зеленые корки, при этом ресницы обычно склеиваются друг с другом. Заболевание может осложняться дакриоциститом, непроходимостью слезных путей с формированием конкрементов.
Симптомы закупорки слезного канала обостряются при плаче ребенка. Дети чувствительны к яркому свету, низким температурам и ветреной погоде. Постоянный застой слезной жидкости приводит к нарушению зрения, которое сопровождается появлением характерной «пелены» перед глазами. Постоянное стекание слез по щекам вызывает раздражение кожи и повышает риск присоединения вторичной инфекции. В таком случае на веках ребенка появляются желто-зеленые корки, при этом ресницы обычно склеиваются друг с другом. Заболевание может осложняться дакриоциститом, непроходимостью слезных путей с формированием конкрементов.
Как ребенок может заразиться эшерихиозом?
E.coli передаются обычно пищевым или водным путем, а также воздушно-пылевым и контактно-бытовым, в том числе от человека к человеку. Известны и случаи заражения от домашних животных. На поверхностях предметов комнатной температуры они могут выживать более 100 дней, в молоке – до месяца (причем прекрасно в нем размножаются), в детских смесях для питания – до 3 месяцев. Не погибают при высушивании. При этом у многих штаммов выработалась резистентность ко многим антибиотикам. Гибнут они только при кипячении и при обработке дезинфицирующими средствами.
Сезонный подъем заболеваемости зависит от штамма: у ЭПЭК это зима-весна, у прочих – лето.
Исходя из этого, профилактика колибактериоза сводится к соблюдению общепринятых гигиенических норм: мыть с мылом руки и предметы, которые грудничок может взять в рот, мыть овощи и фрукты, по возможности подвергать продукты термической обработке.
Классификация
Существует несколько типов классификации вагинального кандидоза. В зависимости от особенностей течения выделяют острую и хроническую (рецидивирующую) формы болезни. В первом случае патология характеризуется яркими симптомами и возникает не чаще четырех раз в год. При хронизации симптоматика, как правило, менее выражена, а само заболевание рецидивирует 4 раза в год и чаще.
В зависимости от наличия осложнений выделяют неосложненный и осложненный вагинальный кандидоз. В первом случае процесс протекает относительно легко и достаточно быстро купируется при подборе адекватной терапии. Как правило, он возникает у женщин, не имеющих дополнительных факторов риска (сахарный диабет, иммунодефицитное состояние различного происхождения).
Осложненная форма вагинального кандидоза характеризуется выраженными признаками, негативным образом влияющими на повседневную жизнь пациентки. Как правило воспаление распространяется на наружные половые органы, провоцирует появление язв и трещин. Такая форма часто рецидивирует.
Локализация патологического процесса позволяет выделить три формы заболевания:
- вагинит: воспаление затрагивает только слизистую влагалища;
- вульвовагинит: поражены наружные половые органы и влагалище;
- цервицит: в процесс вовлекается шейка матки.
Красная моча
Такое состояние, называемое гематурией, возникает при попадании крови в мочевыводящие пути. Незначительный красноватый оттенок говорит о небольшой концентрации крови – микрогематурии, а ярко-красный цвет свидетельствует о макрогематурии. Это признак серьезного кровотечения в мочевыводящей системе.
Гематурию вызывают:
- Травмы почек, мочеточников, мочевого пузыря, при которых происходит разрушение кровеносных сосудов и попадание кровяных телец в мочевыделительную систему.
- Воспалительные процессы в почках, мочевом пузыре и предстательной железе, при которых также повреждаются мелкие сосуды. Красноватый цвет – частый признак ЗППП и других инфекций.
- Мочекаменная болезнь, сопровождающаяся выходом камня из почки. В результате слизистая мочеточника травмируется камешком, что приводит к гематурии. Состояние сопровождается значительными болями в пояснице и внизу живота.
- Выделение большого количества уратов – солей мочевой кислоты. Такое состояние, называемое урикемией, – признак подагры – болезни, сопровождающейся воспалением суставов.
- Злокачественные опухоли, которые кровоточат при распаде. При раковых поражениях оттенок варьируется от ярко-красного до цвета мясных помоев.
- Массовая гибель красных телец – эритроцитов. Такая ситуация возникает при инфекционных заболеваниях, отравлениях, укусах змей и переливании крови, несовместимой по группе.
Поэтому такое окрашивание – признак серьёзного осложнения – гемолитической анемии, сопровождающейся падением уровня гемоглобина и эритроцитов. В результате кислород не доставляется в ткани, что вызывает кислородное голодание, опасное для жизни.
Красное окрашивание может быть вызвано употреблением большого количества свеклы. Такое состояние называется битурией. Само по себе оно не опасно, но указывает на проблемы с ЖКТ и недостаток железа в организме. Поэтому при таком симптоме желательно сдать кровь на анемию и проверить желудочно-кишечный тракт.
Как происходит мочеиспускание
Функция регулирования позывов к мочеиспусканию лежит на мочевом пузыре, который представляет собой полый мешочек со стенками из мышечных волокон. В нем собирается моча из почек, и когда он наполняется полностью, стенки сокращаются и происходит его опустошение. При этом в головной мозг поступают соответствующие сигналы, которые и вызывают ощущение позыва мочеиспускания. Присутствие веществ, обладающих раздражающим действием на мочевыводящие пути, может сбивать нормальную реакцию мочевого пузыря и вызывать ложные позывы к мочеиспусканию. К таким веществам можно отнести алкоголь, кофе, чай, заменитель сахара ньютрасвит.
После антибиотиков
Во время лечения антибиотиками доктора нередко назначают препараты — пробиотики, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Зачастую, антибиотики могут нанести урон ее составу. Сам пробиотик, длительность и кратность его приема назначает врач. В некоторых случаях его назначение не нужно. Также докторами рекомендовано соблюдение диеты с исключением жаренного, жирного, копченостей и консервантов. В рационе питания ребенка должно быть как можно больше свежих овощей, фруктов, богатых клетчаткой и витаминами.
Нежелательные реакции
Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Диагностика
Покраснение мочи у ребенка может быть признаком естественных процессов, протекающих в организме. Если же такое состояние урины наблюдается на протяжении 3-4 дней, стоит бить тревогу и посетить специалиста. В первую очередь врач назначает проведение общего анализа мочи, по результатам которого подтверждают или опровергают развитие в организме воспаления.
Если это необходимо, проводят дополнительные диагностические мероприятия, к которым можно отнести:
- ультразвуковое исследование таких почек, как почки и мочевой пузырь (УЗИ);
- общий анализ крови, с помощью которого устанавливают количественные показатели составляющих;
- рентгенографию почек.
Кроме того, может потребоваться анализ мочи по Нечипоренко, который проводят для исследования органов мочевыводящих путей, если обычный анализ не выявил присутствие в организме инфекции. Еще одна эффективная методика выявления причины покраснения мочи – анализ по Каковского-Аддису.
В любом случае не стоит заниматься самолечением и искать причину самостоятельно. Определить, почему покраснела моча у ребенка, под силу только специалисту.








