Диагностика риска развития атеросклероза
Содержание:
- Холестерин – вред или польза?
- При каких эндокринных заболеваниях выпадают волосы
- Расшифровка результата:
- Нормы и результаты липидного профиля
- Нужно ли повышать
- Как быть вегетарианцам
- Почему этот показатель так важен?
- Причины низкого коэффициента атерогенности
- Причины понижения
- В чем важность индекса атерогенности
- Нормы у мужчин и женщин
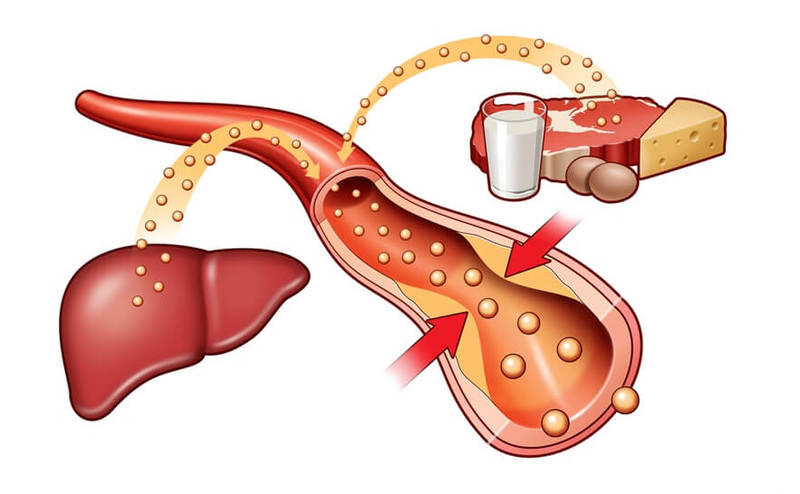
Холестерин – вред или польза?
Таким образом, холестерину хватает полезной работы в организме. И, тем не менее, правы ли те, кто утверждает, что холестерин вредит здоровью? Да, правы, и вот почему.
Весь холестерин делится на две основные разновидности – это липопротеины высокой плотности (ЛПВП) или так называемый альфа-холестерин и липопротеины низкой плотности (ЛПНП). Обе разновидности имеют свой нормальный уровень в крови.
Холестерин первого типа принято называть «хорошим», а второго – «плохим». С чем связана подобная терминология?
С тем, что липопротеины низкой плотности склонны откладываться на стенках сосудов. Именно из них состоят атеросклеротические бляшки, которые могут закрыть просвет сосудов и вызвать такие тяжелые сердечно-сосудистые заболевания, как ишемическая болезнь сердца, инфаркт и инсульт.
Однако это случается лишь в том случае, если в крови в избытке присутствует «плохой» холестерин и норма его содержания превышена. Кроме того ЛПВП ответственны за удаление ЛПНП из сосудов.
Стоит отметить, что деление холестерина на «плохой» и «хороший» довольно условно. Даже ЛПНП чрезвычайно важны для функционирования организма, и если их из него убрать, то человек просто не сможет жить. Речь идет лишь о том, что превышение нормы ЛПНП гораздо опаснее, чем превышение ЛПВП.
Также важен такой параметр, как общий холестерин – количество холестерина, в котором учитываются все его разновидности.
Как холестерин оказывается в организме? Вопреки распространенному мнению, большая часть холестерина генерируется в печени, а не поступает в организм вместе с пищей. Если рассматривать ЛПВП, то этот тип липидов практически целиком формируется в этом органе.
Что касается ЛПНП, то тут все сложнее. Примерно три четверти «плохого» холестерина образуется также в печени, а вот 20-25% действительно поступает в организм извне. Вроде бы немного, но на самом деле, если у человека концентрация плохого холестерина приближается к предельной, и его вдобавок много поступает с пищей, а концентрация хорошего холестерина низка, то это может вызвать большие проблемы.
Именно поэтому человеку важно знать, какой у него холестерин, какая норма у него должна быть. И это не только общий холестерин, ЛПВП и ЛПНН
В состав холестеринов входят также липопротеины очень низкой плотности (ЛПОНП) и триглицериды. ЛПОНП синтезируются в кишечнике и ответственны за транспортировку жиров в печень. Они являются биохимическими предшественниками ЛПНП. Однако присутствие в крови этой разновидности холестерина незначительно.
Триглицериды – сложные эфиры высших жирных кислот и глицерина. Они являются одними из самых распространенных жиров в организме, выполняя очень важную роль в обмене веществ и являясь источником энергии. Если их количество находится в пределах нормы, то беспокоится не о чем.
Другое дело – их превышение. В таком случае они столь же опасны, как и ЛПНП. Повышение триглицеридов в крови свидетельствует о том, что человек больше потребляет энергии, чем сжигает. Это состояние называется метаболическим синдромом. При таком состоянии увеличивается количество сахара в крови, повышается давление и появляются жировые отложения.
Понижение уровня триглицеридов может быть связано с заболеваниями легких, гипертиреозом, дефицитом витамина С. ЛПОНП – это разновидность холестерина, нормы которого также очень важны
Эти липиды тоже принимают участие в засорении сосудов, поэтому важно следить, чтобы их количество не выходило бы за установленные пределы
При каких эндокринных заболеваниях выпадают волосы
Заболевания щитовидной железы
Щитовидная железа вырабатывает гормоны (тироксин, трийодтиронин), которые регулируют все процессы в организме человека, в том числе и рост волос. Очень часто при заболеваниях щитовидной железы — гипотиреозе, гипертиреозе — начинает меняться структура волос, из-за чего при мытье и расчесывании волосы легко повредить, отчего они выпадают. Гормоны щитовидной железы являются мощнейшим регулятором белкового обмена, волос отчасти состоит из белка, поэтому, когда нарушается уровень этих гормонов, нарушается белковый обмен, волосы страдают.
Выпадение происходит по диффузному типу, то есть потеря волос резкая, но при этом равномерная по всей волосистой части головы. У женщин признаки патологического выпадения волос лучше всего обнаруживаются в верхней части их роста. Если эти зоны начинают «отодвигаться» назад, или кожа в этой области просвечивает, это признак выпадения вне нормы.
Что делать:обратиться к эндокринологу и сдать анализы крови на гормоны щитовидной железы (Т3, Т4, ТТГ, АТ к ТПО).
На нарушение функции щитовидной железы дополнительно указывают такие проявления, как резкая потеря или набор веса, дрожь в руках, учащенное сердцебиение, беспричинная смена настроения, нервозность, раздражительность, плаксивость, утомляемость, повышенная потливость.
Гинекологические заболевания
Андрогенная алопеция — выпадение волос в теменной и височно-лобной областях, связанное с воздействием мужских половых гормонов андрогенов на волосяные фолликулы. Обозначим, при каких женских заболеваниях выпадают волосы по андрогенетическому типу: поликистоз яичников, опухоли яичников.
Например, при поликистозе снижается выработка женских половых гормонов эстрогенов, а мужского полового гормона тестостерона становится больше, из-за чего наблюдается волосопад.
Что делать: сдать анализ крови на эстрадиол, лютеинизирующий гормон, ФСГ, пролактин, прогестерон, тестостерон и его фракции.
На заболевания половой сферы дополнительно могут указывать нарушение менструального цикла, угревая сыпь, избыточный рост волос на теле (гирсутизм). Если вы отмечаете у себя подобные проявления, имеет смысл обратиться к гинекологу-эндокринологу.
Эндокринопатии со стороны надпочечников
Синдром Иценко-Кушинга часто приводит к выпадению волос. Это нейроэндокринное заболевание характеризуется повышенной продукцией гормонов коры надпочечников.
Что делать: сдать анализ крови на гормон кортизол.
Это заболевание можно распознать по ожирению с типичным отложением жировой клетчатки в области лица, шеи, груди и живота; появлению растяжек, избыточному оволосению тела по мужскому типу.
Эндокринопатии со стороны поджелудочной железы
К группе эндокринных заболеваний, приводящих к выпадению волос, также относится сахарный диабет. При СД 1-го и 2-го типа снижается выработка гормона поджелудочной железы инсулина. В результате нарушается баланс других гормонов, а гормональный дисбаланс ведет к потере волос.
Важно знать: физическая нагрузка позволяет поддерживать гормональный баланс, что регулирует рост волос.
Расшифровка результата:
1). Холестерин — важнейший показатель липидного обмена.

80 % холестерина образуется в самом организме в печени, кишечнике, почках, надпочечниках, половых железах и только 20% поступает с пищей извне с продуктами животного происхождения (яйца, сливочное масло, мясо ). Содержание холестерина в крови в значительной степени зависит от возраста и пола.
Холестерин ВЫШЕ нормы:
— наследственная липопротеинемия
— заболевания печени
— гломерулонефрит, хроническая почечная недостаточность
— гипотиреоз
— подагра
— сахарный диабет
— беременность
— ишемическая болезнь сердца
— злокачественные болезни поджелудочной железы и предстательной железы
— пища, богатая холестерином и ненасыщенными жирными кислотами
— прием некоторых лекарств, таких как андрогены, диуретики и т.д.
Холестерин НИЖЕ нормы:
— кахексия, голодание
— ожоги
— нарушение всасываемости в кишечнике
— тяжелые острые заболевания и инфекции
— сепсис
— гипертиреоз
— гиполипопротеинемия
— умственная отсталость
— прием лекарств, которые снижают уровень холестерина
— пища с низким содержанием холестерина
2) Триглицериды – главные липиды в крови, которые дают энергию клеткам.
В основном поступают с пищей, и немного синтезируются в печени и кишечнике.

Триглицериды ВЫШЕ нормы:
— первичные гипертриглицеридемия (семейные по разным фенотипам)
— ишемическая болезнь сердца, инфаркт миокарда, стенокардия, атеросклероз
— ожирение
— вирусные гепатиты и цирроз
— сахарный диабет
— гипотиреоз
— панкреатит острый или хронический
— беременность
-талассемия
Триглицериды НИЖЕ нормы:— гиполипопротеинемия
— гипертиреоз- гиперпаратиреоз
— недостаточность питания
— синдром мальабсорбции (нарушения всасываемости в кишечнике)
— хронические заболевания легких
— прием гепарина, витамина С, прогестинов
3). Холестерин – ЛПВП – липопротеиды высокой плотности или «хороший» холестерин – это липопротеиды, который переносят холестерин из периферической крови в печень. У женщин ЛПВП выше, чем у мужчин.

4). Холестерин — ЛПНП – липопротеиды низкой плотности или «плохой» холестерин ЛПНП осуществляют транспорт липидов, включая холестерол, от одних клеток к другим. Уровень ЛПНП более 3,37 ммоль/л указывает на фактор развития атеоросклероза, а более 4,14 на высокий риск развития атеросклероза и ишемической болезни сердца.
5). ЛПОНП – липопротеиды очень низкой плотности – маркер атерогенности. Осуществляют транспорт экзогенных липидов в плазме. Они транспортируют триглицериды из печени в периферические сосуды.
Нормы и результаты липидного профиля
Общий холестерин (холестерол) – имеет непосредственную взаимосвязь с рисками атеросклероза и заболеваний сердца. Этот жир является постоянным компонентом крови. Частично продуцируется печенью и попадает в организм с пищей. Необходим для сохранения целостности клеточных мембран и повышения эластичности сосудов. Избыток холестерина ведет к атеросклеротическим поражениям сосудов и ИБС. Гиперхолестеринемия может иметь генетическую этиологию, но чаще зависит от алиментарных причин (пищевых привычек).
Нормы:
- 75-169 мг / 100 мл для лиц моложе 21 года;
- 100-199 мг / 100 мл для лиц старше 21 года.
Липопротеины высокой плотности (ЛПВП, или «хороший» холестерин) – уникальная липидная фракция, представляющая собой комбинацию белка и жира, препятствующая отложению холестериновых бляшек на стенках сосудов. Связывает избыток холестерола и направляет его в печень. Чем выше показатель уровня концентрации ЛПВП в организме – тем меньше риск развития сердечнососудистых заболеваний.
Нормы:
Более 40 мг / 100 мл.
Липопротеины низкой плотности (ЛПНП, или «плохой» холестерин) – наиболее опасные атерогенные липидные вещества. Повышают уровень холестерола и распространяют его по клеткам и тканям организма, формируя атеросклеротические бляшки на стенках сосудов. Избыток фракций в крови может спровоцировать развитие тяжелых сердечнососудистых патологий, включая ИБС и инфаркт миокарда. Значительное повышение ЛПНП в крови может привести к внезапному летальному исходу. Снижение концентрации ЛПНП – главная цель адекватного лечения пациентов группы риска.
Нормы:
- Менее 70 мг / 100 мл для пациентов, входящих в группу риска (в частности, имеющих нарушения метаболизма, сахарный диабет, гиперхолестеринемию, сердечнососудистые заболевания в анамнезе);
- Менее 100 мг / 100 мл для пациентов с высокими рисками сердечнососудистых патологий и имеющих несколько катализаторов к ним (ожирение, гиподинамия, курение и т.д.);
- Менее 130 мг / 100 мл для пациентов с низким риском развития ИБС, атеросклероза и подобных сосудистых заболеваний.
Триглицериды – нейтральные плазменные фракции липидов, получаемые телом с пищей. Их уровни повышены у лиц, страдающих сахарным диабетом и ожирением в любой стадии. Высокая концентрация триглицеридов в крови отмечается у людей с пристрастием к спиртным напиткам и алкоголизмом. Нарушение может быть связано с дисфункциями щитовидной железы и печеночными патологиями. Триглицериды не влияют на состояние сосудов напрямую, в отличие от ЛПНП, однако существенно повышают риск развития соответствующих заболеваний.
Нормы:
Менее 150 мг / 100 мл.
Нужно ли повышать
Если понижен индекс атерогенности – это очень плохо, поскольку со 100% гарантией предупреждает о возможности развития множества серьезных заболеваний, значительном повышении риска развития алкоголизма или наркомании
С этой точки зрения нужно обращать внимание на следующую симптоматику, которая соответствует пониженному КА:
- резкое снижение аппетита;
- мышечная слабость;
- примесь жира в кале (стеаторея);
- резкие перепады настроения;
- снижение половой активности;
- уменьшение тактильной чувствительности;
- увеличение лимфоузлов без видимой причины.
Все это – показания для сдачи биохимического анализа. Выявление пониженного индекса атерогенности требует коррекции. Кажется, что можно обойтись самолечением, усилив свой ежедневный пищевой рацион животными жирами. Но это опасное заблуждение. Один неверный шаг, и человек сталкивается с фатальными осложнениями на фоне кажущегося здоровья. Адекватную терапию может назначить только врач. Первым, к кому следует обратиться при низком КА – эндокринолог, затем – кардиолог, диетолог, терапевт.
Специальных лекарственных средств, поднимающих уровень холестерина, сегодня не существует. Выход – диета, которая приостановит падение показателей (в идеале – предупредит их). Правила самые нехитрые:
- полное табу на алкоголь, сигареты, наркотики;
- введение в рацион питания морепродуктов, жирных сортов морской рыбы, субпродуктов, свинины, говядины, баранины, жирных сыров, яиц во всех вариантах, сливочного масла, оливок, оливкового масла;
- для нейтрализации ЛПНП («плохого» холестерина) обязательны овощи-фрукты в неограниченном количестве, зелень – все, что содержит витамин С (природный антиоксидант).
Движение – еще один путь к нормализации липидного обмена. Нормальный уровень холестерина – главная цель для врача и пациента.
Как быть вегетарианцам
Поскольку наша печень способна вырабатывать холестерин самостоятельно, некоторые люди решили, что они могут и должны обходиться без экзогенных животных жиров. Их называют вегетарианцами. Но, несмотря на научные исследования, доказывающие полную химическую и биологическую идентичность экзогенных и эндогенных жирных спиртов (которые синтезируются человеческим организмом), врачи не выступают за полный отказ от животных жиров.
Объяснение простое: количество, качество и соотношение растительных и животных жиров в пище влияют на деятельность мозга, который на 60% состоит из холестерина. Ненасыщенные жирные кислоты омега-3 особенно важны для нервной системы. Их можно найти только в морепродуктах, жирной рыбе (скумбрия, тунец, палтус, лосось, сельдь, форель, лосось), оливках, грецких орехах и семенах льна.
Если этих кислот недостаточно, организму грозит настоящая катастрофа. В первую очередь страдают дети и беременные:
- нарушена память;
- не сосредотачивайтесь;
- В первую очередь страдают наиболее эмоциональные дети и беременные женщины: у них нарушена память, им не хватает концентрации, они чувствуют уныние, депрессию и недостаток энергии.
Растительные жиры, эндогенные аналоги не могут решить проблему. Поэтому не каждый может быть вегетарианцем. Люди, не употребляющие животные жиры, автоматически имеют более низкий индекс атерогенности. Так что его надо увеличивать. Однако в такой ограничительной среде это проблематично.
Особенно страдают мужчины, чьи кровеносные сосуды, в отличие от женщин, уязвимы к любым колебаниям ЛПВП и ЛПНП. На самом деле, мужчинам необходимо есть высококалорийные продукты, потому что они потребляют больше калорий, чем женщины. Но они этого априори лишены. В такой ситуации совет однозначен:
- Перед переходом на вегетарианство не лишним будет проверить состояние липидного обмена для уточнения индекса атерогенности;
- После того, как решение принято, необходимо регулярно контролировать соотношение ЛПНП / ЛПВП, чтобы избежать риска летальных осложнений;
- В случае резкого снижения индекса атерогенности необходима консультация специалиста, а о вегетарианстве можно заставить забыть, чтобы восстановить запасы энергии, необходимые для работы, активной семейной и общественной жизни.
Некоторые люди пытаются «сэкономить немного жира» и становятся вегетарианцами. Это худший вариант, который на практике заканчивается AMI. Колебания холестерина самым негативным образом сказываются на кровеносных сосудах и сердце.
Почему этот показатель так важен?
Раньше врачи терапевтического и кардиологического профиля отправляли своих пациентов сдавать общий анализ крови, где выявлялся общий уровень липидов. Позднее, когда было выявлено положительное влияние холестерина высокой плотности, стало возможным оценивать соотношение липидов на более качественном уровне. Коэффициент атерогенности дает более четкое представление о том, чем именно питается человек, какой тип жиров преобладает в его пище, а также на каком уровне находится обмен его веществ.
Измеряется этот коэффициент в ммоль/л крови. Формула для нахождения коэффициента атерогенности очень простая. Необходимо липопротеины низкой плотности разделить на липопротеины высокой плотности. В анализе крови могут быть указаны только такие показатели, как содержание общего холестерина и липопротеинов высокой плотности. В данном случае необходимо вычесть из общего количества холестерина липопротеины высокой плотности, а затем полученную разность разделить на уже известный показатель липопротеинов высокой плотности. Формулу можно представить следующим образом:
Получается, что этот показатель указывает, насколько здоровый и правильный набор жиров в организме человека. Нормой считается коэффициент атерогенности, который укладывается в рамки 2,2 – 3,5, причем верхнюю границу в последнее время многие лаборатории понизили до 3,0. Таким образом, для большинства пациентов кардиологов понижение индекса атерогенности – это именно та цель, к которой они должны стремиться, в противовес общему снижению липидных компонентов крови. К слову, один лишь этот показатель при его повышении не говорит о том, что у пациента имеется атеросклероз, и хороший специалист проведет дополнительные исследования для уточнения клинической картины. Слишком низкие значения в рамках 1,9 – 2,2 не имеют клинического значения.
Причины низкого коэффициента атерогенности
В некоторых случаях коэффициент атерогенности составляет меньше принятой нормы. Обычно этот показатель колеблется в пределах 1.7-1.9 у здоровых женщин и мужчин, которые регулярно занимаются спортом и следят за своим питанием. Чем ниже этот коэффициент, тем чище и эластичнее ваши кровеносные сосуды.
Кроме того, данный показатель может снижаться в тех случаях, когда организм вырабатывать нормальное количество эстрогена.
Причиной низкого коэффициента атерогенности может быть:
- Длительный прием препаратов-статинов при гиперхолестеринемии;
- Длительная диета, которая заключается в отказе приема пищи с вредным холестерином;
- Занятия тяжелым активным спортом.
Коэффициент атерогенности – показатель, который помогает определить эффективность терапии по снижению холестерина. Он помогает врачу контролировать ход лечения, очищать кровеносные сосуды от накопившихся шлаков и атеросклеротических бляшек.
https://youtube.com/watch?v=_9M4cA2jEos
В составе препаратов по снижению этого уровня содержится большое количество липопротеинов высокой плотности. Они действуют как антидот на количество вредного холестерина.
Если вы решили самостоятельно назначить себе препараты-статины, велик риск развития серьезных осложнений. По этой причине ни в коем случае не занимайтесь самолечением.
При неправильно подобранной терапии медикаментозные средства снижают не только уровень вредного, но и полезного холестерина. Если вам не назначать эффективную схему лечения, велик риск развития серьезных осложнений.
Причины понижения
Почему бывает пониженный коэффициент атерогенности изучено недостаточно, несмотря на всю серьезность подобного отклонения от нормы. Среди основных причин называют:
- заболевания печени, в которой синтезируется 80% всего холестерина;
- искусственное ограничение жиров животного происхождения в рационе питания – диеты, лечебное голодание, вегетарианство;
- проблемы с системой пищеварения, в результате которых нарушается всасывание жиров в кишечнике;
- гипертермия на фоне инфекционных процессов в организме, требующая больших энергетических затрат;
- анемии, как следствие недостаточности системы кровообращения;
- стресс;
- интоксикации, пищевые отравления;
- неправильный или бесконтрольный прием статинов;
- чрезмерные физические нагрузки, в том числе – спортивные;
- прием препаратов: эстрогенов, антимикотиков, антибиотиков.
В чем важность индекса атерогенности
Проще говоря, индекс атерогенности раскрывает суть обменных процессов, происходящих в организме. Индекс помогает понять характер питания человека, определяет соотношение полезных и вредных жиров, циркулирующих в кровотоке, и оценивает работу печени, которая синтезирует холестерин. Индекс атерогенности позволяет прогнозировать риск атеросклероза, сердечно-сосудистых заболеваний и их осложнений.
Известно, что жиры поступают к человеку с пищей (20%) и синтезируются печенью (80%). Сами жиры в жидкости не растворяются, они гидрофобны, всегда всплывают на поверхность. Следовательно, из печени к клеткам по кровеносным сосудам они транспортируются белково-липидными соединениями — липопротеинами.
Когда жиры связываются с белками, они становятся либо с высокой, либо с низкой плотностью. ЛПНП — липопротеиды низкой плотности, атерогенные, т.е. опасные для человека, поскольку составляют основу образования атеросклеротических бляшек, сужающих просвет сосудов, влияющих на снабжение органов и тканей. ЛПНП и их предшественники — ЛПОНП (липопротеины очень низкой плотности) откладываются на внутренней мембране магистральных сосудов в месте микротравмы. Затем они покрываются каркасом из соединительнотканных волокон, окончательно кальцинированных. Атеросклеротическая бляшка готова.
Белковые и жировые соединения высокой плотности действуют как помощники человека в поддержании нормального сосудистого русла. ЛПВП — липопротеины высокой плотности очищают кровеносные сосуды от излишков жира, циркулирующего в кровотоке, перемещая его внутрь клетки. ЛПВП самые маленькие по размеру и легко проходят через сосудистые и клеточные мембраны. Если в крови больше ЛПВП, человек здоров, риск метаболического атеросклероза отсутствует. Преобладание ЛПНП требует коррекции липидного обмена.
Обычно CA не превышает трех единиц. Именно КА дает полную картину состояния липидного обмена и риска развития атеросклероза в случае его увеличения.
Пониженный индекс атерогенности свидетельствует о нарушениях репродуктивной системы человека, остеопорозе, возможной импотенции и патологии сердца. К низкому уровню холестерина нельзя относиться легкомысленно, независимо от общего состояния здоровья человека.
Нормы у мужчин и женщин
Коэффициент атерогенности равный 2-3 принято считать нормальным
Рост индекса до 3-4 показывает, что опасность умеренная и нужно обратить внимание на диету. Индекс больше 4-х ясно указывает, что риск развития ишемии сердца и атеросклероза очень высок
Диета в подобном случае просто необходима, а возможно и применение лекарственных препаратов, снижающих концентрацию ЛПНП в организме.
У мужчин диапазон коэффициента после 30 лет увеличивется. Он может составлять от 2,07 до 4.92.
С возрастом индекс также становится больше, а нормативы – выше. У мужчин в 40-60 лет коэффициент располагается в пределах от 3,0 до 3,5. Эти нормы справедливы лишь в случае, если отсутствуют признаки ишемии сердца во время физической работы.
К ним относятся:
- усиление биения сердца
- одышка;
- боль в груди;
- ощущение нехватки воздуха.
При наличии перечисленных симптомов допускается увеличение индекса атерогенности от 3,5 до 4,0.
Очень редко коэффициент атерогенности может достигать 5,0 и считаться нормальным для мужчин, находящихся в пожилом возрасте, имеющих определённые особенности: вес, превышающий норму или хронические патологии, а также другие причины. Не смотря на высокие показания индекса атерогенности, специального лечения не назначают.
Коэффициент атерогенности у мужчин несколько выше, нежели у женщин, однако в норме он все равно не должен превышать 3 условные единицы
При определении состояния организма женщин, учитывают возраст. Так у молодых представительниц прекрасной половины в возрасте от 20 до 30 лет показатель атерогенности менее 2,2 считается нормой. С возрастом он изменяется от 1,88 до 4,4. При достижении 40-60 лет коэффициент снижается и может быть меньше 3,2.
При ИБС у женщин индекс ниже 4,0 является допустимым.
Важно! При обнаружении повышенного коэффициента атерогенности не занимайтесь самолечением! Только специалист, обладающий достаточным опытом, может правильно составить схему терапии, подобрать необходимые лекарственные препараты. Кроме этого потребуется постоянный мониторинг состояния пациента и проведение липидограмм








