Симптомы сердечного приступа и первая помощь
Содержание:
- Симптомы и проявления ВСД
- Классификация
- Диагностика
- Наши врачи
- Лечение ВСД
- Курортное лечение больных сахарным диабетом
- Уход
- Сердечный приступ у женщин
- Почему мы
- Десятки симптомов вегетативно сосудистой дистонии
- Восстановление
- Симптомы ИБС
- Симптомы и первые признаки сердечного приступа
- Лечение сосудистых кризов
- Судорожные приступы
- Несколько слов о профилактике
- Симптомы и диагностика мышечных судорог
- Осложнения
- Когда обратиться к врачу
- Поведение во время приступа
Симптомы и проявления ВСД
Нарушение работы вегетативной нервной системы может затрагивать один или сразу несколько органов. В зависимости от этого, выделяют несколько типов вегетососудистой дистонии (также они называются синдромами), каждый из которых проявляет себя по-своему.
| Синдром | Симптомы |
| гипертонический синдром | учащение сердечного ритма, кратковременное повышение артериального давления (до 140-170/100 мм рт.ст.), которое снижается без приема лекарств |
| гипотонический синдром | понижение давления до 90/60 мм рт.ст., головные боли, слабость, головокружение, похолодание рук и ног |
| кардиалгический синдром | симптомы напоминают стенокардию, но не связаны с физической активностью: тянущая, распирающая боль и жжение в области сердца за грудиной |
| тахикардиальный синдром | учащение пульса до 90-120 ударов в минуту, повышение давления, ощущение вибрации в голове, покраснение лица |
| астенический синдром | метеозависимость, физическая слабость и усталость с самого утра, усиливающаяся к вечеру, снижение внимания, трудоспособности, а в положении лежа — комфортное самочувствие |
| висцеральный синдром | нарушение работы кишечника, боли и вздутие живота, метеоризм, расстройство пищеварения |
| респираторный синдром | першение и ощущение комка в горле, невозможность сделать глубокий вдох, боль и сдавленность в грудной клетке |
| смешанная форма | сочетание двух и более синдромов ВСД |
Если не лечить вегетососудистую дистонию
- сердца (гипертония, ишемия, инсульт и инфаркт)
- желудка и кишечника (атония (гипотонус) кишечника, гастрит)
- почек и мочеполовой системы (недержание мочи, заболевания репродуктивной системы у мужчин и женщин)
- психики и нервной системы (судороги, панические атаки).
Для всех синдромов, связанных с вегетососудистой дистонией, характерны периодические обострения — кризы или приступы. Во время приступа ВСД резко обостряются все проявления синдрома (тахикардия, обморок, одышка), в сопровождении панической атаки без видимых причин. Такие приступы могут длиться короткое или продолжительное время, а затем бесследно проходить.
Классификация
Главный критерий — по характеру патологического процесса. Вскользь уже упоминалось, что сердечный приступ — это упрощенное наименование двух явлений.
Каких именно:
Стенокардия
Обычно нестабильная форма. Суть ее заключается в нарушении нормального питания сердечной мышцы. Но объема поражения еще недостаточно для становления обширной деструкции кардиальных структур.
Для данной формы характерно постоянное, плавное или скачкообразное прогрессирование без признаков улучшения даже на фоне полной терапии.
Восстановление требует пожизненного приема препаратов без каких-либо гарантий. Эффективное лечение возможно только на 1-2 стадиях.
Инфаркт
Второй вариант коронарной недостаточности. Развивается в ответ на критическое сужение или закупорку артерий, питающих сердце.
Суть примерно та же — отмирание мышечных структур, только объем разрушенных клеток значительней. Ифаркт протекает сию минуту, лавинообразно, в отличие от стенокардии, когда на развитие того же состояния может потребоваться не один год, в этом основная разница.
Лечение в условиях реанимации, а затем кардиологического отделения. Перспективы туманны. Прогноз зависит от качества первой помощи и площади вовлечения в деструктивный процесс.
Диагностика
Вегетативная дистония – функциональное заболевание. Имеется нарушений функций, но нет никаких видимых изменений со стороны внутренних органов, нервной системы. Врач назначает обследование, цель которого – исключить другие заболевания, доказать, что все симптомы вызваны исключительно ВСД.
Наши врачи

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием

Беликов Александр Валерьевич
Врач-невролог, кандидат медицинских наук
Стаж 21 год
Записаться на прием

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Примерная программа обследования:
МРТ головного мозга
Стоимость: 14 000 руб.
Подробнее
- осмотр, во время которого врач может поставить предварительный диагноз.
- Электроэнцефалография (ЭЭГ) – исследование, во время которого изучают электрическую активность головного мозга.
- (, или ультразвуковое дуплексное сканирование) – исследование кровотока в сосудах головного мозга при помощи ультразвука.
- При необходимости назначается () и () головного мозга.
- Электрокардиография () и сердца (ЭХО-КГ) позволяют выявить изменения в функции и структуре сердца.
- Всем пациентам назначают и лабораторное обследование — анализы крови и мочи.
В многопрофильной клинике ЦЭЛТ имеется всё необходимое современное оборудование для проведения полноценного обследования.
Лечение ВСД
Лечение вегето-сосудистой дистонии осуществляется медикаментозными препаратами и другими консервативными средствами:
- Медикаментозные методы: витамины (B1, B6 – улучшают функционирование нервной ткани), адаптогены (препараты растительного происхождения, улучшающие восстановительные процессы в организме), ноотропы (улучшают работу головного мозга), сосудистые средства, успокоительные (при необходимости назначают антидепрессанты и транквилизаторы).
- Физиотерапия. Проводят электрофорез с лекарственными препаратами, лечение токами Дарсонваля.
- Массаж спины, шеи, головы.
- Лечебная физкультура.
- Иглорефлексотерапия
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
Так как заболевание имеет много причин и затрагивает различные функции организма, лечение вегето-сосудистой дистонии всегда должно подбираться индивидуально, врачом-неврологом. В ЦЭЛТ работают специалисты, имеющие богатый опыт работы с пациентами, страдающими ВСД.
Нередко пациенты проходят курсы лечения 1 – 2 раза в год в дневном или круглосуточном стационаре. Большое значение имеют реабилитационные мероприятия, санаторно-курортное лечение (минеральные ванны, грязи, плавание в бассейне и пр.). В промежутках между курсами пациенты должны вести здоровый образ жизни, чаще бывать на свежем воздухе, больше двигаться, закаляться, отказаться от вредных привычек.
При отсутствии лечения вегетативная дистония способна со временем приводить к хроническим заболеваниям: гипертонической болезни, , ишемии сосудов головного мозга и пр. Пациент должен внимательно относиться к своему здоровью и регулярно посещать врача, проходить назначенные курсы лечения.
- ХВДП
- Мигрень
Курортное лечение больных сахарным диабетом
Первые сведения о лечении больных сахарным диабетом на курорте Лугачовице (Чехия) щелочными водами источника Алоиска относятся к началу XIX в. В 1860-х гг. популярным среди больных сахарным диабетом стал чешский курорт Карловы Вары, его даже называли «госпиталь для диабетиков». Особенно благоприятным считалось действие Карловарских вод при осложнении сахарного диабета заболеваниями печени, хроническим желудочным катаром (гастритом), нервными расстройствами, подагрой (под которой понимали заболевания суставов на фоне нарушения обмена веществ).
Столь же эффективными при сахаром диабете считались воды французского курорта Виши, поскольку, по мнению многих врачей, они регулировали и усиливали обмен веществ. При начальных формах сахарного диабета, особенно при невротических синдромах, проявляющихся раздражительностью, дурным расположением духа, бессонницей рекомендовали лечение в Баден-Бадене, а эффект объясняли присутствием в мышьяка в баденских водах. Однако, одним из главных факторов при сахарном диабете считали диетический режим, на фоне которого благоприятно действовали все другие курортные факторы: климат, смена обстановки, питьевое лечение целебными водами, ванны.
Научные клинические и экспериментальные работы по применению питьевого лечения при сахарном диабете водами Ессентукского курорта начали в первой половине XX в. Особенно быстро развивалась курортная эндокринология с 60-х годов, когда появилась возможность определения гормонального статуса при сахарном диабете. Исследования показали, что из всех минеральных источников городов-курортов Кавказских Минеральных Вод наиболее выраженное положительное воздействие на состояние углеводного обмена и его гормональную регуляцию оказывают Ессентукские минеральные воды, в связи с чем курорт Ессентуки является в настоящее время ведущим курортом в России, где могут получить полноценную и квалифицированную медицинскую помощь больные сахарным диабетом.
Актуальность проблемы:
Сахарный диабет, занимающий как причина смерти третье место после сердечно-сосудистых и онкологических заболеваний, был признан экспертами ВОЗ неинфекционной эпидемией XX века. По различным источникам в мире насчитывается от 120 до 180 млн. больных сахарным диабетом, что составляет 2—3% от всего населения планеты. Число больных, страдающих сахарным диабетом, продолжает неуклонно увеличиваться, по прогнозам каждые 15 лет ожидается двукратное увеличение числа больных. Сложившиеся современные условия ставят перед курортной медициной решение задач совершенствования методов лечения социально значимых для страны заболеваний. К таким заболеваниям и относится сахарный диабет*.
———
*Постановление Правительства РФ от 1 декабря 2004 г. № 715 «Об утверждении перечня социально значимых заболеваний и перечня заболеваний, представляющих опасность для окружающих» (С изменениями и дополнениями от: 13 июля 2012 г.)
Улучшить качество жизни больных сахарным диабетом, увеличить их продолжительность жизни позволили успехи инсулинотерапии и применения сахароснижающих таблетированных препаратов. Однако в этих новых условиях на первый план передвинулись хронические, так называемые, поздние осложнения сахарного диабета со стороны различных органов и систем, прежде всего, сосудистые и неврологические, которые приводят к длительной потере трудоспособности, ранней инвалидизации и определяют прогноз больных сахарным диабетом.
Проблема сахарного диабета остро стоит во всем мире. Поэтому мировое сообщество по инициативе Международной Диабетологической Федерации и Регионального Отдела ВОЗ в Европе в 1989 г
приняло Сент-Винсентскую декларацию, подчеркивающую важность мероприятий по снижению смертности и инвалидизации больных сахарным диабетом
Всемирный день борьбы с диабетом отмечается во всем мире ежегодно 14 ноября*, начиная с 1991 г.
——-
*дата выбрана в знак признания заслуг одного из открывателей инсулина Фредерика Бантинга, родившегося 14 ноября 1891 года.
Лечение сахарного диабета и его осложнений является трудной задачей, больным необходим постоянный контроль состояния метаболизма, коррекция имеющихся нарушений, лечение и профилактика осложнений. Лечебные мероприятия проводятся на протяжении всей жизни пациентов; они включают значительный арсенал медикаментов, требующих длительного комплексного их приема, что зачастую приводит к полипрагмазии, сопровождается побочными и аллергическими реакциями. Эти обстоятельства ведут к поиску различных немедикаментозных методов, среди которых особое место принадлежит применению природных и преформированных физических факторов.
Уход
Необходимо срочное лечение, чтобы снизить риск серьезного повреждения тканей сердца.
Немедленное лечение
Немедленное лечение в больнице, даже при отсутствии диагноза, может включать:
- аспирин, чтобы предотвратить дальнейшее свертывание крови
- нитроглицерин, чтобы помочь расслабить артерии для улучшения кровотока
- кислородная терапия, чтобы увеличить количество кислорода в организме человека
- морфин, чтобы облегчить симптомы
- лекарство, разжижающее кровь, чтобы помочь растворить закупорку артерии
После того как больному поставили диагноз сердечного приступа, врач может назначить лекарства для растворения тромбов, проведения операции или того и другого.
Врачи могут выполнить процедуру отсасывания сгустка или установить металлическую трубку, называемую стентом, чтобы вскрыть закупорку. Скорее всего, они также пропишут другие лекарства, чтобы снизить риск сердечных приступов в будущем.
Хирургия
Иногда для улучшения притока крови к сердцу может потребоваться операция. Хирург может выполнить коронарную ангиопластику или операцию шунтирования.
Коронарная ангиопластика, которую также называют чрескожным вмешательством, включает расширение коронарной артерии с помощью стента. Шунтирование включает в себя перенаправление кровотока вокруг закупорки.
Конкретное лечение может варьироваться в зависимости от типа сердечного приступа.
Сердечный приступ у женщин
Симптомы сердечного приступа у женщин проявляются немного иначе, чем у мужчин.
Некоторые источники утверждают, что женщины реже испытывают чувство давления в груди. Оно может и вовсе отсутствовать
Другие источники объясняют, что женщины могут чаще испытывать следующие симптомы:
- одышка
- тошнота и рвота
- усталость
- боль, особенно в спине, плечах или челюсти
Однако, по данным British Heart Foundation, женщины также с большей вероятностью игнорируют симптомы и не так быстро обращаются за помощью.
Любой, кто испытывает возможные симптомы сердечного приступа или не уверен, испытывает ли он их, должен немедленно обратиться за неотложной помощью.
Почему мы
- Врачи. У нас принимают специалисты высшей квалификационной категории, обладатели ученых степеней, с большим опытом работы в ведущих российских клиниках.
- Индивидуальный подход. Врач разработает индивидуальный план лечения для каждого пациента в соответствии с причиной развития и клинической картиной заболевания.
- Комплексность. Эффективное лечение отеков и заболеваний, их вызвавших, возможно благодаря тесному взаимодействию специалистов нашей клиники — терапевта, кардиолога, аллерголога, эндокринолога, уролога и др.
- Экспертное оборудование. Все исследования проводятся на современном оборудовании и отличаются высокой точностью.
- Комфорт. Все консультации, исследования и лечение проводятся в рамках нашего госпиталя, что позволяет нашим пациентам экономить с
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Десятки симптомов вегетативно сосудистой дистонии
На сегодняшний день диагноз ВСД является одним из наиболее распространённых. Обычно пациенты имеют целый ряд жалоб, причём они не всегда сочетаются друг с другом. Нарушения могут касаться желудочно-кишечного тракта, например запора, диареи, тошноты и т.д..Также может иметь место плаксивость, одышка, боль в области сердца, обмороки. Окончательный диагноз поставить достаточно сложно, учитывая разнообразие симптоматики. Выраженная стойкость определенных симптомов может создать впечатление отдельного заболевания. Практика показывает, что обычно пациенты жалуются на 10—20 основных симптомов. Как правило, сюда относится слабость, плохое самочувствие, эмоциональная нестабильность, переутомление. Учитывая сложную природу рассматриваемого заболевания, категорически не рекомендуется самостоятельно ставить диагноз. Только специалист может определить признаки органических патологий. В целом, можно выделить следующие симптомы касательно сосудистой дистонии:
- ощущение внутренней дрожи или дрожание конечностей;
- болевой синдром в области сердца;
- появление одышки при физических нагрузках, включая малейшее;
- ощущение тревоги;
- периодические изменения настроения;
- чувствительность к погодным условиям;
- тошнота;
- потемнение в глазах, периодические обмороки;
- снижение либидо, вплоть до полной импотенции;
- болевые ощущения в области живота;
- покалывание в руках и ногах, ощущение холода в конечностях;
- раздражительность, другие невротические расстройства;
- боли в голове, возникающих спонтанно;
- страх остановки сердца.
Перечисленные симптомы могут носить постоянный и периодический характер. Нередко симптоматика вегетативно-сосудистой дистонии сопровождается повышением температуры тела, отечностью, ухудшением сна или же полной бессонницей. Возможен целый ряд дыхательных расстройств, в том числе, неудовлетворенность вдохом. Как правило, люди жалуются на постоянную утомляемость и слабость.
Причины вегетососудистой дистонии
Учитывая симптоматику заболевания, причины также могут быть разными. Некоторые люди имеют врожденные патологии. Также не исключены хронические и острые заболевания. В любом случае, пусковым механизмом является дисфункция нервной системой. Специалистами выделяются целый ряд факторов ВСД. Среди них можно выделить следующие:
- неправильный режим сна и отдыха;
- злоупотребление алкоголем, другие хронические интоксикации;
- чрезмерное потребление кофеина;
- постоянные стрессы;
- инфекционные заболевания, в том числе, стоматологические;
- чрезмерная эмоциональная нагрузка;
- нарушение питания;
- переутомление организма.
В подавляющем большинстве случаев вегетативно-сосудистая дистония сопровождается благоприятным прогнозом. В некоторых ситуациях возникают осложнения, обусловленные различными видами вегетативных кризов. Но, обычно опасность для жизни рассматриваемое заболевания не представляет.
Вегетососудистая дистония. Методы диагностики и лечения
Если отсутствуют другие заболевания и патологии, то специалистами ставится диагноз ВСД. Диагностика осуществляется на основании комплексных обследований, начиная от определения давления и заканчивая электрокардиограммой сердца. Обязательными составляющими диагностики являются лабораторные исследования, УЗИ, электроэнцефалография.
Лечение вегетативно сосудистой дистонии предусматривает комплекс мероприятий, включающий в себя прием различных препаратов, а также немедикаментозное воздействие. Терапевтические способы лечения включают водные процедуры, физиотерапию, массаж иглоукалывание и лечебную физкультуру. Также существует уникальные методики лечения, например, гирудотерапия, рефлексотерапия и прикладная кинезиология. Комплексное лечение не дает никакого эффекта без изменения образа жизни пациента. Человеку требуется полноценный режим сна и отдыха, хорошее питание. Значительного эффекта можно добиться в том случае, если кардинально изменить образ жизни. В любом случае, к лечению заболевания необходимо подходить индивидуально, учитывая характерные особенности каждого пациента.
ПРОСМОТРОВ:
832
Восстановление
Время восстановления может варьироваться в зависимости от лечения и тяжести сердечного приступа.
Некоторые пациенты могут вернуться к работе и другим занятиям в течение 2 недель, но другим может потребоваться несколько месяцев для восстановления.
Большинство выздоравливает после сердечного приступа и ведет полноценную и продуктивную жизнь.
Чтобы улучшить свое состояние, вам следует обращаться за неотложной медицинской помощью при первых симптомах сердечного приступа. После выздоровления вы должны следовать своему плану лечения и вести здоровый образ жизни, используя профилактические методы.
Симптомы ИБС
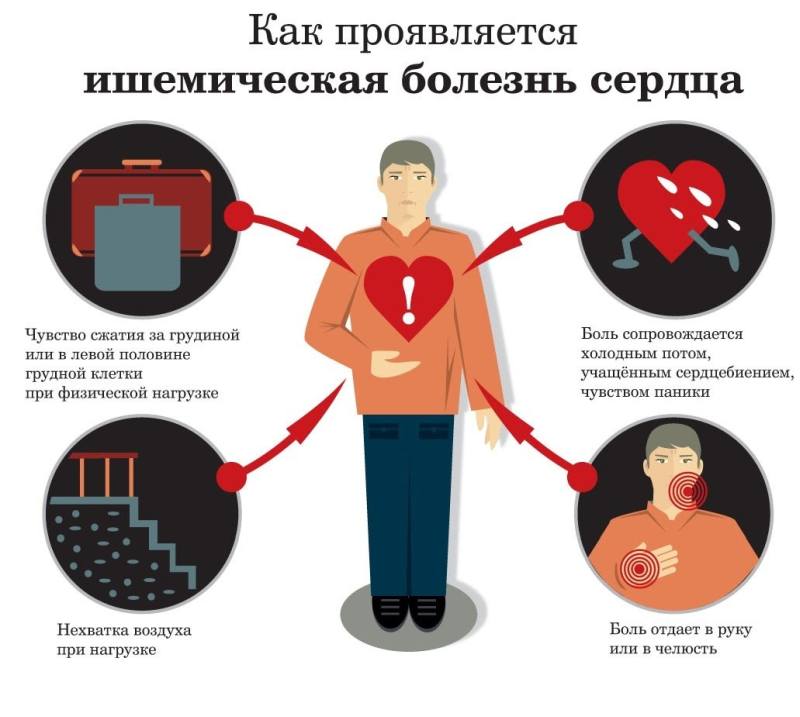
Впервые в истории симптомы ишемии описал Геберден Вильям (1772 год): Болевые ощущения в области грудной клетки, которые появляются при ходьбе и заставляют человека останавливаться. При этом, человеку кажется, что если боль не пройдет, то он умрет, но как только она проходит, неприятные ощущения и мысли уходят. Если такая боль продолжается 2-3 месяца и дольше, она не всегда прекращается при остановке человека, а начинает беспокоить его даже в состоянии покоя.
Обычно симптомы ИБС возникают у старших людей и проявляют себя в виде:
- частых болей в загрудинной области, которые отдают в левую часть тела: руку, шею, челюсть, ключицу;
- сами болевые ощущения имеют характер сжимающих, давящих, вызывают чувство жжения, даже удушения (интенсивность может различаться);
- неприятные ощущения в области сердца появляются во время физических нагрузок, стрессовых ситуаций, в состоянии покоя проходят;
- длительность приступа ишемии составляет примерно от полуминуты до 15-и минут;
- если принять нитроглицерин, боль проходит.
Как проявляется ишемическая болезнь сердца
Симптомы и первые признаки сердечного приступа
Проявления специфичны, но отличий в симптоматике у женщин и мужчин нет. Если приглядеться, это дает основания заподозрить приступ сразу же.
Примерная клиническая картина:
- Боли в грудной клетке разной степени интенсивности — типичные симптомы сердечного приступа. На фоне стенокардии он средний по силе, жжет, давит. Отдает в левую руку и лопатку. Длится не более 30 минут. При инфаркте проявление куда активнее, возникает внезапно, продолжается свыше получаса. Попытки самостоятельно отграничить два состояния бесперспективны. Вместо сомнительных экзерсисов лучше вызвать скорую помощь.
- Одышка. В полном покое. Пациент не способен набрать воздуха для удовлетворения потребности. Такая симптоматика определяются нарушением газообмена.
- Ощущение тревоги, паники, страха. Соответствует невротическому состоянию.
- Потеря сознания. До нескольких раз подряд. Тревожный признак, указывает на ослабление питания головного мозга.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Бледность кожных покровов.
- Аритмия по типу брадикардии (ослабление частоты сокращений).
Признаки сердечного приступа развиваются практически в один момент, а длительность эпизода от 10 минут до 30 при стенокардии, и более на фоне текущего инфаркта.
Лечение сосудистых кризов
Для ликвидации сосудистых кризов требуется неотложное лечение. При выборе лекарственных средств ориентируются на тип патологии. В ряде случаев больной нуждается в экстренной госпитализации, и если он пытается от нее отказаться, то он должен знать, что последствия этого могут быть очень неприятными. Если симптомы сосудистых кризов беспокоят больного неоднократно, то ему следует обратиться к грамотному специалисту. Диагностика обычно не составляет особого труда, важнее выяснить основную причину патологического состояния и скорректировать лечение основного заболевания. Если доктор сможет подобрать лекарственные средства и их дозировку индивидуально, то при соблюдении врачебных рекомендаций кризов можно избежать вообще и жить нормальной жизнью.
В стационаре или в поликлинике необходимо пройти всесторонне обследование для выяснения имеющихся заболеваний, а также причин, приводящих к возникновению кризов. Это поможет подобрать соответствующее лечение и выбрать необходимые рекомендации, как в плане курсовой или поддерживающей терапии, так и по приему препаратов в «экстренных случаях».
В нашем Медицинском центре «Север» г. Александров прием ведет опытный врач-кардиолог, специалист высокого класса, который проведет комплексную диагностику заболевания и назначит необходимое лечение.
Обращаясь к нам, Вы можете быть уверены в качественном результате!
Записаться на прием к специалисту и узнать все подробности можно по телефону: 8 (49244) 9-32-49
Судорожные приступы
Приступов бывают десятки разновидностей. Поэтому здесь мы описываем только наиболее типичные разновидности. Чаще всего встречается генерализованный тонико-клонический приступ. Так называют судороги с потерей сознания. Приступ сопровождается подергиванием конечностей, напряжением в мышцах. Это довольно тяжелое течение приступа, именно так обычно и представляют эпилепсию.
Бывают миоклонические приступы. Они отличаются ясным сознанием и проявляются в подергиваниях какой-либо конечности или части тела, реже – всего тела. Если в момент приступа пациент что-либо держит в руках, то он может уронить этот предмет. Если подергивания поражают нижние конечности, то пациент теряет равновесие.
Тонические приступы – это приступы с длительным напряжением в отдельной части тела. Внешне проявляется подрагиванием этой части тела. При этом речь нормальная, сознание ясное.
Есть приступы, возникающие преимущественно у детей – они выглядят как короткие подрагивания. Они могут сопровождаться неестественным разведением рук или ног в стороны. Иногда ребенок, наоборот, как бы сжимается в комок. При этом периоды напряжения чередуются с расслаблением мышц в течение всего приступа.
Еще одна разновидность детских эпилептических приступов – абсансы. Так называют застывание в какой-либо позе с отсутствием реакции на обращение к ребенку. Основные признаки – это подрагивание какой-либо конечности с асимметричным мышечным напряжением. Если во время приступа заметны асимметричные подрагивания, то врач должен заподозрить поражение какой-либо конкретной области головного мозга.
Несколько слов о профилактике
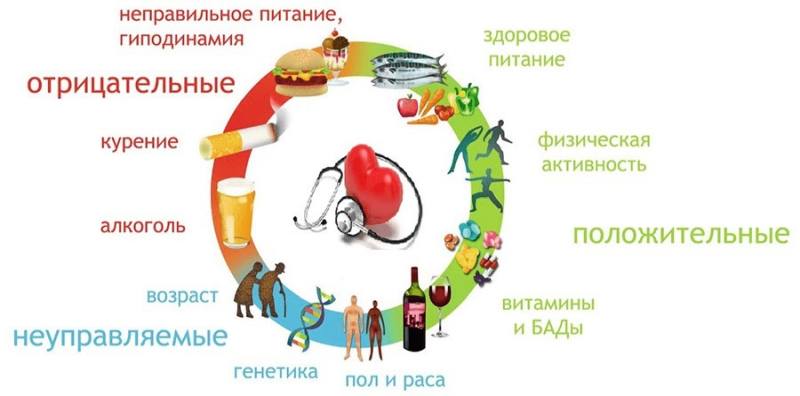
В Европейском сообществе кардиологов в качестве профилактики ишемии пациентам рекомендуют:
- контролировать свое артериальное давление (оно должно быть ниже 140 мм. рт. ст.);
- полностью отказаться от курения табачных изделий;
- контролировать уровень общего холестерина (он должен быть ниже 5 ммоль на л.);
- следить за уровнем липопротеидов низкой плотности (оптимальный показатель — 3 ммоль на л.);
- правильно питаться (не допускать развития ожирения);
- каждый день съедать как минимум 5 овощей или фруктов;
- избегать стрессовых ситуаций;
- не злоупотреблять алкоголем.
Разумеется, следуя всему вышеописанному вы не получите 100% гарантированной защиты от ИБС, но значительно снизите риск развития ишемии.
Факторы развития ишемической болезни сердца
Симптомы и диагностика мышечных судорог
Характерно, что судорога часто довольно болезненна. Как правило, пациенту приходится прекращать деятельность и срочно принимать меры для облегчения судорог; человек не в состоянии использовать пораженную судорогой мышцу во время судорожного эпизода. Тяжелые судороги могут сопровождаться болезненностью и отеком, которые могут иногда сохраняться до нескольких дней после того, как судорога исчезла. В момент судороги затронутые мышцы будут выпирать, на ощупь будут твердыми и болезненными при пальпации.
Диагностика судорог обычно не представляет трудностей, но выяснение причин может потребовать как тщательного сбора истории болезни, так инструментальных и лабораторных методов обследования.
Осложнения
Осложнения инфаркта миокарда связаны с повреждением миокарда. Это повреждение приводит к следующим состояниям:
-
Нарушение сердечного ритма (аритмии). Разновидности аритмии — брадикардия и тахикардия. В результате повреждения сердечной мышцы из-за инфаркта развивается электрическая нестабильность миокарда. Она проявляется в виде ненормального сердечного ритма и бывает серьезной — вплоть до летального исхода. В таком случае больному показана установка кардиостимулятора.
-
Кардиогенный шок. Еще одно смертельно опасное состояние, сопровождающее инфаркт миокарда. При тяжелых сердечных приступах сердце утрачивает способность перекачивать кровь — возникает кардиогенный шок.
-
Разрыв миокарда. Зона миокарда, ослабленная инфарктом, может разорваться, образуя отверстие в части сердца. Такое осложнение фатально.
- Сердечная недостаточность. Количество поврежденной сердечной мышцы в результате инфаркта бывает столь велико, что оставшаяся часть миокарда не способна адекватно выполнять свою работу по доставке крови к органам и тканям организма. Уменьшение кровотока к органам и тканям приводит к одышке, повышенной утомляемости и отеку ног. Сердечная недостаточность бывает временной и проходит после того, как часть поврежденного миокарда (оглушенный миокард) восстановится, обычно в период нескольких дней или недель. Бывает и хроническое состояние, если необратимо повреждена обширная зона миокарда.
-
Аневризмы сердца. Некрозированные участки сердечной мышцы заменяются соединительной тканью. В результате развивается постинфарктный кардиосклероз, который приводит к выпячиванию стенки сердца — аневризме.
Проблемы с клапанным аппаратом сердца. Если в результате инфаркта миокарда повреждаются части клапанного аппарата сердца, это приводит к серьезной или даже жизнеугрожающей клапанной недостаточности.
Когда обратиться к врачу
Жизненно важно, чтобы больные обращались за неотложной медицинской помощью при первых признаках сердечного приступа. Если не лечить сердечный приступ, это может привести к серьезным осложнениям или смерти
Если вы испытываете симптомы сердечного приступа, важно немедленно позвонить в скорую службу. AHA подтверждает, что вызов скорой помощи обеспечивает начало лечения на 60 минут раньше, чем если вы приедете в больницу на своей машине
Больным с симптомами сердечного приступа не следует пытаться водить машину самостоятельно.
Ожидание неотложной медицинской помощи
Если врач ранее прописывал сердечные лекарства при сердечных заболеваниях, любой человек должен убедиться, что он принимал это лекарство. Примеры таких сердечных препаратов включают бета-адреноблокаторы и нитроглицерин.
Другие люди могут принимать таблетки аспирина, которые разжижают кровь. Однако больному следует принимать аспирин, только если его рекомендовал врач или лицо, оказывающее первую помощь.
Поведение во время приступа
Большая часть приступов благополучно заканчивается самостоятельно, не причиняя больному вреда. Средний припадок длится от нескольких секунд до нескольких минут. Самое первое, что можно сделать для помощи пациенту (независимо от того, насколько плохо выглядит происходящее) – это вызов скорой помощи, обеспечение свободного дыхания и предохранение от травм. Скорую помощь имеет смысл вызывать незнакомым людям
Важно запомнить все детали судорог, если есть возможность, то стоит записать симптомы на видео. Это очень сильно облегчит врачу постановку конкретного диагноза и диагностику формы эпилепсии
Если приступ случился у знакомого, который знает о своей болезни и не считает нужным вызывать врача – то звонить в неотложку нет необходимости.
Пациента нужно по возможности отодвинуть или увести от острых, колюще-режущих предметов, неустойчивых или опасных конструкций. Идеально, если пациент сядет или ляжет на ровную, безопасную горизонтальную поверхность. Нельзя удерживать больного силой. Чтобы обеспечить нормальное дыхание, его нужно положить на бок и следить за свободным доступом воздуха.
Самый популярный совет, который дают обыватели – это разжать челюсти. На самом деле медики предупреждают: ни в коем случае нельзя пытаться сделать это, особенно твердым предметом. Риск травмы чрезвычайно высок.
МРТ головного мозга
Стоимость: 14 000 руб.
Подробнее
После того, как приступ заканчивается, пациент часто испытывает сонливость, усталость, желание отдохнуть
Важно убедиться, что человек в ясном сознании, понимает, что произошло и сможет самостоятельно добраться домой. Рекомендуется проверить речь и движения конечностей
Чтобы оценить состояние пациента, достаточно задать ему простейшие вопросы, попросить назвать имя, возраст, адрес. Попутно нужно оценить четкость движений. Если есть какие-то признаки нарушений сознания или двигательных нарушений – нельзя позволить больному пить, есть, отправляться самостоятельно домой.
Некоторые приступы, например, абсансы, не требуют экстренной помощи. Достаточно дождаться, пока приступ закончится.








