Коронарография сосудов сердца: что это такое, как проводят, когда назначают?
Содержание:
- Как отличить межреберную невралгию от сердечной боли
- Что можно предпринять дома при:
- Причины
- Симптомы стеноза коронарных артерий
- Лечение стенокардии
- Осложненные формы
- Показания для выполнения
- Интраваскулярный ультразвук
- Почему Цитамины стали так популярны?
- Диагностика
- Симптомы
- Диагностика и лечение
- Соматические симптомы дисфункции
- Диагностика
- Самые распространенные патологии:
- Симптомы дыхательного невроза
- Классификация стенокардий
Как отличить межреберную невралгию от сердечной боли
Прежде всего, стоит сказать две вещи. Первое: надо знать, что не всякая боль в области грудной клетки связана с сердцем. Поэтому не надо сразу сильно пугаться. И второе: диагноз ставится только врачом. Если у вас закололо в груди, — это значимый повод для обращения к врачу. Врач разберётся с причиной боли. К тому же, невралгию тоже надо лечить.
Межреберная невралгия чаще всего возникает у пожилых людей, однако она встречается и в молодом возрасте (в группе риска – люди, ведущие сидячий образ жизни, а также занимающиеся плаванием). У детей межреберная невралгия может возникать, как правило, в период интенсивного роста.
Характерным признаком межреберной невралгии является сильная боль по ходу пораженного нерва. Боль может накатывать приступами или быть постоянной. Как правило, боль становится более интенсивной при вдохе, выдохе, а также любом движении, затрагивающем грудную клетку. Если надавить на область между рёбрами, где проходит причинный нерв, боль усиливается. При этом ощущается весь нерв; боль может отдавать в руку, шею, плечо, поясницу. По ходу пораженного нерва может наблюдаться онемение и побледнение кожи.
Таким образом, если при боли в области грудной клетки наблюдается зависимость от изменения положения тела, нет одышки (типичный симптом сердечной патологии), боль усиливается при пальпации, то, скорее всего, имеет место именно невралгия. Можно ориентироваться также на эффективность принятых препаратов: сердечные препараты при невралгии не помогают, но успокоительные могут дать уменьшение боли.
Однако в любом случае необходимо обратиться к врачу для постановки диагноза и получения назначений.
Что можно предпринять дома при:
Спазме мышц головы
Для купирования спазма и боли можно выпить аспирин, обезболивающую таблетку вроде Ибупрофена, обезболивающий лекарственный препарат в виде порошка (например, Нимесил). Обеспечьте себе покой. Можете попробовать понажимать на триггерные точки, размять мочки ушей.
Спазме мышц челюсти
При проявлении тризма до приезда врача вы можете сделать себе самомассаж жевательных мышц, разгоняя в них кровь, попеременно надавливая на скованные спазмом мышцы. Также возможно применение компрессов (чередуйте теплые и холодные компрессы, прикладывайте их в область нижней трети лица).
Спазме мышц шейного отдела
Совершайте аккуратные вращательные движения головой, опускайте и поднимайте ее (не запрокидывая сильно), поворачивайте вправо и влево. Можете попробовать размять мышцы шеи руками. Эффективны теплые компрессы, растирание.
*Внимание! Информация носит ознакомительный характер и не является врачебной рекомендацией. Отзывы
Отзывы
Причины
В список основных причин межреберной невралгии входит:
- дегенеративно-дистрофические заболевания позвоночника: остеохондроз, артроз, грыжи и протрузии дисков и т.п.;
- неравномерная или чрезмерная нагрузка на позвоночник и мышцы спины (на фоне ношения тяжестей, нарушений осанки и т.п.);
- деформации позвоночного столба (в первую очередь, сколиоз);
- заболевания нервной системы, в частности, рассеянный склероз;
- инфекционные поражения: туберкулез, опоясывающий лишай, грипп;
- травмы позвоночника и грудной клетки, хирургические вмешательства в этой области;
- опухоли в области ребер, грудины, позвоночного столба;
- прием некоторых лекарственных препаратов;
- повышенная нагрузка на дыхательные мышцы и мускулатуру брюшного пресса;
- увеличение внутрибрюшного давления, в том числе на фоне беременности.
Кроме того, межреберная невралгия может возникать вторично на фоне других заболеваний, например, плеврита, патологии пищеварительной системы, заболеваний почек, тиреотоксикоза, иммунодефицитных состояний. Подростки в период активного роста скелета также могут испытывать сходную симптоматику.
Симптомы стеноза коронарных артерий
Основной признак сужения коронарных артерий – дискомфорт, жжение и болевые ощущения в области сердца, возникающие при физических и эмоциональных нагрузках. Возможны жгучие боли длительностью от 30 секунд до 10 минут, ирраидиирующие в лопатку и левую руку.
Клинические проявления могут включать:
- приступы головокружений;
- учащение сердцебиения;
- нарушение сердечного ритма;
- повышение давления;
- одышку;
- слабость.
В некоторых случаях болезнь длительное время протекает бессимптомно и проявляет себя только при полной закупорке сосуда тромбом либо атеросклеротической бляшкой, что причиняет ишемию и инфаркт миокарда. Именно инфаркт является основной причиной смерти (90%) от сердечных заболеваний.
Обычно сердце испытывает кислородное голодание при перекрытии просвета на 51%. Если же артерия сужается на 75%, то любые физические нагрузки могут причинить инфаркт, сопровождающийся некрозом сердечных тканей. Но в связи с индивидуальными особенностями организма одни люди ощущают ухудшение состояние уже при 44%, а другие не замечают изменений даже при сужении на 75%.
Лечение стенокардии
Используя современное оборудование, в Цэлте возможна диагностика причин возникновения стенокардии у данного конкретного больного.
Важнейшее значение в лечении ишемической болезни сердца, в том числе стенокардии, имеет изменение образа жизни больного. Ему необходимо полностью отказаться от курения, снизить массу тела, скорректировать диету, ограничив потребление соли и насыщенных жиров и увеличив содержание рыбы, овощей и фруктов в своем рационе, контролировать холестерин и АД и добиться их нормализации с помощью врача.
В терапии этого заболевания широко используются различные классы лекарственных препаратов. Подбор лекарственных средств и разработку схему их приема врачи клиники ЦЭЛТ проводят строго индивидуально, с учетом всех особенностей каждого конкретного пациента.
Существуют хирургические методы лечения ишемической болезни сердца, прежде всего малоинвазивная операция баллонной и коронарных сосудов, а в тяжелых случаях аортокоронарное шунтирование.
В ЦЭЛТе имеется огромный опыт лечения о малоинвазивными методами, такими как баллонная ангиопластика и стентирование коронарных артерий и всех остальных сосудистых зон. Как показала многолетняя практика малоинвазивные методики, в большинстве случаев, могут заменить открытую операцию на сердце.
Сочетание всех этих факторов станет для вас гарантией достижения максимально положительного результата!
- Немеет левая рука
- Низкий пульс
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Показания для выполнения
Исследование может проводить в экстренном или плановом порядке. При инфаркте миокарда коронарография обычно выполняется по полису ОМС в неотложном порядке: нужно быстро определить место закупорки сосуда и устранить препятствие. Чаще всего обнаруживается кровяной сгусток (тромб) или оторвавшийся участок холестериновой бляшки
Риск возникновения инфаркта миокарда возрастает по мере сужения просвета коронарных артерий: поэтому так важно бороться с атеросклерозом и наблюдаться у кардиолога. При быстром выполнении коронарографии при остром коронарном синдроме можно восстановить кровообращение в зоне ишемии, либо существенно сократить зону некроза ткани сердца
В плановом порядке коронарографию проводят при:
- недостаточной эффективности медикаментозной терапии ангинозных болей;
- нестабильной стенокардии после перенесенного инфаркта миокарда;
- необходимости получения точной информации о состоянии сосудов, питающих сердце, которую невозможно добыть с помощью неинвазивных способов обследования;
- подготовке к сложным и длительным операциям на открытом сердце (например, при замене клапанов сердца) у людей старше 35 лет;
- предстоящей операции на венечных сосудах для оценки объема и определения тактики вмешательства.
По результатам КАГ врач-кардиолог может установить точный диагноз, подобрать для пациента оптимальный вариант лечения выявленного заболевания.
Коронарография в практике врача-кардиолога является лучшим методом диагностики заболеваний коронарных сосудов, так как дает точную информацию об их состоянии изнутри. Записаться на консультацию к доктору, узнать цены на коронографию и условия ее прохождения по ОМС можно по телефону 8-499-266-98-98. В «Клинической Больнице «РЖД-Медицина» им. Н.А. Семашко работают грамотные специалисты, которые помогут поставить точный диагноз и назначить эффективное лечение.
Результаты исследования сосудов пациент забирает с собой на диске с цифровой записью. Диск нужно хранить на случай оценки состояния сосудов в динамике, консультации врачей смежных специальностей. При диагностированном сужении артерий доктор принимает решение о дальнейшей тактике лечения пациента. Ему может быть предложена медикаментозная терапия, баллонная ангиопластика с установкой стента в месте стеноза или аортокоронарное шунтирование.
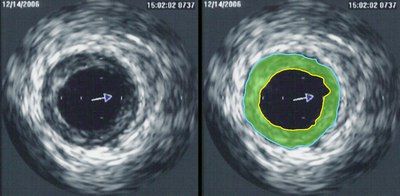
Интраваскулярный ультразвук
Еще одним инструментом кардиолога является метод интраваскулярного ультразвука (IVUS). В сосуд вводят ультразвуковой зонд. Порядок манипуляций напоминает таковой при ПТКА: после позиционирования проводника зонд проводят к месту стеноза. Ультразвук позволяет просмотреть 1 мм тканей на расстоянии от излучателя. Всего на верхушке катетера используется 64 таких кристалла (пьезоэлемента). С помощью этого метода возможно определить состав бляшек и их фибринные, липидные и кальциевые составляющие. Чаще всего к ультразвуку прибегают при неоднозначности ангиографической картины, используя как дополнительный метод обследования.
Всех нас на физиологии мучили графиками давления в сосудах. Мало кто на младших курсах мог подумать, что эти данные действительно используются в диагностике. При каждой коронароангиографии исследуют давление в коронарных артериях и его изменения в зависимости от наличия стенозированных участков. Для этого к исследуемому участку подводят детектор диаметром 0,014 дюймов. Этот катетер продвигают до самого конца коронарной артерии. Потом его тянут обратно. Таким образом фиксируется давление на всем протяжении артерии. На мониторе врачи наблюдают изменение давления; в месте наибольшего его перепада чаще всего и оказывается самый стенозированный участок. Постепенное изменение давления является свидетельством диффузного заболевания сосудов
Важно откалибровать детектор до самого исследования. После аппликации аденозина наблюдается гиперемия, то есть увеличение циркуляции крови, что симулирует состояние нагрузки
После этого давление на протяжении сосуда измеряется еще раз, что позволяет определить, являются ли места стенозирования важными, вызывают ли именно они боли у пациента при физических нагрузках. Аденозиновый тест не является безопасным: возможно развитие нарушений сердечного ритма, однако из-за короткого периода полувыведения аденозина лишь кратковременно.
Почему Цитамины стали так популярны?
Новый класс средств – Цитамины, был разработан результате многолетних исследований, на основе теории пептидной биорегуляции.
Согласно теории биорегуляции (которая изучает молекулярные и клеточные механизмы), для лечения и профилактики различных заболеваний успешно применяются специальные комплексы органоспецифичных белковых структур, например, пептиды.
Пептиды — это биологически активные вещества, представляющие собой белковое соединение из нескольких аминокислот, которые регулируют внутриклеточные процессы и обеспечивают нормальную работу органов и тканей.
Полезные свойства пептидов не ограничиваются только лишь «лечением» поврежденных клеток. Встретившись с молодыми клетками, пептиды посредством участия в метаболизме этих клеток (обменных процессах) способствуют их «подготовке» к полноценному развитию и становлению в зрелые формы.
Точно так же – посредством участия в процессах клеточного обмена – пептиды оказывают положительное влияние на функционирование взрослых здоровых клеток, предотвращая их преждевременное старение.
Таким образом, Цитамины за счет входящих в их состав пептидов обладают не только «лечащим» (восстанавливающим) свойством в отношении старых, поврежденных клеток, но также и превентивным эффектом в отношении молодых, здоровых клеток. Поэтому Цитамины могут быть использованы как для восстановления текущего здоровья, так и для предотвращения преждевременного старения и профилактики возможных заболеваний в будущем.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.
Симптомы
- Длительные периоды судорог при писании, боли и нарушение координации движений кисти. По мере прогрессирования состояния, продолжительность письма, необходимого для развития симптомов уменьшается.
- Часто имеется усиленное полусогнутое положение пальцев, в тоже время имеется гиперэкстензия дистального межфалангового сустава указательного пальца. Также может быть избыточное сгибание или разгибание запястье с супинацией или пронацией.
- Симптомы могут усиливаться при попытках писать, и рука может даже сорваться со страницы внезапным рывком.
- У одной трети больных отмечается дрожь в пораженной руке во время письма или когда рука выпрямлена.
- Объективно писчий спазм может проявляться умеренным развитием дистонических поз развивающихся, либо спонтанно, либо при движении, а также снижением размахов руки при ходьбе.
- Неврологическое обследование не выявляет отклонений от нормы.
- Наблюдение за пациентом во время писания, как правило, четко выявляет дистонические позы.
Дифференциальный диагноз
- Болезнь Паркинсона может вызывать трудности с написанием, но характеризуется микрографией и другими физическими признаками.
- Если при обследовании появляются подозрения на другие дистонии, то необходимо провести полноценное неврологическое обследование.
- Неврологические признаки могут указывать на другой диагноз, такой как рассеянный склероз или болезнь Вильсона.
- Синдром сдавления предплечья вызывает крампи, и нередко требует дифференциация, если дискомфорт является выраженным.
Ассоциированные состояния
- Первичный тремор рук является вариантом писчего спазма с большой амплитудой тремора, только во время писания. Дистонические поза нехарактерна для этого состояния.
- У музыкантов также можете развиваться фокальная дистония рук, если они практиковали в течение многих часов в день.
Диагностика и лечение
Диагностика цервикокраниалгии предполагает, в первую очередь, исключение серьезных причин головных болей, таких как опухоли головного мозга, менингит или травмы позвоночника. На основании истории болезни, изучения симптомов и физикального обследования врач, в большинстве случаев, может поставить предварительный диагноз и определиться с необходимым объемом обследования. Инструментальные методы исследования (рентгенография, КТ, МРТ) позволяют поставить точный диагноз. При необходимости провести дифференциальный диагноз могут быть назначены лабораторные методы исследования.
Лечение цервикокраниалгии зависит от генеза болей и, как правило, эффективно в применение комплекса лечебных мероприятий (медикаментозное лечение, физиотерапия, массаж, иглотерапия и ЛФК).
Соматические симптомы дисфункции
Главными органами-мишенями соматоформной дисфункции становятся сердце, легкие, пищеварительный тракт.
Частыми жалобами являются сердечные боли, лишенные четкой локализации. Кардиалгиям приписывают различный характер: колющий, режущий, ноющий, сжимающий, давящий, «пекучий». Интенсивность вариабельна: от неприятной до мучительной, лишающей сна. Боль способна сохраняться несколько минут или часов, захватывает область лопатки, руку, правую часть грудной клетки.
Причиной возникновения болевых ощущений становится переутомление, волнение, погодные изменения. Таковые проявляются после физической нагрузки
Данное обстоятельство важно учитывать при дифференцировании СД ВНС со стенокардией, характеризующейся появлением болевого синдрома во время физической активности
Кардиалгиям сопутствует тревога, беспокойство, слабость, вялость. Появляется ощущение нехватки воздуха, внутренняя дрожь, тахикардия, усиленное потоотделение.
Возможно ощущение изменения ритма. Тахикардия обычно ограничивается пределами 90-140 ударов за минуту, но отличается ситуативностью. Провоцируется она изменением положения тела, приемом крепкого чая, кофе, спиртными напитками или курением. Быстро проходит. Нередко возникает чувство замирания, перебоев работы сердца.
Давление при соматоформной дисфункции повышается до разумных пределов, многократно изменяется днем, ночью и утром стабилизируется.
Показательным симптомом дыхательной системы становится одышка, обусловленная состоянием эмоционального напряжения. Появляется давящие ощущения в груди. Сложно сделать вдох. Больной испытывает нехватку воздуха. Переживая это, человек, страдающий соматоформной дисфункцией, постоянно проветривает помещения, ощущает дискомфорт, находясь в закрытых пространствах.
Больных сопровождает частое, поверхностное дыхание, прерываемое периодическими глубокими вздохами. Случаются приступы невротического кашля.
Изменения пищеварительной системы характеризуются:
- эпигастральными болями, возникающими независимо от приема пищи;
- затрудненным глотанием;
- нарушением стула. Пациента мучают запоры или диарея;
- плохим аппетитом;
- отрыжкой, изжогой, рвотой;
- неправильным слюноотделением.
Соматоформная дисфункция вегетативной нервной системы может сопровождаться икотой, носящей навязчивый и довольно громкий характер.
СД ВНС провоцирует расстройства мочеиспускания. Учащаются позывы, появляется необходимость опорожнить мочевой пузырь при отсутствии туалета. Характерны сложности мочеиспускания в общественных туалетах.
Прочие признаки расстройства проявляются субфебрильной температурой, суставными болями, быстрой утомляемостью, снижением работоспособности. Часто больных мучает бессонница, они становятся раздражительными, возбудимыми.
Следует отметить, что симптомы соматоформной дистонии провоцируются стрессами, нервным перенапряжением и не вызываются обстоятельствами, обуславливающие проявления реально существующего заболевания.
Соматоформная дисфункция ВНС обладает следующими особенностями:
- множественность симптомов;
- нестандартный характер проявляемых признаков;
- яркая эмоциональная реакция;
- несоответствие результатам объективной диагностики;
- слишком интенсивная выраженность симптомов или, наоборот, недостаток яркости симптомов;
- отсутствие реакции на стандартные провоцирующие факторы;
- бесполезность соматотропной терапии.
Диагностика
Межреберная невралгия вне зависимости от выраженности болевого синдрома и его локализации, требует полноценной диагностики. Отличить ее от других патологий помогут следующие обследования:
- опрос и сбор анамнеза: выявление характера ощущений, условий их возникновения, длительности приступа, сопутствующих заболеваний;
- осмотр и пальпация: врач оценивает внешний вид кожных покровов, проверяет реакцию на движения, нажатия, повороты, наклоны, оценивает выраженность рефлексов;
- лабораторная диагностика: общий и биохимический анализ крови, общий анализ мочи: позволяет выявить признаки поражения сердечной мышцы (тесты на тропонины, КФК), воспаление, почечную патологию, заболевания желудочно-кишечного тракта и т.п.; точный набор анализов зависит от локализации очага боли;
- ЭКГ, УЗИ сердца: позволяют выявить или исключить сердечно-сосудистую патологию;
- рентген, КТ или МРТ грудного отдела позвоночника: помогает выявить остеохондроз, остеопороз, опухоли, грыжи и протрузии межпозвоночных дисков и т.п.;
- рентген органов грудной клетки: позволяет оценить состояние легочной ткани, выявить признаки опухолей;
- УЗИ почек, органов брюшной полости (исключает соответствующую патологию);
- ФГДС для исключения патологии пищевода, желудка, двенадцатиперстной кишки;
- миелография, контрастная дискография, электроспондилография для оценки состояния позвоночника, межпозвоночных дисков, спинного мозга и его корешков.
При необходимости назначаются консультации узких специалистов, дополнительные обследования.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Симптомы дыхательного невроза
Чтобы распознать недуг, необходимо знать основные его признаки. Симптомами дисфункционального дыхания являются:
- проблемы с дыханием;
- одышка;
- сухой кашель;
- отрыжка;
- нарушение режима питания;
- боль в мышцах;
- боль в желудке и животе;
- запоры;
- приступы панических атак;
- головные боли и головокружение;
- проблемы со сном, бессонница;
- сильные боли в области сердца и груди;
- быстрая утомляемость;
- дрожь в теле;
- ощущение «мурашек» на коже.
Вышеперечисленные симптомы могут появляться в зависимости от ситуации. Наиболее распространенным и характерными признаками дыхательного невроза были и остаются психоэмоциональные нарушения, боли в грудной клетке, нехватка воздуха, одышка.
Как только вы заметили у себя несколько из этих симптомов, обратитесь за консультацией к своему лечащему врачу. Своевременная диагностика и лечение помогут быстрее справиться с недугом, а также избежать появления и развития различных патологий.
Классификация стенокардий
В зависимости от связи приступов с физической нагрузкой выделяют стенокардию напряжения и покоя. Последняя может возникать без влияния провоцирующих факторов, поэтому ее сложнее контролировать.
Стенокардию напряжения можно разделить на два вида: стабильную и прогрессирующую. В первом случае частота и сила приступов зависит от объема физической нагрузки, они легко устраняются при помощи медикаментозной терапии. Прогрессирующая стенокардия практически не поддается коррекции фармацевтическими препаратами, частота приступов со временем увеличивается.
Выделяют такие функциональные классы стабильной стенокардии:
- Боли появляются только при интенсивной или продолжительной физической нагрузке.
- Появление приступа при ходьбе на расстояние более, чем 200 м или подъеме более, чем на один лестничный пролет в обычном темпе. При сильном эмоциональном стрессе.
- Боли при ходьбе на дистанции менее 200 метров или подъеме на один лестничный пролет в спокойном темпе.
- Приступы появляются при незначительных физических нагрузках или в состоянии покоя.
Существует стенокардия Принцметала или спонтанная (особая, вазоспастическая) стенокардия – вызывается внезапным спазмом коронарных артерий. Приступы развиваются только в покое, в ночные часы или рано утром.








