Умеренные метаболические изменения в миокарде левого желудочка
Содержание:
- Механизм развития миокардиодистрофии
- Как лечить гипертрофию левого желудочка сердца
- Насколько опасны такие образования?
- Изменения веса при нарушении метаболизма
- Формы заболевания СССУ
- Текст подготовил
- Причины миокардиодистрофии
- Причины СССУ
- Факторы возникновения
- Нарушения обмена углеводов
- ПРИМЕР 3
- «Матовое стекло» на КТ при отеке легких
- Лечение миокардов
- Методы ЭКГ
- Диагностика миокардита
- Диагноз у детей и взрослых и выводы
Механизм развития миокардиодистрофии
Механизм развития миокардиодистрофии не зависит от причины, вызвавшей заболевание. Он включает следующие этапы.
- Нарушение нервной и гормональной регуляции работы сердца. Сердце находится под воздействием адреналина и симпатической нервной системы. Они усиливают сокращение сердца и постепенно приводят к его истощению.
- Сердце хуже усваивает кислород. Одновременно потребность миокарда в кислороде возрастает.
- Внутри клеток сердца происходит ряд изменений: повышается уровень кальция, что нарушает расслабление миофибрилл. Ухудшается тканевое дыхание. Активируются кальций-зависимые протеазы. Это вещества, разрушающие структуры (митохондрии, миофибриллы) клеток сердца.
- В результате нарушения жирового обмена клетках накапливаются свободные радикалы, которые продолжают разрушать миокард.
- Из поврежденных лизосом высвобождаются ферменты, разрушающие структуру клетки.
- В результате этих процессов резко сокращается количество функционирующих кардиомиоцитов и клеток проводящей системы сердца.
Как лечить гипертрофию левого желудочка сердца
Что касается лечения, терапия проводится с назначением бета-блокаторов в союзе с верапамилом. Данный метод лечения позволяет снизить симптоматику, которую провоцирует сердечно-сосудистая патология. В роли основного дополнения к терапии необходимо соблюдать диету. Также необходимо отказаться от привычек, которые наносят организму вред. Специалисты не исключают, что потребуется оперативное вмешательство для удаления участка мышц, которые подверглись гипертрофии.
Реабилитация
После лечения, проведения операционного вмешательства пациенту необходимо придерживаться специальной диеты. Помимо этого, нужно отказаться от всех вредных привычек, исключив алкоголь, жирную пищу, никотин. Для нормализации работы сердечной мышцы выполняется специальная гимнастика. В рационе должны присутствовать овощи, фрукты.
Записаться на приёмЗапишитесь на приём и получите профессиональное обследование в нашем центре
Насколько опасны такие образования?
Большинство рубцов, в том числе и постинфарктных, длительное время никак себя клинически не проявляют.
Поэтому обнаружение на кардиограмме рубцовой ткани, особенно крупной, является сигналом к изменению образа жизни. Представьте себе резиновый мяч, большую часть которого заменили кусочком ткани.
Такой мяч будет плохо выполнять свою функцию — отталкиваться от поверхностей и играть им станет невозможно. Именно такие изменения происходят в сердечной мышце с крупным участком рубцовой ткани, для сохранения своей функции всей остальной сердечной мышце приходится прилагать большие усилия, чем в здоровом сердце.
Если такому органу не помогать, то это приведет к тяжелой сердечной недостаточности, повторным инфарктам миокардам и к инвалидности.
Даже наличие диффузного кардиосклероза должно привести к изменению образа жизни. Эти мелкие, разбросанные по всей сердечной мышце рубцы говорят о том, что большинство сосудов уже поражены атеросклерозом и если не предпринимать никаких действий для профилактики инфаркта или инсульта, то такие заболевания могут скоро появиться.
Изменения веса при нарушении метаболизма
Важное условие в лечении ожирения — установление самих причин заболевания и лишнего веса. Перед похудением вначале
устраняют нарушения метаболизма
Эти два явления тесно взаимосвязаны между собой, в этом случае лучше обратиться за
консультацией к врачу.
Пациенту назначаются лабораторные исследования крови, мочи, других анализов и на основании результатов рекомендуется
корригирующая терапия.
- Препараты при нарушении обмена липопротеинов с добавлением лекарств, влияющих на аппетит, а также
энтеросорбентов. - Специальные комплексы для восполнения дефицита витаминов, микро- и макроэлементов в виде таблеток, драже и
растворов.
Современные монопрепараты и комплексные медикаменты позволяют поддерживать свой организм в идеальной форме и
предупредить появление сбоев и дефицитных состояний.
Формы заболевания СССУ
-
Синусовая брадикардия — ритм с частотой до 60 сокращений в минуту. Считается нормой для физически тренированных лиц, спортсменов, а также молодых людей с превалированием вагусных влияний на сердце. Кроме того, во время сна происходит физиологическое урежение ЧСС на 30%. В иных случаях брадикардия сопровождает различные заболевания.
Умеренная брадикардия может не нарушать кровообращение, однако ритм с частотой менее 40 ударов в минуту приводит к недостаточному кровоснабжению и ишемизации (дефициту кислорода) органов и тканей, нарушая этим их функцию.
Вне зависимости от причины, основа брадикардии — это нарушение способности синусного узла генерировать электрические импульсы с минутной частотой больше 60 либо некорректное их распространение по проводящей системе.
-
Синоатриальная блокада. При данном виде синусной дисфункции происходит торможение вплоть до полной остановки передачи электрической волны от водителя ритма к предсердиям. При этом наблюдается увеличение паузы между сокращениями предсердий, их временная асистолия и как следствие отсутствие своевременного сокращения желудочков, что сказывается на гемодинамике.
Механизм развития блокады бывает связан как блокированием движения импульса от источника, так и с отсутствием формирования возбуждения в самом узле.
- Остановка СУ. Синус-арест грозит внезапной остановки сердечной деятельности. Однако чаще роль источника импульсов берет на себя водитель ритма II порядка (АВ-узел), генерирующий сигналы частотой 40-60 в минуту или III порядка (пучок Гиса, волокна Пуркинье) при АВ-блокаде, частота =15-40 в мин.
Текст подготовил

Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Список источников
- Iranmanesh A.M., Washington L. Pulmonary Sarcoidosis: A Pictorial Review / Semin Ultrasound CT MR, 2019.
- Felix J., Herth F., Kirby M., Sieren J., Herth J., Schirm J., Wood S., Schuhmann M. The Modern Art of Reading Computed Tomography Images of the Lungs: Quantitative CT / Respiration, 2018.
- Soussan M., Brillet P.-Y., Mekinian A., Khafagy A., Nicolas P., Vessieres A., Brauner M. Patterns of pulmonary tuberculosis on CT / Eur J Radiol, 2012.
- Bushong S. Computed Tomography / McGraw Hill Professional – 2000. – 162 p.
- Boyd D.P, Computed tomography: physics and instrumentation / Acad Radiol – 1995.
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Карнаушкина М.А., Аверьянов А.В., Лесняк В.Н. Синдром «матового стекла» при оценке КТ-изображений органов грудной клетки в практике клинициста: патогенез, значение, дифференциальный диагноз / Архивъ внутренней медицины – М., 2018. — С. 165-175.
- Прокоп М., Галански М. Спиральная и многослойная компьютерная томография / Т.1,2 под ред. А.В.Зубарева, Ш.Ш.Шотемора — М., 2011 — 712 с.
Причины миокардиодистрофии
Этиология миокардиодистрофии вызывает много дискуссий среди врачей. Специалисты считают, что список причин нарушения обмена веществ в сердце крайне широк.
Нарушения питания сердца, вследствие чего клетки не получают достаточное количество кислорода и питательных веществ.
- нарушение коронарного кровообращения;
- хроническое легочное сердце;
- анемия, уровень гемоглобина в крови менее 90-80 г/л;
- горная болезнь;
- артериальная гипертензия;
- пороки сердца;
Нервное напряжение, приводящее к значительному повышению адреналина и чрезмерной работе сердца;
- длительные стрессы;
- депрессии;
- неврозы;
Непосильные физические нагрузки
- чрезмерные нагрузки у тренированных спортсменов;
- интенсивные физические нагрузки у не тренированных людей
- интенсивные физические нагрузки в период после инфекционных заболеваний (ангины, гриппа);
Хронические заболевания органов пищеварения, приводящие к дефициту питательных веществ;
- панкреатит;
- цирроз;
- синдром мальабсорбции (нарушение всасывания в кишечнике);
Нарушения питания, сопровождающиеся нарушением электролитного баланса;
- авитаминоз;
- диеты с минимальным содержанием белка и минеральных веществ;
Расстройства обмена веществ. Общие заболевания сказываются на состоянии сердца;
- почечная и печеночная недостаточность;
- подагра;
- сахарный диабет;
- ожирение;
Гормональные расстройства. Высокая концентрация гормонов увеличивает частоту сердечных сокращений. При интенсивной работе истощаются энергетические резервы миокарда.
- тиреотоксикоз;
- болезнь Кушинга;
- климакс;
- период полового созревания;
Отравление токсинами, которые повреждают клетки миокарда или нарушают обменные процессы.
- алкоголь;
- никотин;
- наркотики;
- прием лекарственных средств (сердечные гликозиды);
- промышленные яды;
Причинами миокардиодистрофии и новорожденных являются:
- кислородное голодание плода;
- внутриутробные инфекции;
- перинатальная энцефалопатия;
Причины СССУ
Первичная дисфункция:
- Замещение клеток соединительной тканью — кардиосклероз (постинфарктный, постмиокардитический, кардиомиопатический).
- Врожденное недоразвитие синусового узла.
- Старческий амилоидоз.
- Идиопатическое повреждение, в том числе болезнь Ленегра.
Вторичная дисфункция:
- Повышение тонуса вагуса (блуждающего нерва): синдром каротидного синуса, апноэ сна, вазовагальный обморок, увеличение внутричерепного давления, инфаркт миокарда нижней топики, субарахноидальное кровоизлияние, рефлекс Бецольда–Яриша, болезни гортани и пищевода, кардиоверсия.
- Воздействие лекарств: бетаадреноблокаторы, недигидропиридиновые блокаторы кальциевых каналов, сердечные гликозиды, антиаритмики, холиномиметики, морфин, тиопентал натрия, препараты лития.
- Воспаление сердечной мышцы (миокардит).
- Ишемизация синусового узла.
- Острое повреждение СУ при инфаркте правого предсердия
- Травматическое повреждение клеток синусового узла, проводящей системы (операция, ранение).
- Электролитные нарушения.
- Нарушения газового состава крови (гипоксемия, гиперкапния).
- Дисфункция гормональных систем (чаще всего гипотиреоз).
Факторы возникновения
Если есть рубцовые изменения миокарда это не инфаркт Несмотря на то, что кардиосклерозу подвергаются люди всех возрастных категорий, его симптомы и прогрессивность в зависимости от возраста различаются. На это влияет суточный объём физических нагрузок, преодолеваемых организмом, состояние здоровья, душевное состояние, поступление кислорода, питание и т.д. Дисгармония в комплексе этих факторов может привести к кардиосклерозу.
Чаще всего причины гибели мышечных волокон кроются в перенесенных ранее сердечных заболеваниях. Рубец на сердце и сердечные патологии – это замкнутый круг, в котором болезни влекут разрастание соединительной ткани, а рубец замедляет или блокирует поступление крови, провоцируя наступление инфаркта миокарда.
В каких случаях появляются рубцы на сердце?
Ревматизм
В зарубежных странах этот термин служит для характеристики заболеваний опорно-двигательного аппарата, но это неправильно. Ревматизм имеет много форм и лишь одна из них – суставная. Это воспалительный процесс, который охватывает всё тело, но очаг его расположен в оболочках сердца в большинстве случаев.
Особенно опасна кардиальная форма ревматизма, которая предполагает локализацию воспаления в самом миокарде, хотя другие сердечные оболочки также вовлечены в патологический процесс. Т.е. скарлатина, стрептококки, ангина, тонзиллит могут вызвать ревмокардит, в результате которого соединительная ткань сначала воспалится, а затем зарубцуется, чтобы стать прочнее.
Миокардит
В свою очередь, это заболевание тоже является исходом инфекционных поражений организма. Инфекционно-аллергический миокардит, например, даже больше распространён, чем его ревматоидная форма. Возбудители – грибковые бактерии, вирусы, гельминтоз и т.д. Несмотря на то, что непосредственное взаимодействие микроорганизмов и сердечных тканей может показаться невозможным, взаимосвязь между ними ясна: в результате поражения организма вирусными инфекциями происходит интоксикация, а затем и воспаление мышечных тканей сердца
Человеку, перенесшему паротит, корь, ветрянку или другое подобное заболевание, стоит обратить особое внимание на дискомфортные ощущения в грудине
Ишемическая болезнь сердца (ИБС)
Нарушение кровоснабжения и связанного с ним метаболизма всегда сопровождается серьёзными заболеваниями. Сердце к этому фактору восприимчиво в первую очередь. Если миокард нуждается в большем объёме кислорода, чем приносит кровяной поток, кровообращение в аортах замедляется.
Что может блокировать нормальное поступление крови? Многочисленные рубцы, образовавшиеся на сердце. В свою очередь, ИБС является причиной их возникновения.
Последствием ИБС чаще всего становится летальный исход, связанный с внезапной коронарной смертью или инфарктом миокарда, которые тоже относятся к группе ИБС. В 90% случаев люди умирают от ишемической болезни.
Одна из главных причин возникновения рубца на сердце. Непосредственное отмирание одного из участков соединительной ткани – по сути, и есть рана. Которая со временем рубцуется. Почти во всех случаях основным последствием инфаркта миокарда является разрастание соединительной ткани, которая замещает отмершие участки миокарда.
Инфаркт в основном заканчивается смертью. На тех, кто выжил после него, непрерывно сыплются проблемы, связанные с сердцем, и это неслучайно. Образовавшийся на месте отмершего сердечного участка рубец приводит к ишемии, коронарной недостаточности, брадикардии, коронарному стенозу, клапанной недостаточности.
Постинфарктный кардиосклероз, о котором мы сейчас говорим, является самой опасной и тяжелой формой огрубения соединительной ткани. Лечение должно быть серьёзным и систематическим.
Нарушения обмена углеводов
Сахарный диабет, панкреатит, артериальная гипертензия и иные заболевания возникают на фоне нарушений обмена
углеводов. Организм не в состоянии самостоятельно перерабатывать основные источники энергетических ресурсов, таких
как:
- глюкоза;
- фруктоза;
- галактоза;
- гликоген.
Медикаментозная терапия включает препараты для улучшения метаболизма в зависимости от вида наступившего сбоя в
организме. С этой целью применяются ферменты, антиферменты, гипогликемические средства, лекарства, регулирующие
обмен мочевой кислоты и другие. Врач назначает Кокарбоксилазу, АТФ, Витрум Кардио Омега-3, поливитаминные комплексы.
ПРИМЕР 3
Первые комплексы зарегистрированы с небольшой помехой, поэтому обращаем внимание на второй и третий комплексы в отделениях V1-V3. В красной рамке приведен пример как должны выглядеть комплексы в этих отведениях в норме
Морфология V1 здесь не очень отличается от нормы, а вот V2 и V3 отличаются отсутствием зубцов R. После короткой изолинии следующей за зубцом Р, начинается глубокий отрицательный зубец (которой как вы знаете называется Q). Зубец Q зазубренный, что характерно для рубцовых изменений. Более внимательные уже заметили, что в отведении V4 также присутствует «патологический Q». Если его тщательно измерить, то его параметры будут выходить за пределы нормы. Кроме того, в данном отведении не должно быть такого явного Q.
Таким образом здесь речь идет о рубцовых изменениях передне-перегородочной области.
«Матовое стекло» на КТ при отеке легких
Отёк легких — это осложнение массивного воспаления, сепсиса, токсического отравления. Отек часто возникает как осложнение хронических и острых заболеваний легких, следствие коронарной ишемии, сердечной недостаточности, патологических сбоев в работе других органов и их систем.
При кардиогенном отеке легких наряду с «матовыми стеклами» наблюдается утолщение междолевой плевры, сетчатая деформация легочного рисунка, а контуры корней легких расширенные и нечеткие.
К дополнительным признакам отека легких на КТ относится увеличение диаметра легочных сосудов, расширение камер сердца и жидкость в плевральной полости.

Лечение миокардов
Во всех случаях установленного диагноза миокардит пациент должен получать терапию, рекомендованную при ХСН (хронической сердечной недостаточности), которая включает применение следующих групп препаратов:
- бета-адреноблокаторы (карведилол, метопролол и др.);
- ингибиторы АПФ или сартаны ( например эналаприл, кандесартан);
- ингибиторы минералокортикоидных рецепторов (верошпирон).
Обсуждается применение статинов в комплексном лечении миокардитов, как препаратов обладающих, в том числе и противовоспалительным эффектом.
Другие группы препаратов применяются по показаниям, в зависимости от клинического состояния пациента. Это могут быть сердечные гликозиды (дигоксин), антиаритмические препараты (только амиодарон, редко соталол), а при тяжелом течении может применяться иммуносупрессивная терапия (преднизолон или цитостатики).
Рутинное применение иммуноглобулина не рекомендуется.
Методы ЭКГ
- Классический метод. Регистрация электрокардиограммы в 3 стандартных и 12 отведениях. Электроды крепятся на тело пациента, который лежит на кушетке. Кардиограмма снимается в состоянии покоя.
- Векторкардиография. Электрический вектор работы сердца регистрируется и отображается в виде проекции объемной фигуры на плоскости отведений.
- Нагрузочные пробы. Регистрация ЭКГ, когда пациент находится на велоэргометре при возрастающей ступенчатой физической нагрузке. Чаще применяется для диагностики ишемической болезни сердца.
- Холтеровское мониторирование. Запись электрокардиографии непрерывно в течение суток с помощью специального портативного аппарата.
- Прекардиальное картирование. Электроды матрицей 6х6 фиксируются на грудной клетке пациента, сигналы с которых обрабатываются компьютером. Используется для определения повреждений миокарда при остром инфаркте миокарда.
- Внутрипищеводная электрокардиография. ЭКГ записывается с помощью электрода, введенного в пищевод пациента. Применяется для диагностики блокад и определения состояния предсердий и атриовентрикулярного соединения.
- Гастрокардиомониторирование. Одновременная запись гастрограммы и электрокардиограммы в течение суток. Используется для диагностики гастро- и кардиозаболеваний.
- Электрокардиография высокого разрешения. Регистрация низкоамплитудных и высокочастотных потенциалов, с амплитудой порядка 1—10 мкВ и с применением многоразрядных АЦП (16—24 бита).
Диагностика миокардита
Диагностика миокардита, в первую очередь, основывается на оценке жалоб и симптомов, обнаруженных при объективном обследовании больного. Необходимо опросить пациента и установить связь с перенесённой инфекцией, действием токсинов или лекарственных препаратов. Также следует выявить у пациента заболевания, которые могут быть причиной миокардита: сахарный диабет, системную красную волчанку, воспалительные заболевания кишечника и др.
Пациентов могут беспокоить:
- симптомы бактериальной или вирусной инфекции (общее недомогание, лихорадка, боли в мышцах, насморк, першение в горле, кашель, боли в животе, жидкий стул);
- боли в грудной клетке;
- одышка;
- сердцебиения;
- перебои в работе сердца;
- отёки;
- слабость.
Однако жалоб при миокардите может и не быть. Тяжёлые миокардиты по клинической симптоматике часто напоминают инфаркт миокарда. При тяжёлом течении внезапно развивается обморочное состояние, вызванное нарушением кровообращения.
При объективном обследовании наблюдается повышение температуры выше 38 °С, расширение границ сердца и нарушения ритма. При тяжёлом течении миокардита и развитии сердечной недостаточности снижается артериальное давление вплоть до кардиогенного шока и возникают отёки на ногах.
Такие клинические признаки, как сыпь, повышение температуры тела более 38 ºС и эозинофилия (рост уровня эозинофилов в крови) в сочетании с недавно начатым приёмом лекарственных средств характерны для гиперчувствительного миокардита. Заболевание может приводить к внезапной смерти, развитию быстро прогрессирующей сердечной недостаточности или хроническому течению с развитием дилятационной кардиомиопатии.
При гибели миоцитов при миокардите в периферической крови повышаются специфические маркеры повреждения миокарда — тропонин Т и I.
Электрокардиография (ЭКГ) поможет отличить миокардит от инфаркта. Также на ЭКГ выявляются различные нарушения ритма и проводимости сердца: желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия, фибрилляция предсердий, АВ-блокада II-III степени вплоть до поперечной блокады.
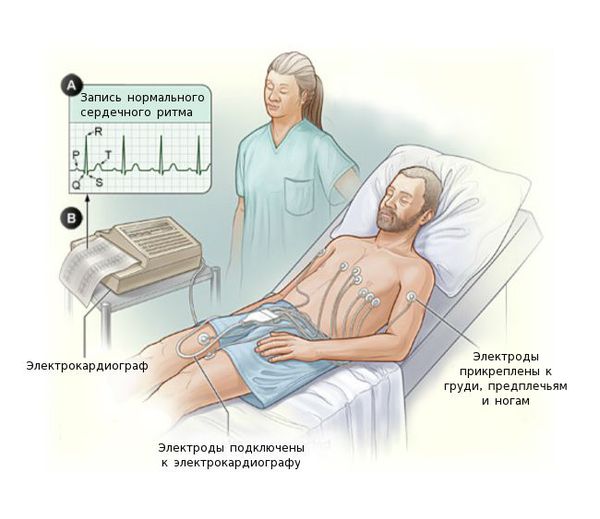
К неинвазивным методам диагностики миокардита, основанным на визуализации сердца, относят:
- эхокардиографию (ЭХО-КГ) — ультразвуковое обследование сердца;
- радиоизотопную визуализацию, основанную на использовании антител к миозину (сократительному белку в сердечной мышце);
- магнитно-резонансную томографию (МРТ) сердца с контрастным усилением.
Для начального обследования всех больных с предполагаемым миокардитом используется ЭХО-КГ. На обследовании выявляется:
- нарушение функции левого или правого желудочков;
- сегментарные нарушения сократимости стенки левого желудочка;
- обратимое утолщение левого желудочка;
- расширение полостей сердца.
ЭХО-КГ эффективна для оценки ответной реакции на лечение миокардита.
Радиоизотопная визуализация используется для оценки омертвения сердечной мышцы.
МРТ сердца с контрастным усилением — наиболее информативный методом визуализации для выявления воспаления в миокарде и повреждения клеток сердечной мышцы. Помимо представления точной информации об анатомии и морфологии сердца, МРТ позволяет точно оценить состояние его тканей.
Для подтверждения диагноза миокардита «золотым стандартом» в настоящее время считается проведение эндомиокардиальной биопсии (ЭМБ) под МРТ.
Показания к ЭМБ:
- острое или подострое развитие симптомов сердечной недостаточности, устойчивых к стандартному лечению;
- значительное снижение сократительной функции левого желудочка, несмотря на проведение оптимальной лекарственной терапии;
- аритмии, которые привели к нарушению кровообращения;
- сердечная недостаточность с сопутствующей сыпью, повышением температуры тела и подъёмом уровня эозинофилов в крови;
- системные заболевания соединительной ткани — системная красная волчанка, склеродермия, узелковый полиартериит;
- предполагаемый диагноз гигантоклеточного миокардита (молодой возраст, впервые возникшая сердечная недостаточность подострого течения или прогрессирующая аритмия без видимых причин).
Диагноз у детей и взрослых и выводы
Разным возрастным категориям людей свойственны особенности сердечной активности. К примеру, обнаружение у ребенка или подростка неполной блокады одной из ножек пучка Гиса скорее всего будет вариантом нормы.
В случае же со взрослым человеком, а особенно с пожилым это уже отклонение, которое может означать, что присутствует некоторые патологии сердечной мышцы. Опять же не всегда. Ряд кардиальных заболеваний зачастую оказываются причиной отклонений от нормы проводимости.
Если же блокада полная, то рекомендуется пройти детальное исследование состояния сердца.
Помимо ножек пучка Гиса расстройство возникает и в других кардиальных участках:
- синоатриальная – проявляется замедлением или прекращением прохождения импульсов от САУ к предсердиям. У детей бывают двух видов: постоянная и преходящая;
- атриовентрикулярная – при ней импульсы плохо поступают по предсердно-желудочковому соединению. Различают первую, вторую и третью степени.
Нарушение проведения импульса на уровне АВ-узла
Синотриальную чаще обнаруживают у детей старше семи лет на фоне вегето-сосудистой дистонии и ваготонии. Также она иногда возникает из-за синдрома слабости синусового узла, отравления лекарствами (хинидин, кардарон или адреноблокаторами).
I степень атриовентрикулярной блокады диагностируется у детей с ВСД, сопровождающейся ваготонией. Также выявляется у имеющих воспаление предсердно-желудочкового соединения. Еще она может быть унаследована новорожденным ребенком от родителей генетически.
II степень возникает при серьезных нарушениях сердца (миокардит, кардиосклероз, кардиомиопатия). При этом полная иногда сменяется на частичную и наоборот.
Причина III степени чаще всего миокардит. При образовании склероза она будет носить устойчивый характер, при имеющемся же процессе преходящей.
Причиной чаще выступает отравление атриовентрикулярного узла препаратами. Кроме этого, такое нарушение может вызвать опухоль сердца, сужение сосудов или атеросклероз. Различные типы блокад являются проявлением некоторых патологий.
БПНПГ может быть признаком:
- недостаточность трехстворчатого клапана;
- митральный стеноз;
- ишемическая болезнь (ИБС);
- легочное сердце;
- артериальная гипертензия;
- острый инфаркт миокарда.
БЛНПГ может означать наличие:
- дефекта аортального клапана;
- инфаркта сердечной мышцы;
- миокардита;
- бактериального эндокардита;
- кардиомиопатии;
- атеросклеротического кардиосклероза.
При двухпучковых блокадах причина может быть в пороке аорты или в ее коарктации.








