Дают ли инвалидность при циррозе печени
Содержание:
- Какие льготы положены инвалиду
- Работоспособность и гепатит С
- Когда присваивается статус инвалида?
- Почему больные циррозом теряют трудоспособность?
- Другие публикации авторов этой статьи
- Классификация ХГ (Лос-Анджелес, 1994 г.)
- Цирроз на ранних стадиях
- Как получают инвалидность?
- Какая группа инвалидности дается при циррозе печени?
- Прогноз при циррозе печени
- Влияние патологии на организм
- Причины заболевания
- Этиология и патогенез
- Порядок определения инвалидности
Какие льготы положены инвалиду
Получение инвалидности при тяжелых патологиях печени жизненно необходимо людям, не способным трудиться и нуждающимся в продолжительной реабилитации. Кроме денежного пособия, которое выплачивается пациенту ежемесячно, он получает дополнительные льготы.
Инвалид имеет право:
- Обслуживаться вне очереди в государственных учреждениях и банках.
- Получать скидку на оплату коммунальных услуг.
- Получать обучение в государственных ВУЗах на бюджетной основе.
- Бесплатное получение медикаментов или скидка при покупке их в аптеке.
- Ездить в транспорте без оплаты.
Подтверждение права на льготу – это удостоверение, которое получает пациент после оформления пособия. Выдается оно в Пенсионном Фонде, как только пройдена установленная процедуры. Выплаты бывают разные, сумма зависит от региона и уровня нетрудоспособности, определенного комиссией. Некоторым категориям пациентов предоставляются реабилитационные курсы, путевки в санатории для восстановления, а также скидки на диагностические процедуры.
Врачи и ученые еще не изобрели способ полностью излечивать цирроз и печеночную недостаточность. Поэтому люди, страдающие такими заболеваниями, вынуждены отказаться от работы и полноценной жизни, и бороться за сохранение своей дееспособности. Им государство предоставляет социальную поддержку и льготы для обеспечения нормального существования на период лечения и восстановления.
Работоспособность и гепатит С
Инвалидность при гепатите С положена в том случае, когда сама патология либо вызванные вирусом осложнения негативно отражаются на работоспособности человека. Острая форма заболевания крайне редко сопровождается какими-либо выраженными симптомами.
В 15–20% случаев пациенты предъявляют жалобы на:
- периодическое повышение температуры;
- усталость, слабость, сонливость;
- тошноту и рвоту;
- боли и тяжесть в правом подреберье.
Менее чем у 7% пациентов острая HCV-инфекция протекает в желтушной форме с изменением цвета мочи и кала, пожелтением эпидермиса и склер. Но перечисленные симптомы являются основанием для предоставления больничного листа в соответствии с действующим законодательством.
Также врач выдает пациенту направление на анализ на печеночные пробы. Повышение уровня билирубина, трансаминаз служат показанием к выполнению диагностических тестов для подтверждения или исключения диагноза гепатита С.
Клинические проявления хронической формы HCV-инфекции также неспецифичны, зачастую патология протекает бессимптомно. В некоторых случаях возможно появление:
- чувства хронической усталости, слабости;
- зуд, очаговые покраснения и высыпания на эпидермисе;
- тошнота;
- рвота;
- периодически возникающий дискомфорт в правом подреберье.
Как правило, усиление симптомов хронического гепатита С связаны с нарушением диеты, употреблением спиртных напитков, нервным и/или физическим перенапряжением. Нередко признаки хронического течения вируса напоминают отравление или ОРВИ, поэтому больничный дают на 3–5 дней.
Резкое ограничение трудоспособности наступает на фоне наиболее часто встречающегося осложнения гепатита С – цирроза печени, патологии, обусловленной массивным некрозом и воспалительным поражением гепатоцитов.
Болезнь сопровождается:
- сильной слабостью;
- утомляемостью;
- болью в области суставов;
- повышением температуры;
- болью, дискомфортом и чувством распирания в правом подреберье, что вызвано гепатомегалией;
- кожным зудом;
- желтушностью склер и кожных покровов.
По данным клинических исследований, менее 20% женщин и 40% мужчин сохраняют ту же работоспособность, что и до прогрессирования цирроза печени.
Наиболее частыми причинами летального исхода у пациентов с таким осложнением HCV служат:
- острая печеночная недостаточность;
- рак печени;
- инфекции;
- цереброваскулярные патологии.
Ситуация осложняется тем фактом, что перечень медикаментов, разрешенных к применению при циррозе печени ограничен. Тяжелое течение патологии является противопоказанием и к назначению противовирусной терапии, необходимой для остановки репликации и дальнейшего распространения HCV.
Без ограничения физической активности и несоблюдении режима дня и питания цирроз может стать причиной тяжелых, потенциально опасных для жизни осложнений. К их числу относят:
- Кровотечение из варикозных вен пищевода. В 85% случаев этиология такого состояния связана с вирусным поражением печени.
- Печеночная энцефалопатия. Риск развития такого осложнения повышается при злоупотреблении белковой пищи, приеме некоторых лекарственных средств (в частности, диуретиков).
- Асцит, связанный с задержкой натрия, нарушением выработки ряда биологически активных веществ, клинически проявляется в виде скопления жидкости в брюшной полости. С асцитом ассоциированы такие тяжелейшие состояния, как гепаторенальный синдром (вторичное поражение почек, вплоть до почечной недостаточности), бактериальный перитонит (инфекционный процесс в брюшной полости).
- Гепато-пульмональный синдром, проявляющийся в виде серьезного нарушения функции респираторного тракта, гиповентиляции.
- Гепатоцеллюлярная карцинома, характеризующаяся крайне высокой злокачественностью, ведущими симптомами является резкое похудение, боли в животе различной интенсивности, желтуха, асцит. Онкологическое заболевание провоцирует желудочно-кишечные кровотечения, разрывы тканей печени.
Поэтому чаще оформляется инвалидность при циррозе печени, вызванном прогрессированием латентной формы хронического гепатита С. В таком случае человеку легче обеспечить правильный режим дня, соблюдение обязательной диеты, строгое ограничение физических и психоэмоциональных нагрузок. Специалисты полагают, что дополнительная финансовая помощь и другие, положенные инвалиду привилегии, существенно улучшают качество жизни, способствует остановке патологического процесса и предотвращению дальнейших осложнений.
Когда присваивается статус инвалида?
При циррозе печени дают инвалидность не всем пациентам, обратившимся в государственную службу. Медицинская комиссия, которую больному предстоит убедить в своей нетрудоспособности, проводит проверку на наличие факторов, являющихся основанием для получения пособия и льгот. В предоставленных документах должно отражаться подтверждение следующих критериев:
- невозможность жить полной жизнью, свободно передвигаться или выполнять некоторые физические действия;
- быстрое прогрессирование заболевания, появление сопутствующих осложнений (период декомпенсации);
- потеря способности получать образование или трудится по своей специальности;
- невозможность самообслуживания и отсутствие родственников, способных помочь в этом;
- потребность прохождения социальной или психологической реабилитации.
Оценив все ключевые моменты, участники комиссии проверяют полученные результаты анализов. Шансы на инвалидность существенно возрастают, если человек вовремя представил все запрошенные бумаги, регулярно 12 месяцев посещал доктора, сдавал кровь на лабораторные исследования. Это позволит врачам оценить динамику заболевания, его стадию. Кроме этого, проверяются также бытовые условия человека, место его работы и проживания.
Почему больные циррозом теряют трудоспособность?
Цирроз печени проявляется не сразу. Выделяют три стадии его развития, которые формируются постепенно и последовательно под влиянием патогенных факторов.
На стадии компенсации явных клинических проявлений обычно нет. Качество жизни ухудшается, снижается работоспособность. Печень работает с большой перегрузкой, стремясь компенсировать потерю функциональной активности гепатоцитов.
На стадии субкомпенсации пациенты частично утрачивают трудоспособность в связи с нарушениями пищеварения, потерей веса и большой утомляемостью. В этот период болезнь еще поддается лечению, так как клетки печени не полностью теряют способность к восстановлению, несмотря на то, что прогрессируют процессы фиброза и замены ткани на соединительную.
Стадию декомпенсации называют терминальной, так как заболевание становится фатальным. Больные полностью теряют способность не только работать, но и нормально жить из-за стремительно развивающейся печеночной недостаточности (желтуха, отеки, мышечная атрофия, асцит, кровоточивость кожи и др.).
Другие публикации авторов этой статьи
П.О. Богомолов, А.О. Буеверов, О.В. Уварова, М.В. Мациевич
Ключевые слова:
Гипераммониемия
Цель обзора — представить сравнительную характеристику разных производных 5-аминосалициловой кислоты.
В.Г. Румянцев, А.О. Буеверов, П.О. Богомолов
Ключевые слова:
Воспалительные заболевания кишечника, Язвенный колит, Аминосалицилаты, Сульфасалазин
Хотя стеатоз печени обнаруживается у 90% злоупотребляющих лиц, стеатогепатит развивается у относительно небольшой их части, а цирроз формируется лишь у 10–20%. Стеатоз протекает, как правило, бессимптомно и полностью регрессирует в условиях абстиненции. Естественное течение алкогольной болезни печени (АБП) определяется в первую очередь паттерном употребления спиртных напитков. Нередко в качестве непосредственной причины смерти выступает не декомпенсация цирроза и не гепатоцеллюлярная карцинома, а алкогольный гепатит, «наслоившийся» на хроническую патологию печени и ведущий к острой печеночной недостаточности на фоне хронической (acute-on-chronic liver failure). Тяжелый алкогольный гепатит характеризуется высокой летальностью, достигающей 30–50% в течение трех месяцев. У выживших больных наблюдается ускоренное формирование фиброза с нередким формированием цирроза в течение 1–2 лет. Возможности терапии АБП ограничены. При гепатите тяжелого течения, наряду с коррекцией трофологического статуса, назначаются преднизолон и пентоксифиллин. Для лечения хронических форм АБП в настоящее время применяются средства для лечения алкогольной зависимости. Эффективность препаратов метаболического (гепатопротективного) действия ставится под сомнение, хотя в отдельных исследованиях получены обнадеживающие результаты.
А.О. Буеверов, П.О. Богомолов
Ключевые слова:
Алкогольная болезнь печени, Лечение, Естественное течение, Прогноз
Классификация ХГ (Лос-Анджелес, 1994 г.)
По этиологическому и патогенетическому критериям:
- хронические вирусные гепатиты В, С, Д;
- неопределенный хронический вирусный гепатит;
- криптогенный хронический гепатит;
- аутоиммунный (не связанный с вирусами, неясной этиологии) трех типов —
- тип I анти SMA (антитела к гладкой мускулатуре), анти ANA (антиядерные антитела, наиболее характерен для ХВГ С),
- тип II анти LKM (антитела к печеночно-клеточечным микросомам),
- тип III анти SLA — позитивные (антитела к растворимому печеночному антигену);
- лекарственный, при котором часто обнаруживаются антитела I, II и III типа.
По степени активности:
- минимальная,
- слабо выраженная,
- умеренно выраженная,
- выраженная.
По стадиям:
- 0 — без фиброза;
- I — слабо выраженного перипортального фиброза:
- II-умеренного фиброза с портопортальными септами;
- III — выраженного фиброза с портоцентральными септами;
- IV — цирроза печени.
Для ХВГ выделяют фазы репликации и интеграции; для других ХГ — соответственно, фазы обострения (активная) и ремиссии (неактивная).
Данная классификация в практике МСЭ должна быть дополнена оценкой степени нарушения функции печени (легкая, средняя, тяжелая), и для цирроза —
характеристикой морфологического типа (мелко- и крупно-узловой, билиарный, смешанный), стадии портальной гипертензии, осложнения(кровотечения,перитонит,тромбоз
воротной вены, гепаторенальный синдром, гиперспленизм, рак печени и т.п.).
Цирроз на ранних стадиях
Цирроз – заключительная стадия многих заболеваний, таких как аутоимунных и вирусных гепатитов, поражений разной этиологии, наследственного гемохроматоза, заболеваний желчевыводящей системы, неалкогольной жировой болезни печени и других.
Очень часто на начальном этапе протекает бессимптомно (у 20% пациентов). Во втором случае первые симптомы цирроза маскируются под симптомы первичного заболевания, но основными, которые должны заставить насторожиться, являются:
- ноющая боль в межреберье справа, особенно после употребления жирной или острой пищи, алкоголя, не обезбаливающаяся лекарствами,
- горечь и сухость во рту, особенно утром,
- высокая утомляемость,
- раздражительность,
- снижение веса,
- головные боли,
- зуд кожи,
- апатия,
- рвота,
- бессонница,
- носовые кровотечения,
- отсутствие аппетита или
- насыщение небольшими порциями,
- изменение гастрономических пристрастий,
- расстройства ЖКТ – понос, вздутие живота, тошнота, отсутствие аппетита,
- пожелтение белков глаз, кожи.
Смотрите в видео о новых методах лечения цирроза печени:
Как получают инвалидность?
Цирроз – это болезнь, при которой пострадавшим полагаются льготы и определенный статус, но чтобы этого достигнуть, придется:
Прежде чем установить группу и присвоить соответствующую пенсию, эксперты оценивают как физическое состояние человека, так и психическое. В расчет берется много факторов, включая условия проживания и данные с места работы.
Получить статус «инвалид» пострадавший может только через год лечения в своей поликлинике, соблюдая все рекомендации врача.
В процессе терапии его обязательно направляют на соответствующую диагностику, анализы, УЗИ внутренних органов. По этим данным комиссия МСЭ будет определять степень нетрудоспособности человека, и оценивать дисфункцию органа.
Обратившись в учреждение МСЭ на начальных стадиях печеночного заболевания, пострадавший, наверняка, получит отказ в присваивании ему какой-либо группы инвалидности. Ведь патология поначалу практически ничем не проявляется и трудно диагностируется.
Если такое решение не устраивает больного, то он может его оспорить в течение 30 дней. Шансы получить статус «инвалид» значительно повышаются, если будут предоставлены все необходимые выписки из больницы.
За год до обращения в медико-социальную комиссию пострадавшему необходимо проходить диагностику не реже чем раз в 2-3 месяца и сдавать биохимические анализы. Кроме этого, нужно регулярно показываться врачу и требовать (если это понадобится) соответствующие выписки, свидетельствующие о прогрессировании недуга.
Данная проблема инвалидность и льготы при циррозе печени достаточно популярна на сегодняшний день. Алкоголь может действовать на людей по-разному. Возможно алкоголь и приносит какую то пользу, но чаще всего употребление спиртных напитков пагубны для здоровья. Самым сложным с чем приходится справляться это психологическая зависимость, в этом случае нередко приходится обращаться за помощью.
https://infopechen.ru/cirroz/invalidnost-pri-tsirroze-pecheni.html
https://pechen1.ru/cirroz/invalidnost-pri-tsirroze-pecheni.html
http://propechen.com/bolezni/cirrhosis/invalidnost-pri-tsirroze-pecheni.html
https://propechenku.ru/tsirroz/dayut-li-invalidnost.html
https://gemor.su/soputstvoyushie/cirroz/cirroz-pecheni-i-invalidnost
https://alcogolizm.com/pechen/cirroz-pecheni-invalidnos.html
https://podjeludochnaya.ru/raznoe/invalidnost-cirroze-pecheni
https://pechen.org/cirroz/invalidnost.html
Какая группа инвалидности дается при циррозе печени?
При такой патологии, как циррозе печени, может быть дана любая из групп инвалидности, как на определенный срок, так и бессрочно.
I группа инвалидности дается при печеночной недостаточности III степени, активности цирроза III степени, наличии у больного человека асцита, плохо поддающегося лечению, а также при очень тяжелом состоянии. В этом случае обычно инвалидность дается бессрочно.
II группа при циррозе печени определяется, если у больного человека III стадия печеночной недостаточности и активность процесса III, но нет других осложнений (асцита, тяжелой энцефалопатии и т.д.).
III группа инвалидности может быть дана в том случае, когда цирроз печени во II степени активности, а печеночная недостаточность на II стадии.
Если же печеночная недостаточность достигла только стадии I, активность цирроза I, то в такой ситуации обычно инвалидность не дается.
Стадия печеночной недостаточности определяется следующим образом:
При I стадии происходит снижение общего белка до 60 г/л, альбуминов не менее 45 %, протромбинового индекса не ниже 60 %, фибриногена до 1,5 г/л, уробилин в моче в небольшом количестве.
При II стадии общий белок снижается до 50 г/л, альбумины до 44 %, протромбиновый индекс не ниже 50 %, фибриноген до 1 г/л, уробилин в моче определяется в средних значениях.
При III стадии общий белок падает менее 50 г/л, альбумины – менее 40 %, протромбиновый индекс – ниже 50 %, фибриноген — менее 1 г/л, уробилин в моче – в большом количестве.
Степень активности процесса устанавливается по следующим изменениям биохимических показателей по отношению к нормальным значениям:
При I степени АлТ увеличивается в 2 раза, билирубин поднимается до 100 мкмоль/л, гамма-глобулины увеличиваются до 21 %, щелочная фосфатаза – до 15 ед, гамма-ГГТ – не более 100 ед.
При II степени активности АлТ повышается в 3-5 раз, билирубин – максимально до 200 мкмоль/л, гамма-глобулины увеличиваются не более 27 %, щелочная фосфатаза – не более 30 ед, гамма-ГГТ – не более 300 ед.
При III степени АлТ возрастает в 5 и более раз, билирубин повышается более 200 мкмоль/л, гамма-глобулины растут более 27 %, щелочная фосфатаза – более 30 ед., гамма-ГГТ – более 300 ед.
Прогноз при циррозе печени
Цирроз печени вызывает тяжелые осложнения
Цирроз печени – заболевание, которое приводит к летальному исходу. Но это не значит, что надо опускать руки и готовиться к скорой смерти.
При грамотной диагностике и адекватном лечении цирроза и первоначального заболевания человек с этим заболеванием может прожить и более десяти лет – так происходит на стадии компенсации, и более 50% человек живут так.
Более 40% пациентов на стадии субкомпенсации имеют шансы прожить более 5 лет.
Некомпенсированная стадия – тут показатели более печальные: 10-40% людей живут около трех лет. Если цирроз осложнен асцитом (накоплением жидкости в брюшной полости) или печеночной энцелофапатией, то такие больные умирают в течение года.
Не забывайте о правильном питании при циррозе. Подробнее смотрите в видео:
Влияние патологии на организм
Известно, что цирроз печени – это одна из опаснейших прогрессирующих патологий, при которой гепатоциты (здоровые клетки печени) постепенно заменяются соединительной тканью. Из-за этого нарушается природная структура органа и его нормальная деятельность. Проявляется болезнь:
- ноющей болью в правом подреберье, возрастающей при приеме пищи и движении;
- утратой аппетита, сбоем пищеварения;
- повышением температуры тела;
- понижением трудоспособности, повышенной утомляемостью, вялостью;
- неестественной желтизной кожи и белочных оболочек глаз;
- различными кровотечениями.
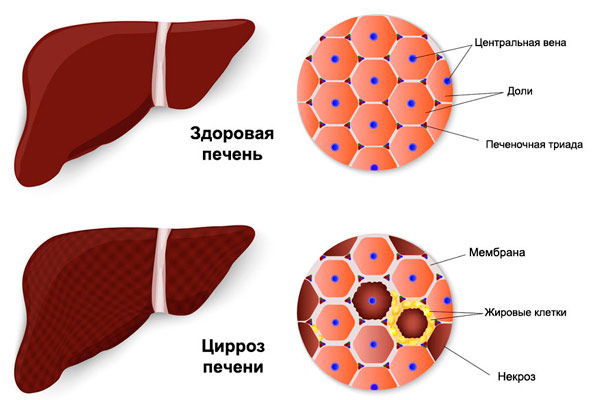
Цирроз печени
Пострадавшему дают статус инвалидности исключительно после установления факта болезни. Этой проблемой занимается специальная комиссия, проводящая МСЭ (медико-социальную экспертизу). Зачастую инвалидность присваивают при:
- брюшной водянке, являющейся следствием цирроза в 75 % случаев;
- острой или третьей стадии патологии;
- синдроме повышенного давления воротниковой вены.
Существуют такие этапы развития цирроза:
- Первая стадия — при развитии которой общее количество незатронутых болезнью гепатоцитов находится в пределах нормы. Благодаря этому сохраняется способность нормального функционирования органа. При этом специалисты ограничивают пациенту физнагрузки, но он может продолжать работать.
-
Вторая стадия — характеризующаяся серьезными сбоями организма. Гепатоциты разрушаются довольно быстро, заменяясь рубцово-соединительной тканью. Печень увеличивается, и дает о себе знать как в спокойном положении тела, так и при незначительном движении. Здесь физиологическую и трудовую деятельность необходимо существенно сокращать.
- Третья стадия — считается самой серьезной, а у 60 % пострадавших она заканчивается смертельным исходом. Медики при этом настаивают на госпитализации и строгом постельном режиме пациента. В данной ситуации о трудовой и физической деятельности говорить не приходится – она сведена к минимуму.
Причины заболевания
Основными причинами болезни служат:
- Воспалительныепроцессыворгане;
- Плохаяэкология. Внашевремясуществуетогромноеколичествозаводовифабрик, которыесвоимивыбросамизагрязняютэкологию.
- Некачественнаяпища. Изобилиекопченостейижироввпище, присутствующейнаполкахмагазинов, создаетбольшойсоблазн. Еслиотказотнеенепредставляетсявозможным, тоследуетхотябыограничиватьсебявэтихпродуктах. Повозможностистаратьсясоблюдатьдиету, вкоторойприсутствуютовощи, фрукты, крупы, белковаяпищавотварномилитушеномвиде. Такжеприсоблюдениипостоввыводятсявсешлакиизорганизма.
- Работасядовитымиивреднымидляздоровьявеществами.
Мнение, что цирроз печени встречается только у алкоголиков, абсолютно ошибочное. Это заболевание бывает и у людей с абсолютно нормальным образом жизни. Встречается даже у детей.
Этиология и патогенез
Реактивные и очаговые гепатиты, при которых отмечаются воспалительные процессы в мезенхиме, либо очаговое (гранулематозное) воспаление, являются вторичными,
возникающими при заболеваниях желудочно-кишечного тракта и желчевыводящих путей, хронических инфекциях (туберкулез, бруцеллез, лямблиоз и т.п.), некоторых
системных заболеваниях (саркоидоз, васкулиты), и их течение определяется эволюцией основного заболевания.
Диффузные воспалительные заболевания печени с вовлечением в патологический процесс паренхиматозной ткани, портальных трактов являются самостоятельными и в их
происхождении играют роль:
- Воздействие гепатотропных вирусов В,С,Д (67-80% всех ХГ); описаны вирус гепатита Е, флавивирусы GB-A, GB-B, GB-C;
- Алкогольное поражение печени наблюдается чаще у мужчин; длительность злоупотребления алкоголем вариабельна и зависит от индивидуальной чувствительности
печени к этанолу; - Лекарственные соединения, вызывающие при определенных условиях токсико-аллергическое поражение печени: туберкулостатические средства, антидепрессанты,
антибиотики, гормональные и нестероидные противовоспалительные препараты, наркотики, цитостатики; - Промышленные гепатотоксические агенты: хлорированные углеводороды и нафталины, бензол, соли тяжелых металлов;
- Аутоиммунный гепатит, преимущественно у молодых женщин с определенной генетической предрасположенностью;
- Нарушения обмена меди (болезнь Вильсона-Коновалова), дефицит aj -ингибитора протсаз.
- Сочетание различных причин.
- Этиология не установлена (криптогенный).
Вирус проникает в организм парентеральным путем при различных лечебных и диагностических манипуляциях, сопровождающихся повреждением кожи или слизистых
оболочек, половым и перинатальным путем, а также через ссадины, порезы, при нанесении татуировки, попадании инфицированной слюны на поврежденную кожу. В
гепатоцитах вирус повреждает клеточный цитоплазматический аппарат и встраивается в геном.
В процессе репликации вируса и гибели печеночных клеток возникают антигены — вирусные, печеночно-специфический липопротеин, вирусиндуцированные неоантигены
на поверхности инфицированных гепатоцитов, к которым образуются антитела. Таким образом формируется иммунный процесс, в котором определенную роль играют также
циркулирующие иммунные комплексы.
Под влиянием этанола возникает жировая дистрофия печени, появляются некрозы, ингибируются процессы регенерации, повышается коллагеногенез, возникает
алкогольный гиалин (тельца Мэллори), к которому сенсибилизируются Т лимфоциты и запускаются иммунопатологические реакции.
Лекарственные и токсические гепатиты связаны с индивидуальной иммунной реакцией на медикаменты и их метаболиты, а также прямым токсическим воздействием на
печеночную паренхиму.
В основе аутоиммунного гепатита лежат первичные нарушения иммунной системы. В патогенезе ЦП (цирротическая стадия ХГ), наряду с прогрессированием
иммуновоспалительных, дистрофических, некробиотических процессов и избыточным фиброзированием, следует учитывать образование очагов регенерации функционально
неполноценных печеночных клеток, нарушения сосудистой системы печени — формирование внутрипеченочного блока и портального сброса крови, обусловливающего
поступление токсических веществ в системный кровоток и развитие энцефалопатии.
Свойственная ЦП портальная гипертензия развивается вследствие повышения гидростатического давления в бассейне воротной вены, снижения онкотического давления
крови и вторичного гиперальдостеронизма.
Порядок определения инвалидности
Сбор документов
Инвалидность устанавливается врачебно-трудовой экспертной комиссией (ВТЭК). Озаботиться вопросом о получении инвалидности надо примерно за год до прохождения ВТЭК, чтобы иметь на руках бумаги о прогрессе заболевания: постоянно наблюдаться у врача, соблюдать его предписания в диете и лечении и сдавать необходимые анализы (если этого еще не происходит), хорошо пройти курс лечения в стационаре.
Далее необходимо получить направление лечащего врача на прохождение ВТЭК (это будет дополнительным плюсом). С этим направлением надо будет еще раз сдать анализы и пройти обследование указанных специалистов в своей поликлинике.
Если лечащий специалист отказывает в выдаче направления, то можно самостоятельно подготовить все бумаги и сдать их на ВТЭК. С врача в этом случае надо взять письменный отказ в выдаче направления с указанием причины.
Также справку для прохождения ВТЭК можно получить в:
- органах соцзащиты или
- отделении Пенсионного фонда,
предоставив туда обоснование – медицинские документы.
Документы, необходимые для ВТЭК:
Есть возможность подать документы без очереди, не выходя из дома на сайте www.gosuslugi.ru
- заявление на прохождение ВТЭК,
- паспорт (оригинал+копия),
- свидетельство о рождении (для детей до 14 лет, оригинал+копия),
- документ о подтверждении статуса (для лица без гражданства),
- СНИЛС,
- копия трудовой книжки или копию книжки с явками из службы занятости,
- направление от гепатолога (если есть),
- амбулаторная карта,
- заключение от врача на производстве (если травма наступила в результате травмы на производстве),
- заключение лечащего врача,
- результаты обследований (оригиналы и копии).
Все эти документы можно отнести в бюро ВТЭК по месту жительства или подать заявление через Единый портал госуслуг.
Нюансы сбора документов
- Если направление выдается ребенку, то направление выдается его законному представителю (родителю, опекуну, усыновителю или попечителю).
- Если больной находится в психиатрической лечебнице, то все родственники или иные, представляющие его интересы лица, должны собирать документы по нотариальной доверенности (нотариуса вызывают в отделение, чтобы он сам убедился в обоснованности представительства).
- Если в реанимации, то сбором документов занимаются непосредственно врачи отделения, а родственники доносят им недостающие бумаги.
ВАЖНО справки об анализах при подаче на ВТЭК должны быть не старее двух недель с момента сдачи анализов, в противном случае в приеме на прохождение экспертизы могут отказать или потребовать сделать новые, что затянет время освидетельствования. ВАЖНО Анализы, которые обязательно надо предоставить для ВТЭК:
ВАЖНО Анализы, которые обязательно надо предоставить для ВТЭК:
- биохимия крови,
- общий анализ крови,
- кровь на свертываемость,
- на содержание железа и меди,
- на наличие антител антиядерных и антимитохондриальных.
Инструментальные исследования, результаты которых необходимо приложить:
- ультразвуковое исследование,
- компьютерную томографию,
- магнитно-резонансную томографию
- фиброгастродуоденоскопию,
- эндоскопическую ретроградную холангиопанкреатография.
Проведение экспертизы
Надо быть готовым к неприятным вопросам – специалисты должны выяснить интересующие их аспекты
После сдачи документов секретарь бюро назначает день проведения экспертизы.
Специалисты бюро
- обследуют больного сами,
- изучают представленные документы,
- анализируют бытовые, профессиональные, социальные и другие условия жизни пациента.
ВАЖНО На ВТЭК не стоит приходить с отличным макияжем, или стеснятся сказать о неприглядных симптомах болезни: экспертиза – единственное место, где не только можно, но и нужно жаловаться на состояние здоровья, чтобы получить группу
Присвоение инвалидности
На основании документов и сделанных наблюдений, специалисты присвоят одну из трех категорий групп взрослым и четвертую – детям.
Врачи ВТЭК должны подписать акт о прохождении экспертизы и заверить его подписями и печатью. К нему прилагаются:
- заключение экспертизы,
- перечень предоставленных документов,
- основные сведения, послужившие для принятия решения.
Решение комиссии оглашается пациенту. Выписка из заключения экспертизы в трехдневный срок отправляется в органы социальной защиты и Пенсионный фонд.
Если освидетельствование требует дополнительных методов обследования или дополнительного оборудования, которого нет в бюро, тогда комиссия направляет больного на дообследование и сроки прохождения экспертизы увеличиваются.
ВАЖНО Если больной не согласен с выводами ВТЭК, он имеет право опротестовать решение в вышестоящем бюро ВТЭК (для этого туда надо предоставить все документы, которые ранее предоставлялись на ВТЭК)








