Эффективность имплантации кардиовертера-дефибрилятора в первичной профилактике у больных хсн
Содержание:
- Разновидности кардиостимуляторов
- Показания для имплантации кардиовертера
- Процедура имплантации электрокардиостимулятора
- Клинические испытания
- Поверка
- Противопоказания к имплантации кардиовертера-дефибриллятора
- Жизнь с ИКД
- Что такое имплантируемый дефибриллятор?
- Электрокардиостимулятор (ЭКС)
- Послеоперационный период
- Осложнения в дальнейшей перспективе
- Прогноз: срок службы, эффективность
- Сколько стоит установка кардиостимулятора в Москве?
- Наши врачи
- Рабочий механизм [ править ]
- Что такое автоматический кардиовертер-дефибриллятор – как он выглядит и работает?
Разновидности кардиостимуляторов
По функциональности выделают:
- Кардиостимуляторы – имеют только функцию задавания сердцу правильного ритма.
- Имплантируемые дефибрилляторы-кардиовертеры – кроме навязывания сердцу правильного ритма могут также купировать аритмии, в том числе фибрилляцию желудочков.
Больным с брадиаритмиями устанавливают обычные электрокардиостимуляторы, а больным с тахиаритмиями и повышенным риском фибрилляции желудочков – электрокардиостимуляторы с функцией дефибрилляции и кардиоверсии.
В зависимости от зоны воздействия, выделяют однокамерные, двухкамерные и трехкамерные ЭКС. Кардиостимуляторы с одной камерой подсоединяют к одному из предсердий или одному из желудочков. Двухкамерный – к одному предсердию и одному желудочку. Трехкамерный (другое название такого кардиостимулятора – кардиоресинхронизирующее устройство) – к одному из предсердий и обоим желудочкам.
Показания для имплантации кардиовертера
Операция имплантации должна проводиться по четким показаниям. Для того, чтобы определиться, требуется ли операция, врачом-кардиоаритмологом должны быть интерпретированы следующие критерии:
1. Клинические:
- частые приступы тахиаритмий, с частотой желудочковых сокращений более 150 в минуту,
- потери сознания, обусловленные гемодинамически значимыми тахиаритмиями,
- имеющаяся в анамнезе у пациента остановка сердца, возникшая вследствие желудочковой тахикардии, после чего сердце удалось «запустить» с помощью наружной дефибрилляции,
- пароксизмальные тахиаритмии, не поддающиеся медикаментозному восстановлению ритма.
2. Данные ЭКГ, Холтеровского мониторирования:
официально зарегистрированные пароксизмы мерцательной аритмии, наджелудочковой тахикардии, желудочковой тахикардии, фибрилляции желудочков.
3. Иногда для уточнения типа аритмии применяется ЧПЭФИ:
чреспищеводное электрофизиологическое исследование, позволяющее спровоцировать и зарегистрировать пароксизмальную тахиаритмию.
Процедура имплантации электрокардиостимулятора
Имплантация электрокардиостимулятора — хирургическая операция, при которой выполняется небольшой разрез в правой (если Вы левша) или левой (если Вы правша) подключичной области. В зависимости от того, какой именно кардиостимулятор будет Вам имплантирован, один, два или три электрода будут введены через вену и установлены внутри сердца под контролем рентгенографии.
Как и после большинства хирургических вмешательств, после имплантации кардиостимулятора будет назначен короткий курс профилактической терапии антибиотиками и противовоспалительными препаратами.
Перед операцией Ваш доктор ограничит или отменит прием некоторых лекарственных препаратов, выбор анестезии будет определен перед операцией врачом анестезиологом. Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани, проводится в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды (трансвенозно). Под контролем рентгена электроды направляется в правое предсердие и правый желудочек, где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии и желудочке так, чтобы получить хороший контакт. Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на кото- рые сердце отвечает сокращением, видимым по ЭКГ. Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов. После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцы грудной клетки.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам сти- мулятор и электроды поставляются в стерильном виде. В общей сложности все манипуляции занимают от часа до двух часов.
Описанный метод наиболее часто применяется для имплантации электрокардиостимулятора в хирургической практике. Существуют и другие методы имплантации, которые применяются в связи с некоторыми особенностями или сопутствующими заболеваниями сердечно-сосудистой системы.
Если пациенту планируется выполнение операции на открытом сердце в связи с основным его заболеванием и есть показания к имплантации электрокардиостимулятора, то, как правило, электроды будут размещены эпикардиально (внешняя оболочка сердца), а стимулятор размещен в прямой мышце живота. Такое размещение электродов оптимально тем, что электроды не контактируют с кровью человека и не находятся в полости сердца.
Клинические испытания
Ряд клинических испытаний продемонстрировали превосходство ICD над AAD (антиаритмические препараты) в предотвращении смерти от злокачественных аритмий. Исследование SCD-HeFT (опубликовано в 2005 г.) показало значительное улучшение показателей смертности от всех причин у пациентов с ИКД. Пациенты с застойной сердечной недостаточностью , которым имплантировали ИКД, имели риск смерти от всех причин на 23% ниже, чем плацебо, и абсолютное снижение смертности на 7,2 процентных пункта через пять лет в общей популяции. 1 Согласно отчету
1999 г., исследованиеАнтиаритмические средства против имплантируемых дефибрилляторов» (AVID) включало 1016 пациентов, и летальные исходы среди тех, кто лечился с помощью AAD, были более частыми ( n = 122) по сравнению со смертельными случаями в группах ICD ( n = 80, p <0,001) . В 2002 г. исследование MADITII показало пользу лечения ИКД у пациентов после инфаркта миокарда со сниженной функцией левого желудочка (EF <30).
Первоначально ИКД были имплантированы посредством торакотомии с наложением дефибрилляторных пластырей на эпикард или перикард . Устройство было подключено через подкожные и чрескожные отводы к устройству, находящемуся в подкожном кармане брюшной стенки. Само устройство действует как электрод. Большинство ИКД в настоящее время имплантируют трансвенально с помощью устройств, размещаемых в левой грудной области, подобно кардиостимуляторам. Для дефибрилляции используются внутрисосудистые пружинные или спиральные электроды. По мере развития технологий устройства становятся меньше и менее агрессивными. Современные ИКД весят всего 70 граммов и имеют толщину около 12,9 мм.
Недавнее исследование Бирни и его коллег из Института сердца при Оттавском университете показало, что ИКД недостаточно используются как в США, так и в Канаде. В сопроводительной редакционной статье доктора Криса Симпсона из Королевского университета исследуются некоторые экономические, географические, социальные и политические причины этого.
Поверка
осуществляется по документу МП 4.30.016-2020 «ГСИ. Измерительные комплексы давления ИКДбТДа и ИКДбТДф. Методика поверки», утвержденному ФГУП «ЦАГИ» 10.03.2020 г. Основные средства поверки:
Рабочий эталон 1-го разряда по Приказу Росстандарта от 1339 от 29.06.2018 г. «Государственная поверочная схема для средств измерений избыточного давления до 4000 МПа», рабочий эталон 1-го разряда по ГОСТ Р 8.840-2013 — Калибратор давления CPC 8000 (рег. № 4290709), диапазоны измерений: ± 40 кПа, от -100 до 200 кПа, от 0 до 500 кПа; от 55.2 до 117.2 кПа абсолютного давления, погрешность измерений: ± 0,01 %;
Рабочий эталон 2-го разряда по ГОСТ Р 8.840-2013 «Государственная поверочная схема для средств измерений избыточного давления до 4000 МПа» — Манометр цифровой прецизионный МЦП-2М-0,4-В-1 (рег. № 40100-08);
Вольтметр универсальный В7-78/1 (рег. № 52147-12);
Источник питания постоянного тока PPE-3323 (рег. № 46658-11).
Допускается применение аналогичных средств поверки, обеспечивающих определение метрологических характеристик поверяемых СИ с требуемой точностью.
Знак поверки наносится на свидетельство о поверке.
Противопоказания к имплантации кардиовертера-дефибриллятора
ИКД не может быть имплантирован при следующих явлениях:
- Сбои в сердечном ритме можно устранить хирургическим путем.
- Желудочковая тахиаритмия или фибрилляция желудочков не являются следствием патологий сердца, и их можно устранить иным методом. Указанные патологические состояния могут развиться на фоне систематического приема наркотических средств, после удара электрическим током и пр.
- Тяжелое состояние больного (отек легких и т.п.), что спровоцировано сердечно-сосудистым заболеванием, и ликвидировать которое посредством консервативной терапии невозможно.
- Хроническая сердечная недостаточность IV функционального класса (запущенное состояние), при которой терапевтические мероприятия являются нерезультативными, а больной не включен в список кандидатов на пересадку сердца.
- Частые обморочные состояния, при которых сбои в сердечном ритме не наблюдаются, а исследования подтверждают отсутствие патологий сердца.
- Пациенту осталось жить около года по прогнозам врачей. В этом случае установку автоматического кардиовертера-дефибриллятора не осуществляют, даже при существовании абсолютных показаний.
- Расстройства психики. Внедрение ИКД может повлечь ухудшение психологического состояния.
- Наличие серьезных погрешностей в работе сердца, что имеют хроническую природу, и которые можно скорректировать посредством кардиохирургического вмешательства.
Жизнь с ИКД
Нормальный рентгеновский снимок грудной клетки после установки ИКД, показывающий генератор ИКД в верхнем левом углу грудной клетки и отведение ИКД в правом желудочке сердца
Обратите внимание на 2 непрозрачные катушки вдоль вывода ICD.. Люди, которым имплантирован кардиовертер-дефибриллятор, могут жить полноценной жизнью
Обычно ИКД не улучшает качество жизни пациента, хотя может дать сильную уверенность. Однако, как и в случае с кардиостимулятором, использование ИКД накладывает некоторые ограничения на образ жизни человека.
Люди, которым имплантирован кардиовертер-дефибриллятор, могут жить полноценной жизнью. Обычно ИКД не улучшает качество жизни пациента, хотя может дать сильную уверенность. Однако, как и в случае с кардиостимулятором, использование ИКД накладывает некоторые ограничения на образ жизни человека.
Пациент, которому установили ИКД в 2016 году после остановки сердца, описал ИКД, как «половину размера вашего мобильного телефона и немного толще, у меня в груди и к нему прикреплены два провода … ввинчиваются в нижнюю часть вашего телефона». сердце … Я решил, что он будет помещен под мою грудную мышцу, чтобы вы не могли его видеть, но вы могли видеть провода в моей груди — если хотите. У некоторых они расположены поверх грудной мышцы, так что вы могу это увидеть «.
Физические упражнения
Пациенты с ИКД могут выполнять почти все виды физических нагрузок. Пациент может заниматься всеми видами спорта, которые не представляют риска повреждения ИКД или из-за лежащей в основе кардиомиопатии
Следует проявлять особую осторожность, чтобы не подвергать чрезмерной нагрузке область плеч, рук и туловища, где имплантирован ИКД. Это может привести к повреждению ИКД или проводов, идущих от генератора ИКД к сердцу пациента
В частности, следует избегать упражнений, которые заставляют ключицу опускаться к ребрам, таких как поднятие тяжестей рукой на площадке ИКД, стоя.
Электромагнитное оборудование
Пациентам с ИКД следует избегать оборудования, использующего большие магниты или генерирующего магнитные поля, или любой подобной среды. Как и другие металлические предметы, ИКД обычно является противопоказанием к использованию магнитно-резонансной томографии (МРТ). Тем не менее, некоторые производители ICD недавно ввели ИКД, которые позволяют использовать МРТ при определенных безопасных условиях эксплуатации.
Качество жизни
Имплантируемые кардиовертеры-дефибрилляторы продемонстрировали очевидную пользу для спасения жизни, в то время как опасения по поводу принятия пациентами и психологической адаптации к ICD были в центре внимания многих исследований. Исследователи, в том числе из области кардиологической психологии , пришли к выводу, что качество жизни (QoL) пациентов с ИКД по крайней мере равно или лучше, чем у тех, кто принимает антиаритмические препараты . Крупнейшее исследование, в котором участвовал 2521 пациент со стабильной сердечной недостаточностью в исследовании SCD-HeFT. Результаты показали, что не было различий между группами, получавшими ИКД, и группами, принимавшими лекарства, через 30 месяцев в отношении качества жизни, сообщаемого пациентами. Психологическая адаптация после имплантации ИКД также хорошо изучена. В редких случаях ИКД может инфицироваться и обычно имеет бактериальное происхождение, но иногда могут быть замешаны и другие организмы, например, некоторые грибы. Это чаще встречается у людей с диабетом , сердечной недостаточностью , почечной недостаточностью или подавленной иммунной системой .
Тревога является распространенным психологическим побочным эффектом , при этом примерно 13–38% пациентов с ИКД сообщают о клинически значимой тревоге. Однако основные этиологические факторы, способствующие возникновению тревожности у пациентов с ИКД, не определены. Депрессивные симптомы также являются обычным явлением, но частота этих проблем, как было показано, аналогична тем, которые наблюдаются в других группах кардиологических пациентов, при этом примерно 24–41% пациентов с ИКД испытывают депрессивные симптомы. Проблемы психосоциальной адаптации к ИКД, включая переживание тревоги, среди супругов или других романтических партнеров также распространены. Это явление может быть связано, по крайней мере частично, с общей шоковой тревогой и избеганием физических и сексуальных контактов.
Что такое имплантируемый дефибриллятор?
Имплантируемый дефибриллятор это устройстройство, похожее на кардиостимулятор (искусственный водитель ритма), применяемое с начала 90-ых годов. Оно имеет небольшие габариты — не больше пейджера — и вживляется под кожу верхней части грудной клетки. В устройстве находятся батарея и микрокомпьютер, необходимые для коррекции Вашего ритма. Имплантируемый дефибриллятор связан с сердцем тонкими проводками с изоляцией — электродами. Если устройство выявляет нарушение Вашего сердечного ритма, оно посылает электрические сигналы, чтобы его восстановить. Большинство имплантируемых дефибрилляторов работают 5-7 лет, после чего необходимо провести замену.
Электрокардиостимулятор (ЭКС)
Современные кардиостимуляторы представляют собой миниатюрные компьютеры, следящие за собственным ритмом Вашего сердца. Стимуляторы могут быть различной формы и, как правило, все они маленькие и легкие (приблизительный вес от 20 до 50 грамм).
Кардиостимулятор состоит из титанового корпуса, в котором находятся микросхема и аккумулятор.
Основная функция кардиостимулятора — следить за ритмом сердца и стимулировать, если возникает редкий или неправильный ритм с пропусками в сокращениях. Если сердце бьется с правильной частотой и ритмичностью, кардиостимулятор в этом случае не работает, но постоянно следит за собственным ритмом сердца.
Каждый тип кардиостимулятора предназначен для определенного вида нарушений сердечного ритма. Показания для имплантации определяет Ваш врач, исходя из полученных данных Вашего обследования.
Кардиостимуляторы могу быть как однокамерными, так и многокамерными (две или три стимулирующие камеры). Каждая стимулирующая камера предназначена для стимуляции одного из отделов сердца. Двухкамерные устройства стимулируют предсердие и правый желудочек, а трехкамерные — кардиоресинхронизирующие устройства (КРТ) стимулируют правое предсердие, правый и левый желудочки.
Кардиоресинхронизирующие стимуляторы применяются для терапии тяжелых форм сердечной недостаточности, устраняя нескоординированные сокращения камер сердца (диссинхрония).
Кардиостимуляторы могут быть оснащены сенсорными датчиками. Такие стимуляторы называются частотно-адаптивными, используют специальный сенсор, детектирующий изменения в организме (такие как движение, активность нервной системы, частота дыхания, температура тела). Частотно- адаптивные стимуляторы (обозначаются специальным буквенным знаком R – обозначает частотную адаптацию) применяются при ригидном, т.е. частота сердечных сокращений не изменяется в зависимости от физической нагрузки и эмоционального состояния, то в этом случае учащение ритма на физическую нагрузку будет происходить за счет кардиостимулятора.
Кардиостимулятор состоит из:
- Батарея (аккумулятор)
Батарея снабжает электрической энергией кардиостимулятор и рассчитана на многолетнюю бесперебойную работу (до 10 лет). При истощении емкости батареи ЭКС производится замена кардиостимудятора на другой. - Микросхема
Микросхема подобна маленькому компьютеру внутри кардиостимулятора. Микросхема трансформирует энергию батареи в электрические импульсы для стимуляции сердца. Микросхема контролирует продолжительность и мощность электрической энергии затрачиваемой для импульса. - Коннекторный блок
Прозрачный блок из пластика находится в верхней части кардиостимулятора. Коннекторный блок служит для соединения электродов и кардиостимулятора.
Электроды
Электрокардиостимулятор через вены соединяется с сердцем посредством специальных электродов. Электроды крепятся в полостях сердца и осуществляют связующую роль между деятельностью сердца и стимулятором.
Электрод представляет собой специальный спиральный проводник, обладающий достаточной гибкостью, чтобы выдерживать кручение и сгибание, вызываемые движениями тела и сокращениями сердца. Электрод передает сердцу электрический импульс, вырабатываемый ЭКС, и несет обратно информацию об активности сердца.
Контакт электрода с сердцем осуществляется через металлическую головку на конце провода. С помощью нее стимулятор «следит» за электрической активностью сердца и посылает электрические импульсы (стимулирует) только тогда, когда они требуются сердцу.
Послеоперационный период
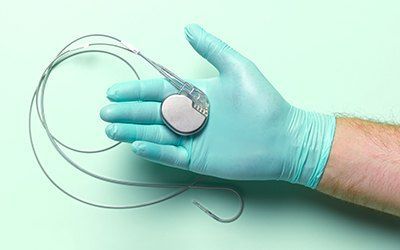
Восстановление после установки кардиостимулятора занимает не менее месяца (оформляется больничный). Сроки увеличиваются, если установку выполнили после перенесенного инфаркта. В стационаре восстановление займет не более 10 дней. В этот период специалисты будут следить за самочувствием пациента и общим состоянием, так как возможны следующие осложнения:
- Тромбоэмболия.
- Внутренние кровотечения.
- Гематомы и отечность.
- Инфицирование и рост температуры тела.
- Болевой синдром.
Шанс появления перечисленных осложнений не выше 7%. Дополнительно в стационаре пациент употребляет ацетилсалициловую кислоту и обезболивающие средства. Это нужно для устранения болевого синдрома и снижения риска тромбообразования.
Осложнения в дальнейшей перспективе
Вероятность появления осложнений не выше 5%. Встречаются следующие патологии спустя несколько месяцев после установки:
- Смещение кардиостимулятора.
- Отечность рук в зоне генератора импульсов.
- Дискомфорт из-за проникновения электрических импульсов в грудь и диафрагму.
- Значительное снижение выносливости при физических нагрузках.
- Воспаление сердечной мышцы.
Прогноз: срок службы, эффективность
Кардиостимулятор служит более 10 лет. Гарантия на устройство длится не более 5 лет. Требуется полная замена после разряда батареи или поломки (восстановление занимает слишком много времени). Если после поломки электроды, подключенные к сердечной мышце, отлично сохраняются, то выполняется замена только генератора электрических импульсов. Можно провести замену устройства на 100% бесплатно, если в течение гарантийного срока оно сломалось из-за производственного брака.
Эффективность электрических кардиостимуляторов очень высокая и составляет 80-100% случаев в зависимости от патологии.
Сколько стоит установка кардиостимулятора в Москве?
Стоимость установки ЭКС в многопрофильной клинике ЦЭЛТ 60-125 тысяч рублей.
Стоимость кардиостимулятора — 150-800 тысяч рублей (зависит от типа устройства).
Наши врачи

Бабунашвили Автандил Михайлович
Врач сердечно-сосудистый хирург, заведующий отделением сердечно-сосудистой хирургии, доктор медицинских наук, профессор, заслуженный врач РФ
Стаж 34 года
Записаться на прием

Тищенко Иван Сергеевич
Врач сердечно-сосудистый хирург, кандидат медицинских наук, врач высшей категории
Стаж 16 лет
Записаться на прием

Дроздов Сергей Александрович
Врач сердечно-сосудистый хирург, флеболог, доктор медицинских наук
Стаж 47 лет
Записаться на прием

Емельяненко Михаил Владимирович
Врач сердечно-сосудистый хирург, аритмолог, врач высшей категории
Записаться на прием

Былов Константин Викторович
Врач сердечно-сосудистый хирург
Стаж 23 года
Записаться на прием

Карташов Дмитрий Сергеевич
Врач — рентгенолог, ангиохирург, заведующий кабинетом рентгенохирургических методов диагностики и лечения
Стаж 31 год
Записаться на прием

Малахов Юрий Станиславович
Врач — сердечно-сосудистый хирург, флеболог, Заслуженный врач РФ, доктор медицинских наук, врач высшей категории
Стаж 36 лет
Записаться на прием
Рабочий механизм [ править ]
ИКД постоянно контролируют частоту и ритм сердца и могут проводить терапию путем поражения электрическим током, когда частота сердечных сокращений превышает заданное значение. Более современные устройства имеют программное обеспечение, предназначенное для попытки различить фибрилляцию желудочков и желудочковую тахикардию (ЖТ), и могут пытаться стимулировать сердце быстрее, чем его собственная частота в случае ЖТ, чтобы попытаться сломать тахикардию до того, как она перейдет в фибрилляцию желудочков. . Это известно как ускоренная стимуляция или стимуляция тахикардии (АТФ). АТФ эффективен только в том случае, если основным ритмом является желудочковая тахикардия, и никогда не эффективен, если ритм представляет собой фибрилляцию желудочков.
Многие современные ИКД используют комбинацию различных методов, чтобы определить, является ли нормальным быстрый ритм, суправентрикулярная тахикардия , желудочковая тахикардия или фибрилляция желудочков.
Дискриминация скорости оценивает скорость в нижних камерах сердца ( желудочки ) и сравнивает ее с частотой в верхних камерах сердца ( предсердиях ). Если частота в предсердиях выше или равна частоте в желудочках, тогда ритм, скорее всего, не желудочковый по происхождению и обычно более доброкачественный. В этом случае ICD не предоставляет никакой терапии или приостанавливает ее на запрограммированный период времени.
Распознавание ритма позволяет увидеть, насколько регулярна желудочковая тахикардия. Обычно желудочковая тахикардия носит регулярный характер. Если ритм нерегулярный, это обычно связано с проведением нерегулярного ритма, который возникает в предсердиях, например, фибрилляции предсердий . На картинке можно увидеть пример пуантах torsades ; это форма нерегулярной желудочковой тахикардии. В этом случае для постановки правильного диагноза МКБ будет полагаться на частоту, а не на регулярность.
Распознавание морфологии проверяет морфологию каждого желудочкового сокращения и сравнивает его с тем, что ICD знает, как морфологию обычно проводимого желудочкового импульса пациента. Этот нормальный желудочковый импульс часто представляет собой среднее из множества нормальных сокращений пациента, приобретенных в недавнем прошлом и известных как шаблон.
Интеграция этих различных параметров очень сложна, и с клинической точки зрения случаи несоответствующей терапии все еще иногда наблюдаются и представляют собой проблему для будущих достижений программного обеспечения.
Электрокардиограмма отведения II (известная как «полоска ритма»), показывающая, как torsades de pointes подвергается электрошоку имплантируемого кардиовертера-дефибриллятора, возвращая исходный сердечный ритм пациента .
Что такое автоматический кардиовертер-дефибриллятор – как он выглядит и работает?
Рассматриваемый прибор внедряют под кожные покровы верхней части грудины. Он представляет собой небольшую по размерам металлическую коробочку, в которой располагается батарея и микросхема.
Видео: Установка кардиостимулятора
Основное назначение данного устройства – стимуляция сердца при нарушениях ритма, либо в случае его остановки. По сути, это тот же кардиостимулятор, но, в дополнение к основным функциям стимулирования работы сердечной мышцы, обладает функцией выявления и лечения очень опасного состояния — фибрилляции желудочков сердца, приводящего к его остановке.
Восстановление сердечных сокращений осуществляется безболезненно, либо посредством дефибрилляции. Если же электрическая активность сердца в норме, ИКД не посылает никаких электрических импульсов.
Кардиовертер-дефибриллятор состоит из следующих компонентов:
- Электроды. Структура того или иного электрода определяется типом ИКД. Рассматриваемые компоненты представляют собой гибкие спиральные проводники, которые подводятся и устанавливаются в области правого желудочка и правого предсердия. Слежение и стимуляция сердечного ритма осуществляется посредством металлической головки, что на конце электрода. Кроме того, с целью более качественной фиксации современные проводники комплектуют специальной спиралью, которую ввинчивают в область воздействия при установке ИКД.
- Аккумулятор. Необходим для снабжения указанного устройства электроэнергией. При его полной разрядке дефибриллятор следует менять на новый.
- Коннекторный блок. С его помощью кардиостимулятор соединен с электродами.
- Микросхема. Отвечает за время воздействия и мощность электроэнергии, необходимых для импульса, что посылается к сердцу.
- Программатор. По своей сути, является компьютером, что располагается в кабинете у доктора. Его применяют в следующих случаях: — Для получения сведений, что содержатся в кардиовертере-дефибрилляторе. У врача есть возможность проверить качество работы сердца и внедренного устройства. — С целью перенастройки ИКД. Никаких хирургических манипуляций для подобного мероприятия не требуется.








