Что представляет собой лёгочная регургитация 1 степени сложности
Содержание:
- Причины, связанные с поражением аорты
- Диагностика
- Об анатомии и норме
- Митральная регургитация (недостаточность митрального клапана)
- Причины митральной регургитации
- Симптомы митральной недостаточности
- Диагностика митральной регургитации
- Причины
- Диагностика пролапса митрального клапана
- О хронической форме недостаточности
- Терапия легочной регургитации
- Причины
- Реабилитация после лечения недостаточности трикуспидального клапана у детей
- Клинические проявления
- Лечение
- Терапия
- Чем опасно заболевание?
- Формы нарушения
Причины, связанные с поражением аорты
Ближайший к сердцу участок аортальной дуги называют корнем аорты. Именно его строение влияет на «здоровье клапанов» и ширину кольца-ворот из левого желудочка. Поражения корня включают:
- возрастные или дегенеративные изменения, вызывающие дилатацию;
- кистозный некроз среднего слоя аорты при синдроме Марфана;
- расслоение стенки аневризмы;
- воспаление (аортит) при сифилисе, псориатическом артрите, болезни Бехтерева, язвенном колите;
- гигантоклеточный артериит;
- злокачественную гипертензию.
Среди причин обнаружено отрицательное влияние лекарственных препаратов, применяемых для снижения аппетита при ожирении.
Диагностика
Первичное обследование женщины с пороком клапанов сердца, которая планирует беременность или уже забеременела, сосредоточено на анамнезе и физикальном обследовании. В идеале анамнез должен включать информацию о любом предыдущем диагностическом исследовании, включая эхокардиографию и стресс-пробы с нагрузкой, а также любые записи о чрескожных или хирургических вмешательствах. Показатели толерантности к физической нагрузке, определенные до наступления беременности, являются важным предиктором способности пациентки перенести изменения, возникающие при беременности, несмотря на определенное поражение клапанов. Многие из нормальных симптомов беременности также являются симптомами сердечной декомпенсации. Однако, если одышка при нагрузке, ортопноэ, отеки в области лодыжек и сердцебиение являются физиологическими при беременности, такие симптомы, как стенокардия, одышка в покое, пароксизмальная ночная одышка и длительная аритмия, несомненно, относятся к патологическим (таблица 2).
|
Нормальный анамнез • Усталость • Снижение толерантности к физической нагрузке • Сердцебиение • Отеки в области нижних конечностей • Ортопноэ Нормальное физикальное исследование • Среднесистолический шум над легочной артерией (шум усиленного кровотока через легочную артерию) • Расщепление первого тона • Расширение шейных вен с выразительными волнами а и v • Отеки нижних конечностей |
Физиологический шум в сердце при беременности (вызван увеличением объема циркулирующей крови) в типичных случаях является негромким (степень 1 или 2), выслушивается над легочной артерией, ассоциируется с нормальными первым и вторым тонами сердца и не сопровождается диастолическим шумом или признаками сердечной недостаточности. Эхокардиография показана женщинам с патологией клапанов сердца или врожденным пороком в анамнезе, выраженной одышкой, любыми признаками сердечной недостаточности, с громким систолическим шумом (степень 3 или выше) или диастолическим шумом независимо от характера. Эхокардиография позволяет выяснить причину и определить степень тяжести поражения клапанов сердца, а также изучить функцию желудочков и узнать давление в легочной артерии.
Об анатомии и норме
Митральный клапан располагается между левым предсердием и левым желудочком. При сокращении левого предсердия кровь из него поступает в левый желудочек. Затем сокращается левый желудочек, и кровь поступает в аорту. Ток крови из левого желудочка в левое предсердие блокируется митральным клапаном.
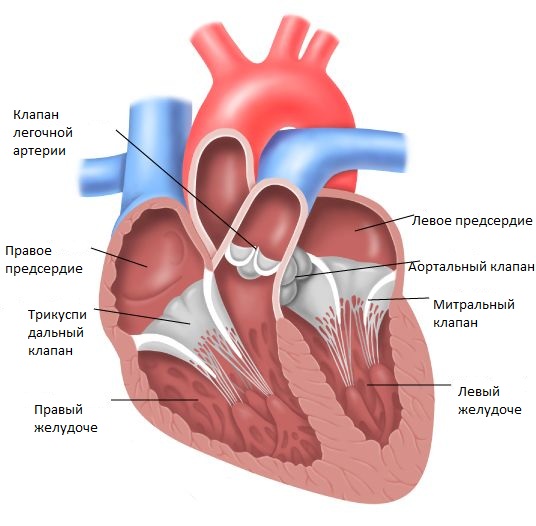 На картинке представлена нормальная анатомия сердца
На картинке представлена нормальная анатомия сердца
Митральная регургитация (недостаточность митрального клапана)
В некоторых случаях, митральный клапан смыкается недостаточно или его створки прогибаются в полость левого предсердия, что приводит к поступлению крови из полости левого желудочка в левое предсердие.
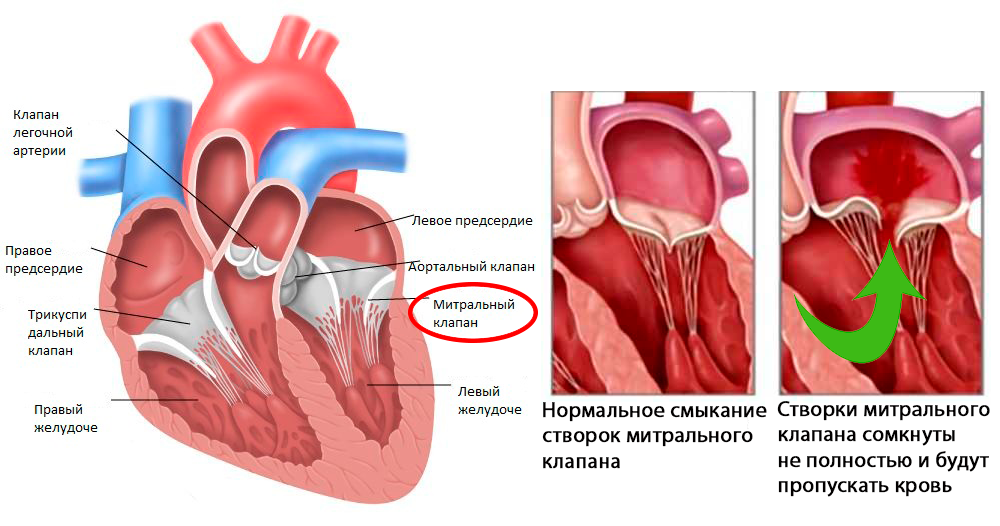
Причины митральной регургитации
В норме, незначительная митральная регургитация встречается и у здоровых. По некоторым данным она встречается у 70% людей. Выраженная (от умеренной до тяжелой) недостаточность митрального клапана наблюдается в следующих случаях:
- Пролапс митрального клапана
- Перенесенный инфекционный эндокардит
- Врожденный порок сердца
- Приобретенный порок сердца (например, вследствие ревматизма)
- Перенесенный инфаркт миокарда
- Травма грудной клетки
- т.н. относительная митральная недостаточность, возникшая вследствие расширения левых отделов сердца.
Осложнения митральной недостаточности
- Гипертрофия (увеличение мышечной массы) и дилатация (расширение) полостей сердца
- Сердечная недостаточность
- Нарушения ритма сердца (мерцательная аритмия)
- Легочная гипертензия
Симптомы митральной недостаточности
Непосредственно, митральная недостаточность не имеет симптомов, кроме шума в сердце, который может выслушать врач. Зависимости интенсивности шума от выраженности недостаточности нет. Появление симптоматики связано с осложнениями митральной ругргитации: сердечной недостаточностью и мерцательная аритмия.
Диагностика митральной регургитации
Ультразвуковое исследование сердца подтверждает или опровергает диагноз, а так же позволяет определить степень митральной недостаточности. Остальные исследования направлены на оценку состояния организма, выявление дополнительных факторов риска и возможных осложнений заболевания. Вероятнее всего врач предложит Вам провести следующие исследования:
- ЭКГ
- Холтеровский мониторинг
- Рентгенографию органов грудной клетки
- Нагрузочную пробу (например, велоэргометрия)
- Биохимическое исследование крови
- Общий анализ крови
Обычно незначительная и умеренная митральная недостаточность не нуждаются в каком-либо лечении. При выраженной и тяжелой митральной недостаточности проводят оперативное лечение: протезирование или пластика митрального клапана. Медикаментозное лечение показано при осложнениях митральной недостаточности.
Причины
Факторы становления разделяются на первичные и вторичные, соответственно основным формам патологического процесса.
Первичные факторы
Отягощенная наследственность. Приводит к становлению недостаточности трикуспидального клапана. Проблемы закладываются еще во внутриутробный период. В данном случае имеет место генетическая предрасположенность. Точный механизм, однако, не известен.
Доказано одно: при наличии больного родителя, дети рождаются с рассматриваемым пороком и регургитацией в 12-15% случаев. Возможны спонтанные дефекты перинатального периода, обусловленные внутренними и внешними факторами.
- Спайки в сердце. Это небольшие фибриновые тяжи, нарушающие нормальное анатомическое строение органа. Развиваются в результате воспалительных процессов любого типа, особенно инфекционного. Это своего рода защитный механизм, как и дальнейшее отложение солей кальция, чтобы изолировать пораженный участок.
- Перенесенный инфаркт. Заканчивается замещением функционально активных тканей на слабые, рубцовые, не способных к сокращению, проведению сигнала, спонтанному возбуждению.
Если процесс затрагивает трикуспидальный клапан, возможны такие варианты: его полное заращение, стеноз или же функциональная недостаточность, сразу ведущая к выраженной регургитации. Восстановление срочное, хирургическое.
Воспалительные патологии сердца (миокардит и прочие). Сопровождаются быстрой деструкцией тканей кардиальных структур. Лечение срочное, в стационаре, с применением антибиотиков и НПВП, также стероидных средств, диуретиков.
Ревматизм. Воспалительная патология хронического характера, с частыми рецидивами и короткими периодами ремиссии. Терапия пожизненная, с применением поддерживающей тактики. При необходимости проводится хирургическая коррекция последствий.
Вторичные факторы
Вторичный патологический процесс обусловлен кардиальными проблемами и внесердечными моментами:
- Легочная гипертензия и становление специфических отклонений анатомического развития сердца. Требует срочного лечения на ранних стадиях, поскольку на поздних смысла уже нет. В основном рискуют курильщики, алкоголики, астматики и пациенты с длительным течением ХОБЛ.
- Кардиомиопатия.
Эндокринные патологии: гипертиреоз, избыток гормонов коры надпочечников, их недостаток, сахарный диабет и прочие.
Факторы риска
Они непосредственно не обуславливают трикуспидальную регургитацию, но приводят к началу патологического процесса:
- Длительное курение.
- Потребление алкоголя в неумеренных количествах.
- Продолжительный период иммобилизации, без возможности активной деятельности. Для развития требуется много времени, от полугода и более.
- Наркозависимость.
- Неумеренное применение «опасных» препаратов: гликозидов, противоаритмических, гестагенных средств, также гормональных медикаментов, антибиотиков широкого спектра действия.
- Сказываются вредные условия труда на химических, горячих производствах, в шахтах.
Причины рассматриваются в комплексе, возможна система факторов развития.
Диагностика пролапса митрального клапана
В основном пациенты не предъявляют жалобы
При сборе анамнеза рекомендуется обратить внимание на одышку, усталость, симптомы альвеолярного отека легких. Также пролапс впервые может проявиться фибрилляцией предсердий или тромбоэмболиями
Аускультация
- Средний диастолический щелчок, который возникает в результате внезапного напряжения митрального клапана, когда створки прогибаются в сторону левого предсердия во время систолы.
- Поздний систолический шум на верхушке сердца. Иногда этот шум сравнивают с автомобильным гудком. Шум по звуковым критериям может сильно варьировать.
ЭКГ диагностика пролапса МК
На электрокардиограмме при пролапсе митрального клапана могут регистрироваться неспецифические изменения сегмента ST и инверсия зубца Т, также могут быть выраженные зубцы Q и удлинение интервала QT.
При холтеровском мониторировании ЭКГ могут быть выявлены аритмии и учащенное сердцебиение.
Эхокардиография
Эхокардиография служит методом выбора для диагностики пролапса митрального клапана.
Для достоверного заключения пролапса митрального клапана необходимо убедиться в пролабировании створок МК более 2 мм от кольца в парастернальном продольном сечении. Далее подтвердить пролапс в двухкамерном сечении. 4-х камерная позиция не является достоверной для диагностики пролапса митрального клапана, так как в этой позиции митральный клапан имеет «седловидную» форму, и для этой позиции это норма.
Видео 1. Эхокардиография. Пролапс митрального клапана 1 степени. Парастернальное продельное сечение. Отмечается незначительный прогиб створок митрального клапана в полость левого предсердия — пролапс митрального клапана. Продолжение в видео 2.
Также для подтверждение пролапса митрального клапана необходимо измерить толщину створок. Толщина более 5 мм указывает на аномальную толщину и подтверждает пролапс.
Вопросы на которые должна ответить эхокардиография при пролапсе митрального клапана:
- Пролабирование створок МК
- Митральная регургитация
- Морфология створок
- Функция левого желудочка
В заключении эхокардиографии необходимо указывать глубину пролабирования, длину и толщину каждой из створок, а также степень митральной регургитации.
Нормальные значения длины створок митрального клапана:
- Передняя створка МК – 21-24 мм
- Задняя створка МК – 12-14 мм
Степени пролапса МК:
1 степень – 3-6 мм
2 степень – 6-9 мм
3 степень – 9 мм и более
Эхокардиография не показана в качестве скринингового исследования для исключения пролапса митрального клапана. Рутинное повторение эхокардиографии не показано пациентам с бессимпотмным пролапсом МК, с небольшой митральной регургитацией, и пациентам без клинических проявлений.
Видео 2. Эхокардиография. Регургитация 1 степени при пролапсе митрального клапана.
Стресс-Эхо при пролапсе МК
Стресс-Эхо показано пациентам с тяжелым пролапсом митрального клапана в оценке митральной недостаточности и «болтающейся» створкой.
Показаниями к проведению стресс-эхо являются тяжелая бессимптомная или малосимптомная митральная регургитация органической природы с нормальной фракцией выброса левого желудочка в покое
Стресс-Эхо рекомендовано выполнять на горизонтальном велоэргометре по протоколу 25(50) Вт х 2 мин.
При проведении стресс-эхо оцениваются:
- Толерантность к физической нагрузке
- Клинические симптомы
- Динамика ЧСС и артериального давления
Вопросы, на которые должна ответить Стресс-Эхо:
- Есть ли прирост митральной недостаточности?
- Давление в легочной артерии превышает 60 мм рт.ст. на фоне физической нагрузки?
- Нарастает ли фракция выброса? Если фракция выброса нарастает не более 4-5% или снижается – то этим пациентам показано оперативное лечение.
Метки: аускультация при пролапсе, малые аномалии сердца, МАС, митральный клапан, МК, недостаточность, прогиб створок клапана, Пролапс, регургитация, сердце, степень пролапса МК, стресс-эхо при пролапсе митрального клапана, экг при пролапсе, эхокардиография при пролапсе митрального клапана
О хронической форме недостаточности
В отличие от острой формы недостаточности, сократительная способность сердца при хроническом течении падает очень медленно. Поэтому все вышеперечисленные симптомы выражены не резко, часто манифестирует один признак, например, одышка при физической нагрузке.
Важным признаком хронической легочно-сердечной недостаточности является повышение давления в малом круге кровообращения, а затем и в большом. Вследствие этого возникают выраженные отеки, прежде всего, на ногах. Отеки симметричные, тестообразной консистенции, расположенные на лодыжках и тыльной части стоп. При начальных стадиях недостаточности они полностью исчезают по ночам, так как сердцу легче прокачивать кровь, когда тело находится в горизонтальном положении. Затем отеки становятся постоянными, набухает печень. В малом круге кровообращения также возникает гипертензия, так как поступающая туда кровь задерживается там. Это происходит вследствие слабой сократимой способности главной мышцы – миокарда левого желудочка, а также слабости левого предсердия. Результатом этого является влажный кашель, который может доходить до отека легких или приступа сердечной астмы.
Сердечная астма появляется одышкой, в легких появляются обильные влажные хрипы, дыхание затрудняется на вдохе, становится клокочущим. При развитии отека легких появляется розовая пена, возникает прогрессирующее удушье. Один из самых старых способов лечения отека легких и сердечной астмы – принятие сидячего положения, опускание ног в таз с горячей водой, а также накладывание жгутов на руки и на ноги на короткое время. Все эти мероприятия ставили своей целью уменьшить приток венозной крови к сердцу и снизить проявления сердечной астмы.
В заключении стоит сказать о причинах развития хронической легочно-сердечной недостаточности. Их перечень обширен: со стороны сердца – это врожденные и приобретенные пороки, клапанные дефекты, бактериальные эндокардиты. Со стороны легких – это хронические обструктивные заболевания, выраженный пневмосклероз, выпотной плеврит и другие состояния. При появлении таких симптомов как одышка при нагрузке, боли в области сердца, кашель и отеки на ногах нужно срочно обратиться к терапевту или кардиологу для выяснения причин. Ведь несвоевременное лечение приводит к появлению хронической тканевой гипоксии, что существенно ухудшает прогноз.
Терапия легочной регургитации
Нарушение нулевой и первой степени лечения не требует, детей не освобождают от физкультуры, юношей могут брать в армию, физические нагрузки им показаны.
Нарушение второй и третьей степени лечится в зависимости от симптоматики и наличия основного заболевания.
Осложнения, не поддающиеся консервативной терапии, служат показанием к хирургическому вмешательству.
Прогноз легочной регургитации зависит от возраста больного, сопутствующих заболеваний и степени нарушения.
Все пациенты с этой проблемой наблюдаются у кардиолога и должны раз в полгода проходить полное обследование с целью выявления и лечения возникающих проблем.
Причины
При регургитации на клапане легочной артерии происходит обратный ток крови из легочной артерии в правый желудочек в диастолу. Наблюдаться подобное отклонение может из-за многих факторов:
- Первичная легочная гипертензия.
- Вторичная легочная гипертензия.
- Заболевания бронхо-легочной системы (хроническая обструктивная болезнь легких, эмфизема);
- Коронарная патология (врожденные пороки сердца, ишемическая болезнь сердца, кардиомиопатии);
- Тромбоэмболия легочной артерии;
- Гипоксические состояния (синдром Пиквика).
- Сифилитическое поражение створок клапана.
- Инфекционный эндокардит.
- Хроническая ревматическая болезнь сердца.
- Карциноидный синдром.
- Инъекционное употребление наркотиков.
Реабилитация после лечения недостаточности трикуспидального клапана у детей
Восстановительный период проходит в специализированном реабилитационном отделении МЦ «Хадасса». Здесь применяют современный подход и инновационные технологии, которые способствуют скорейшему выздоровлению и возвращению к полноценной жизни.
Для профилактики негативных последствий при выписке израильские кардиологи рекомендуют соблюдать некоторые требования:
- выполнять все указания врача;
- отказаться от самолечения;
- исключить самостоятельную отмену лекарств или изменение их дозировки;
- после полного восстановления заняться закаливанием ребенка.
Оснащение центра реабилитации позволяет комфортно пребывать в нашем учреждении как детям, так и их сопровождающим.
Клинические проявления
При острой форме аортальной регургитации у пациента внезапно проявляются признаки кардиогенного шока:
- резкая слабость;
- бледность кожи;
- выраженная гипотония;
- одышка.
При отеке легких:
- пациент задыхается;
- дыхание шумное и хриплое;
- при кашле выделяется пенистая мокрота с примесью крови;
- лицо, губы, конечности синюшны;
- тоны сердца резко приглушены;
- в легких прослушивается масса влажных хрипов.
При хронической аортальной регургитации возможен длительный бессимптомный период. Симптомы появляются только при развитии ишемии миокарда и выраженной декомпенсации сердца. Пациент отмечает:
- одышку при физической нагрузке;
- сильные удары сердца;
- экстрасистолы;
- приступы стенокардии по ночам;
- возможна клиника «сердечной астмы».
При осмотре врач отмечает:
- покачивание головы в ритме пульсации сердца;
- типичный пульс на лучевой артерии — резкий удар волны и сразу спадение;
- дрожание при пальпации грудной клетки в области основания сердца;
- расширение левой сердечной границы;
- пульсирующие сонные артерии;
- диастолический шум на аорте, по левому краю грудины в третьем и четвертом межреберьях, лучше прослушивается в сидячем положении при небольшом наклоне вперед, хлопающий первый тон.
Лечение
Можно ли вылечить пролапс митрального клапана? Полностью избавиться от заболевания не получится, поэтому больной должен всегда наблюдаться у врача, даже если патология протекает латентно.
Что касается того, как лечить пролапс митрального клапана, то все зависит от стадии развития патологии, клинической картины. Чаще специфическое медикаментозное лечение пролапса митрального клапана 1 степени не проводится, поскольку патология не влечет за собой существенных изменений в работе сердца. Необходимо периодическое наблюдение у врача, проведение профилактических обследований (ЭхоКГ 1 р. в год) для контроля протекания заболевания.
Лечение ПМК 1 степени должно включать:
-
своевременное лечение всех заболеваний (простудных, стоматологических, гинекологических и пр.);
-
прием лекарств строго по назначению врача, чтобы снизить токсическую нагрузку на организм;
-
полный отказ от вредных привычек;
-
ограничение потребления кофе;
-
сбалансированное питание с ограничением вредных продуктов;
-
умеренную физическую активность.
Лечение ПМК также должно включать соблюдение режима сна и трудовой деятельности. При необходимости: физиотерапию, психотерапию для снижения симптоматики ВСД, массажи.
Медикаментозное лечение пролапса митрального клапана 2 степени, 1 степени назначается для устранения вегетативных симптомов, профилактики повреждений сердечной мышцы и инфекционного эндокардита. Для этого могут быть выписаны: бета-блокаторы, успокоительные, антикоагулянты.
При серьезных нарушениях кровообращения лечение митрального клапана сердца 3 степени иногда включает протезирование МК.
Терапия
Терапия регургитации на клапане легочной артерии зависит от причины ее появления. У здоровых лиц без гемодинамических нарушений и изменений со стороны сердца не нужно проводить специфического лечения. Такие пациенты наблюдаются динамически у участкового терапевта.
В случае, имеющихся нарушений сердечной деятельности проводится консервативное и хирургическое лечение. Тактика выбирается в зависимости от тяжести состояния заболевания, наличия показаний и противопоказаний к тому или иному методу. Консервативное лечение подразумевает назначение следующих групп средств:
- Ингибиторы АПФ: нормализуют артериальное давление, обладают кардиопротективным, ангиопротективным действием.
- Антагонисты рецепторов ангиотензина – 2 являются альтернативными средствами при непереносимости ингибиторов АПФ.
- Нитраты снижают нагрузку на правое предсердие, способствуют расширению периферических вен.
- Диуретики выводят из организма избыток жидкости, уменьшают преднагрузку и постнагрузку. На сегодняшний день разработано несколько групп мочегонных средств, каждая из которых обладает индивидуальными особенностями.
- Антиаритмические средства назначаются в зависимости от вида расстройства ритма.
- Метаболические препараты инициируют репаративные и энергообменные процессы в миокардиальных волокнах.
Эффективное устранение регургитации на клапане легочной артерии подразумевает рациональную коррекцию состояния, вызвавшего обратное движение крови.
При инфекционном эндокардите назначаются антибактериальные средства, при обструктивной болезни легких бронхолитическая терапия и так далее.
Хирургическое вмешательство проводится по строгим показаниям и выбор определенного метода индивидуален. Это зависит от имеющихся изменений со стороны сердечно-сосудистой системы, тяжести состояния пациента, наличия сопутствующей патологии.
Может проводиться пластическая операция, когда собственный клапан сохраняется и осуществляется его восстановление, что в последующем нормализует ток крови из правого желудочка в легочную артерию.
Когда невозможно провести подобного рода вмешательство, то прибегают к протезированию клапана.
С этой целью применяют протезы из биологических (тканей животных) или искусственных (специальные медицинские сплавы) материалов.
В тяжелых случаях, когда имеются значительно выраженные гемодинамические нарушения, грубые изменения в анатомии сердца и сосудов прибегают к пересадке органокомплекса сердце – легкие.
Чем опасно заболевание?
Осложнения возникают, начиная с третьей, реже второй стадии патологического процесса. Регургитация трикуспидального клапана определяет такие последствия для здоровья и жизни:
- Острая сердечная недостаточность. Нарушение нормальной работы кардиальных структур. Характеризуется триадой признаков: снижением кровяного выброса, падением локальной и генерализованной гемодинамики, аритмическими процессами. Имеет короткий период развития в остром случае, при скрытом течении длительность формирования полноценной картины — 2-4 недели, смерть наступает в результате остановки работы мышечного органа.
- Кардиогенный шок. Летальное почти в 100% случаев состояние. Не имеет перспектив излечения. Даже при частичном восстановлении присутствует гарантия повторного эпизода.
- Инфаркт. Нарушение питания миокарда, острый некроз тканей и, как итог, снижение функциональной активности. Развивается сердечная недостаточность со всеми последствиями.
- Инсульт. Ишемия головного мозга.
- Опасные формы аритмии, влекущие остановку сердца.
Незначительная регургитация провоцирует фатальные осложнения в 0.3-2% случаев, зачастую это результат случайного стечения обстоятельств.
Гемодинамически значимые формы определяют риск летального исхода в широком диапазоне: от 10 до 70% и выше.
Основная причина смерти — не регургитация, а развивающиеся на ее фоне органические дефекты сердца и систем.
Формы нарушения
Типизация патологического процесса проводится по двум основаниям.
Исходя из происхождения анатомического дефекта, говорят о:
Первичной форме. Развивается спонтанно, на фоне собственно кардиальных проблем. В том числе аортальной недостаточности, перенесенных воспалительных, инфекционных состояний и прочих.
Характеризуется большей сложностью с позиции излечения и перспектив восстановления, поскольку коррекции требует не только симптоматическая составляющая, но и приобретенный порок.
Также в данную группу входят врожденные факторы, обусловленные генетическими дефектами и спонтанными деформациями трикуспидального клапана.
Вторичной разновидности. На фоне текущих патологий отдаленных органов и систем.








