Пересадка сердца в германии
Содержание:
- «Я теперь могу бегать»
- Что такое сосудистая система?
- ПЕРЕСАДКА КОМПЛЕКСА СЕРДЦЕ-ЛЕГКИЕ
- Что может препятствовать проведению операции
- Стоимость операции по пересадке сердца
- О проблемах трансплантологии
- Как стать донором сердца
- 3.Показания к операции по пересадке сердца
- 2.Реабилитация после операции
- Ведение послеоперационного периода
- Показания к операции
- Где лучше пересадить донорское сердце и сколько это стоит?
- Восстановление и риски
- Что такое сосудистый протез?
- Пересадка сердца с позиции религии
- Подготовка и проведение пересадки сердца в Германии
«Я теперь могу бегать»
Статья по теме
«Чувствую – бьётся!». Как на Алтае провели первую трансплантацию сердца
«Помню, было очень дождливо. Операция длилась 10 часов. Ее выполняла команда хирургов во главе с главным трансплантологом страны Сергеем Готье. У меня был трудный послеоперационный период, но боролась с двойной силой, ведь мне дали такой уникальный шанс, это фактически мой второй день рождения», — говорит Алена.
Сейчас Алена проходит лечение в институте, где ей делали операцию: появились послеоперационные сложности с бронхами, их расширяли с помощью специальных приспособлений — стентов. На фоне муковисцидоза появился сахарный диабет, а операция ускорила этот процесс.
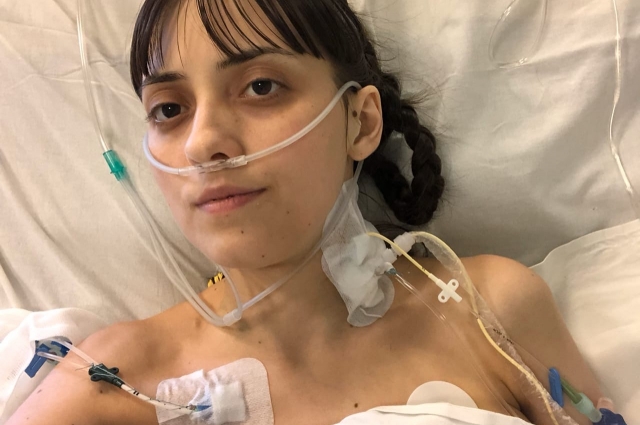
Алена Родионова на лечении. Фото: Из личного архива
«Я не опускаю руки — главное, выкарабкалась и я живу. Честно сказать, я мечтала о трансплантации с того момента, когда в России сделали первую пересадку девушке. Смотря на нее по телевизору, я знала, что и мне будет лучше дышать, что я смогу жить, а не существовать. Так и вышло: я по-прежнему пью много лекарств, но забыла, что такое мокрота, хожу без одышки. Даже могу бегать. Это счастье — дышать полной грудью!», — радуется Алена.
Несмотря на тяжелое физическое состояние до операции, девушка нашла свою любовь. Она уже четыре года встречается с молодым человеком, который во всем ее поддерживает:
«Когда мы начали встречаться, у меня как раз сильное обострение произошло. Я лежала в больнице одна, он приезжал и кормил с ложечки. Потом я улетела в Москву с папой на полгода, а затем ему пришлось уехать, и ко мне приехал Леша. Он был со мной до конца. После операции через два месяца мы вернулись домой, и уже не расставались».
Что такое сосудистая система?
Для начала давайте взглянем на сосудистую систему и на то, как она работает.
Все части человеческого тела требуют доставки к ним крови. Кровь переносит кислород и питательные вещества и выполняет много других важных функций, которые позволяют Вашему телу правильно работать. Кровь распространяется по организму благодаря сосудистой системе, которая состоит из сердца, артерий и вен. Сердце представляет из себя высокоэффективный насос, состоящий из специальной мышцы и перекачивающий кровь в артерии. Артерии — это своеобразные трубки, распределяющие кровь ко всем частям тела.
Артерии разделяются на ветви, которые становятся все меньше и меньше до тех пор, пока на превратятся в микроскопические капилляры. В капиллярах кислород и питательные вещества могут легко выходить из крови и поступать к тканям и органам. После того, как кровь проходит через капилляры, она поступает в вены, которые становятся все больше и больше на пути несения крови обратно к сердцу. Сердце далее перекачивает кровь в легкие, для того чтобы она могла насытиться кислородом до того, как будет опять перекачена в артерии. Таким образом весь процесс начинается заново. Кровь, которая покидает сердце — богата кислородом, который затем остается в органах. Кровь, которая возвращается обратно к сердцу через вены, обеднена кислородом и нуждается в его пополнении в легких.
В норме Ваше сердце сокращается (бьется) более 100 000 раз в день (в среднем 70 ударов в минуту), перекачивает около 7 000 литров, на суммарном пути в 19 000 километров через всю сосудистую систему, артерии и вены. Эта невероятная система производит в среднем 2,6 миллиардов циклов за всю Вашу жизнь.
В нашей сосудистой системе находится около 4,5 литров крови, которая регулярно пополняется новыми клетками.
ПЕРЕСАДКА КОМПЛЕКСА СЕРДЦЕ-ЛЕГКИЕ
Показания к трансплантации “сердце-легкие” – первичная легочная гипертензия и врожденные пороки сердца. Особенностью пересадки комплекса сердце-легкие является затрудненный поиск донора, поскольку приоритет, как правило, предоставляется пациентам, нуждающимся в пересадке одного органа. Согласно статистике Международного общества трансплантации сердца и легких, ежегодно в мире осуществляется 50-100 комплексных пересадок. За период с 1982 по 2012 год было проведено 3,500 трансплантаций сердце-легкие. За последние 9 лет пересадка сердце-легкие ребенку проводилась 9 раз.
5-летняя выживаемость при трансплантации сердца и легких ребенку (за 2017 г.) составила 45%. У взрослых процент 1-летней выживаемости при пересадке сердца и легких достигает 65%, 5-летней – 46%.
Одновременная трансплантация сердца и легкого является сложной процедурой и у команды опытных специалистов занимает от четырех до шести часов. Далее пациента переводят в отделение интенсивной терапии. Для подавления отторжения иммунитетом пересаженных органов пациенту назначают иммуносупрессоры. Симптомами отторжения пересаженных органов являются усталость, лихорадка, отек рук и ног, увеличение веса, учащенное сердцебиение, одышка, кашель и затрудненное дыхание. Препараты могут вызывать такие побочные эффекты, как высокое кровяное давление, диабет, повышенный уровень холестерина и проблемы с почками.
Для реабилитации после пересадки сердца и легких пациенту необходима помощь физиотерапевта, который расскажет, как укрепить новые органы. Процесс реабилитации может занять несколько месяцев.
В дальнейшем пациенту необходимо проходить регулярное обследование работы пересаженных органов (изначально 1 раз в 3 месяца, позже – 1 раз в год). Помимо риска отторжения и инфекции, есть шанс, что новое сердце и легкие не будут работать должным образом. Как осложнение после комплексной пересадки сердце-легкие может развиться облитерирующий бронхиолит (симптомы: одышка, сухой кашель и свистящее дыхание). В последующие после трансплантации годы стоит опасаться сужения сердечных артерий.
И в заключение, интересным фактом является то, что не всем пациентам, которым в странах СНГ назначают пересадку сердца и легких, она действительно необходима. Согласно статистике клиник Индии, примерно половине пациентов из СНГ может помочь современная медикаментозная терапия. Однако необходимые пациентам препараты не зарегистрированы их странами, поэтому до приезда в Индию многие даже не догадываются о возможности такого лечения.
Что может препятствовать проведению операции
К сожалению, далеко не каждый пациент сможет получить донорское сердце. Этому есть множество различных причин:
- Очень небольшое количество доноров. Им может стать только то лицо, у которого зарегистрирована смерть головного мозга, а сердце абсолютно здорово.
- На получение данного органа очень большая очередь (лист ожидания), наиболее актуально это для детей. Орган должен полностью соответствовать всем заявленным требованиям и, возможно, такие параметры будут еще у нескольких десятков больных, стоящих гораздо раньше в списке.
- Иногда донорский орган невозможно доставить в нужное место вовремя, так как операцию нужно провести не позже, чем через шесть часов после изъятия.
- Многие не соглашаются на проведение пересадки по этическим или религиозным понятиям. Например, в христианстве человек жив, пока бьется его сердце.
- Пациента может остановить страх перед длительной и довольно дорогой реабилитацией.
- Преклонный возраст. Обычно операции не проводят людям после 60 лет, но бывают и исключения.
Кроме перечисленных препятствий, пересадку не будут проводить при ряде других, не относящихся к кардиологии, болезней. Это могут быть:
- легочная гипертензия в тяжелой форме;
- сахарный диабет в стадии, при которой уже начались негативные изменения сетчатки глаз, в сосудах или почках;
- инфекционные заболевания в острой стадии;
- ВИЧ и туберкулез;
- аутоиммунные болезни – ревматизм, артрит, красная волчанка и т. д.;
- печеночная или почечная недостаточность в тяжелой форме;
- хронические тяжелые формы заболевания легких;
- онкология;
- зависимость от алкоголя или наркотиков;
- тяжелые психические расстройства.
Стоимость операции по пересадке сердца
В мире принят закон о запрете торговли органами, разрешена только трупная и родственная пересадка. Поэтому само сердце достается пациенту бесплатно. Оплачивается только стоимость операции, медикаментозной поддержки до и после пересадки, а также стоимость реабилитационного периода. В целом суммы разнятся и составляют от 70 до 500 тысяч долларов, в среднем около 250 тысяч долларов. В России существует возможность бесплатным обеспечением населения высокотехнологичными видами помощи и оплаты операций по квотам (в системе ОМС), но в любом случае, точную стоимость и возможность бесплатной операции следует уточнять у лечащего врача – трансплантолога.
В России существует только один единый координационный центр, осуществляющий подбор доноров, действующий по территории Москвы и Московской области. Непосредственно пересадка сердца осуществляется в:
- Федеральном научном центре трансплантологии и искусственных органов им. В. И. Шумакова в Москве, (ФГБУ «ФНЦТИО им. В. И. Шумакова»),
- Научно-исследовательском институте патологии кровообращения им. Е. Н. Мешалкина в Новосибирске,
- ФГБУ «Северо-Западном федеральном медицинском исследовательском центре им. В. А. Алмазова» в Санкт-Петербурге.
В связи с тем, что в нашей стране не полностью отработаны законодательно-правовые принципы донорства органов, операции по пересадке сердца проводятся редко, например, в 2014 году было выполнено всего 200 операций, в то время как в США трансплантологических операций было проведено около 28 тысяч. По этой же причине (запрет на изъятие органов у пациентов моложе 18 лет) детям, нуждающимся в пересадке сердца, требовалось дорогостоящее лечение за рубежом (Италия и Индия). Но в мае 2015 года был принят документ о порядке констатации смерти мозга у лиц старше 1 года, что дает возможность дальнейшего развития законодательной базы в области детского донорства.
О проблемах трансплантологии
В России в сфере трансплантологии сложилась парадоксальная ситуация по нескольким фронтам. Российские врачи проводят сложнейшие операции и дают людям шанс на качественно лучшую жизнь. Но после операции больной с пересаженным сердцем предоставлен самому себе. Медики проделывают огромную работу, государство тратит гигантские средства на операции по квоте — чтобы через год после операции человек сам себе отменил иммуносупрессоры, потому что «стал чувствовать себя лучше». Это в равной степени проблема и самонадеянного пациента, и слабой информированности в этой сфере
Ему не объяснили — или объяснили недостаточно хорошо — как важно принимать лекарства до конца жизни. Кто-то, например, отменял таблетки «на время», потому что хотел зачать здорового ребенка
Если нет приема таблеток две недели, может наступить отторжение органа, а это заканчивается летальным исходом. Ситуаций, когда люди пьют таблетки через день, потому что есть проблемы с поставками или нет денег на оригинальный препарат — множество.
К сожалению, в России все еще низкий уровень постоперационного сопровождения пациентов, информационный вакуум почти во всем, что касается пересадки сердца и «правил новой жизни». Нет групп психологической поддержки, компетентных ресурсов о пересадке сердца, где можно получить объективную и важную информацию, а не страшилки. В соцсетях есть сообщества, где люди со всей страны обмениваются лекарствами и советуются друг с другом, но это нельзя назвать полноценной помощью. По программе реабилитации мне полагаются поездки в санатории в Крым, занятия на тренажерах в центре социальной реабилитации и прием кислородных коктейлей, но этого мало.
После выписки человеку нужно наблюдаться «по месту жительства». Я не встречала еще ни одного врача (кроме своего кардиолога), который не пытался назначить мне препараты, абсолютно не совместимые с теми, которые я принимаю. Я сверяю каждое назначение всех профильных врачей с моим кардиологом, и, слава Богу, у меня такая возможность есть. О какой долгосрочной выживаемости после пересадки мы можем говорить, если мой самый большой страх — внезапно попасть в больницу к незнакомому врачу?
Очевидно, что все жители нашей страны, перенесшие пересадку, не могут наблюдаться в трех-четырех федеральных центрах. Врачи этих центров не выдерживают такую нагрузку, и нужно стремиться к тому, чтобы каждый профильный врач мог если не сам разобраться в ситуации и скорректировать свои назначения, то иметь возможность проконсультироваться с трансплантологами. Тех, кто ведут больных и корректируют терапию после операции — критически мало.
Как стать донором сердца
При жизни родственники человека, который решился на донорство обязаны знать о его намерении
В связи с особенностями российского законодательства предпринимать какие-либо действия для того чтобы стать донором сердца не требуется. Нужно только внимательно следить за состоянием своего здоровья и стараться вести здоровый образ жизни, чтобы избежать развития заболеваний сердечно-сосудистой системы.
Также важно, чтобы близкие родственники потенциального донора знали о его намерении. В противном случае они могут дать отказ от изъятия сердца и других органов, необходимых для трансплантации
Естественно, для оперативного установления личности необходимо всегда иметь при себе паспорт или другие документы.
Для того чтобы стать донором сердца в нашей стране не нужно предпринимать никаких специальных усилий
Важно высказать свое желание близким родственникам, а также постараться надолго сохранить свое здоровье. Намерение подарить свое сердце в прямом смысле этого слова говорит о том, что человек достиг высокого уровня самосознания и готов на благородные поступки даже после собственной гибели
Из данного видео вы можете узнать о приборе, сохраняющий донорское сердце перед операцией :
3.Показания к операции по пересадке сердца
Операция по пересадке сердца проводится тогда, когда сердце перестаёт работать и пациент находится на грани жизни и смерти. Трансплантация сердца также проводится, если у пациента серьёзная болезнь сердца и наилучшие прогнозы на выздоровление даёт только операция. Пациенту может быть рекомендована пересадка сердца, если у него:
- Терминальная стадия сердечной недостаточности, ишемическая болезнь сердца, кардиомиопатия или врожденный порок сердца.
- Низкие шансы прожить дольше оного года без пересадки сердца.
- Отсутствие любых других серьёзных медицинских причин, снижающих продолжительность жизни.
- Если лечащий врач считает, что пересадка сердца увеличит продолжительность и качество жизни.
В некоторых медицинских центрах кандидаты на пересадку сердца должны представить доказательства того, что они отказались от курения и/или не злоупотребляют алкоголем продолжительное время (4-6 месяцев), перед тем как их поставят в очередь на трансплантацию.
2.Реабилитация после операции
Что ожидать после операции по пересадке сердца?
После операции по пересадке сердца процесс восстановления схож с другими операциями на сердце.
Скорее всего, вы проведёте пару недель в больнице. В некоторых случаях вам понадобиться больше времени в зависимости от того, как будет оценено состояние вашего здоровья и будут ли осложнения после операции. В больнице вы начнёте программу реабилитации при болезнях сердца. Ваши лечащие врачи будут проверять, приживается ли донорское сердце в вашем организме.
Реабилитация после пересадки сердца
Программа реабилитации поможет вам восстановиться после пересадки сердца и вновь стать активным.
Донорское сердце может реагировать на нагрузку по-разному. Пульс не будет расти так, как раньше. Сердцебиение будет приходить в норму также по-другому. Это происходит потому, что некоторые нервные связи, отвечавшие за контроль сердца, были разрезаны в ходе операции.
Ведение послеоперационного периода
Главное в ведении ближайшего послеоперационного периода — обеспечение оптимального сердечного выброса, что достигается поддержанием высокого центрального венозного давления (благодаря инфузии достаточных количеств жидкости), поддержанием сократительной функции трансплантата (введением изопроте-ренола и сердечных гликозидов), нормализацией ритма пересаженного сердца с частотой не менее 100 сокращений в 1 мин., управляемой вентиляцией легких (см. Искусственное дыхание). Определяющей исход операции особенностью посттрансплантационного периода у этих больных является возможность развития реакции отторжения трансплантата (см. Несовместимость иммунологическая) и необходимость длительного применения иммунодепрессивных веществ (см.) и средств. Мониторное наблюдение за иммунол, состоянием больного создает возможность ранней диагностики и своевременного лечения криза отторжения. Признаки острого отторжения трансплантата сердца разнообразны. Они подразделяются на клинические, электрокардиографические, эхокардиографические, морфологические и иммунологические. К клиническим признакам относятся уменьшение прекардиальной толчка, подъем конечно-диастолического давления, признаки правожелудочковой недостаточности, сменяющейся левожелудочковой; к электрокардиографическим — снижение вольтажа комплекса QRS, смещение электрической оси сердца вправо, предсердные, реже желудочковые аритмии, блокада проводящей системы сердца различной степени; к эхокардиографическим — увеличение диаметра правого желудочка и толщины стенки левого желудочка; к морфологическим — дистрофические и некробиотические изменения мышечных волокон, очаговые лимфогистиоцитарные инфильтраты в строме; к иммунологическим — повышение уровня лимфотоксинов, количества Т-лимфоцитов, снижение титра реакции ингибиции спонтанного розеткообразования.
При П. с., как и любого другого органа, важнейшее значение имеет оптимальная иммуносупрессивная терапия, которая включает введение стероидов, азатиоприна, метилпред-низолона, антилимфоцитарный сыворотки (см. Иммунотерапия). Дозы и режим введения препаратов варьируют, но в основном применяют 200 мг азатиоприна, 200 мг метилпреднизолона, вводимых внутривенно непосредственно перед операцией, а затем азатиоприн в дозе 2—3 мг/кг в сутки. Введение метил-преднизолона постепенно ограничивают: через неделю после операции и в следующие 3 мес. снижают до 10 мг каждые 8 час. Антилимфоцитарную сыворотку вводят внутривенно сразу после операции, а далее в снижающихся дозировках в течение 6—8 нед. При появлении признаков отторжения назначают метил-преднизолон по 1 г ежедневно в течение 3—4 дней. Остальные медикаменты, включая и гепарин, дают в поддерживающих дозах.
Показания к операции
Операция по пересадке сердца относится к числу наименее распространенных операций в кардиохирургии. Это связано не только с большими финансовыми затратами, но и со следующими нюансами:
- Ограниченное количество доноров – лиц с подтвержденной смертью мозга, но со здоровым сердцем,
- Длительный период времени, необходимый для подбора донора согласно листам ожидания, особенно это касается операции по пересадке сердца ребенку,
- Проблемы этического характера, в том числе с религиозной точки зрения, ( в частности, человек согласно христианским представлениям считается живым, пока бьется его сердце),
- Проблемы послеоперационного ведения больных, связанные с длительностью и дороговизной реабилитационного периода,
- Короткий период времени хранения донорского сердца (до шести часов).
Однако, несмотря на проблемы подобного плана, операции хоть и редко, но все же проводятся, и весьма успешно.
Именно симптомы, характерные для последней стадии (выраженное ограничение активности, значительные отеки конечностей или всего тела, появление одышки в покое) при неэффективности консервативной терапии могут потребовать пересадки донорского сердца.
Столь тяжелая сердечная недостаточность может развиться вследствие следующих заболеваний:
-
Кардиомиопатия (КМП) – структурная перестройка волокон миокарда, замещение его рубцовой тканью, приводящие к нарушениям сокращения и расслабления сердечной мышцы, чаще развитие ХСН провоцируют дилатационная и ишемическая кардиомиопатия,
- Врожденные и приобретенные неоперабельные пороки сердца,
- Опухоли сердца,
- Неуправляемая стенокардия и тяжелые нарушения сердечного ритма, не поддающиеся медикаментозной терапии и приведшие к тяжелым нарушениям функций сердца.
Кроме вышеперечисленных показаний, учитываются данные объективных методов исследования (УЗИ сердца и катетеризация легочной артерии):
- Фракция выброса левого желудочка менее 20%,
- Отсутствие тяжелой легочной гипертензии.
Также должны быть соблюдены определенные условия при планировании операции:
- Возраст реципиента (человека, которому будет пересажено сердце) меньше 65 лет,
- Исполнительность пациента и желание следовать дальнейшему строгому плану лечения и наблюдения.
Где лучше пересадить донорское сердце и сколько это стоит?
Трансплантация сердца – весьма сложная операция. Для ее проведения клиника должна быть хорошо оборудована, а команда врачей – владеть большим опытом подобных хирургических вмешательств.
Выбор клиники, где будет проходить лечение, представляет определенные затруднения, ведь нужно:
- Найти медучреждение, где операцию сделают качественно, с минимальным риском летального исхода и послеоперационных осложнений.
- Найти медучреждение, врачи которого согласятся принять иностранного больного на операцию (проводится тщательный отбор пациентов, ведь количество доступных для пересадки органов крайне ограничено).
- Найти медучреждение, где операцию проведут в максимально короткие сроки. При заболеваниях сердца длительное ожидание очереди на трансплантацию может стоить человеку жизни.
К ведущим немецким клиникам, которые ежегодно демонстрируют высокие показатели успешности трансплантации сердца и комплекса сердце-легкие, относятся:
- Университетская клиника Эрлангена, отделение кардиохирургии. Это отделение также занимает лидирующую позицию в рейтинге лучших кардиохирургических отделений Германии согласно версии журнала Focus. Здесь проводится замена сердца при помощи донорского органа, а также установка механических систем поддержки кровообращения.
- Университетская клиника Ахен, отделение торакальной и сердечно-сосудистой хирургии. Доктора отделения под руководством профессора, доктора медицины Рюдигера Аучбаха специализируются на лечении терминальной сердечной недостаточности. Доктора применяют современную фармакологическую поддержку функции миокарда, а при необходимости – успешно пересаживают больному донорское сердце.
- Университетская клиника Вюрцбурга, отделение торакальной и сердечно-сосудистой хирургии. Специалисты отделения отдают предпочтение комплексному лечению кардиологической патологии и, при необходимости, проводят полный спектр хирургических вмешательств на сердце. Доктора подготовлены к лечению пациентов из групп высокого риска и оказанию неотложной помощи при декомпенсированной сердечной недостаточности.
- Университетская клиника Йена, отделение кардиоторакальной хирургии. Доктора отделения под руководством профессора, доктора медицины Торстен Денст известны благодаря успешному проведению комбинированных операций по пересадке органов. Здесь проводится трансплантация сердца в комплексе с легкими, почками и печенью.
Стоимость трансплантации сердца в Германии определяется индивидуально для каждого пациента. Цена пересадки сердца зависит от объема предварительного обследования пациента и донора, уровня клиники и активности медикаментозного лечения в послеоперационном периоде. В среднем, для полноценного лечения и последующего наблюдения пациенту нужно рассчитывать на сумму от 40-50 тысяч евро.
Восстановление и риски
После операции я быстро пришла в себя, у меня практически ничего не болело. Первые дни я спала, сил не было ни на бодрствование, ни на разговоры. На четвертый день я поступила из реанимации в обычную палату, где мне сняли все трубки и дренажи и разрешили вставать. Через 23 дня я уже была дома.
Единственная неприятность, возникшая сразу после операции — синдром слабости синусового узла, сравнительно частое осложнение после пересадки. Мое новое сердце не хотело самостоятельно сокращаться в нужном ритме, и, чтобы избежать остановки, мне поставили простой ЭКС (кардиостимулятор), который поддерживает сердечный ритм на оптимальной частоте.
Что такое сосудистый протез?
Сосудистый протез — это трубка, сделанная человеком, которая заменяет или создает обход настоящего кровеносного сосуда, чаще всего артерии. Данная брошюра была специально подготовлена для того, чтобы Вы могли понять, как работает Ваш сосудистый протез и что он для Вас будет делать.
Успешное развитие сосудистых протезов является выдающимся событием современности. За последнее время сформировался чрезвычайно высокий интерес к проблеме имплантации искусственных сосудов и к другим аспектам сосудистой хирургии. Первый сосудистый протез был разработан в 1960 году. С того времени произошли кардинальные изменения по улучшению качества используемого материала и современные протезы значительно превосходят своих прародителей.
Первоначально замена сосуда искусственным была всего лишь экспериментом, но со временем данная операция стала традиционной и сотни тысяч людей были успешно вылечены. Современные протезы широко признаны как надежные и заслуживающие доверия.
Пересадка сердца с позиции религии
Ранее, когда трансплантология только начинала развиваться, представители различных конфессий имели неоднозначную точку зрения на пересадку сердца. В частности, представители христианства считали такую операцию не богоугодным делом, ведь фактически у человека забирают еще «живое» сердце, а человек может выйти из комы даже спустя несколько месяцев (казуистические случаи в медицине). Однако, в связи с тем, что медики четко различают понятие «кома» и «смерть мозга», в последние годы все больше священнослужителей говорят о том, что послужить после своей смерти для спасения другой человеческой жизни – истинное предназначение христианина, ведь в основе этого учения лежит понятие жертвенности. А пожертвование своим сердцем – это ли не благо для другого человека?
Подготовка и проведение пересадки сердца в Германии
Пациенты, поступившие в немецкие центры трансплантологии, проходят комплексную диагностику, базирующуюся на:
- рентгенологическом исследовании органов грудной полости;
- анализах крови для выявления ВИЧ-инфекций, вирусных гепатитов и венерических заболеваний;
- лабораторных исследованиях мочи;
- электрокардиографии.
Также больные проходят осмотр у дантиста и ЛОР-врача для исключения инфекционных поражений в ротовой полости и носоглотке. Выполняются исследования показателей максимального потребления кислорода, что дает возможность прогнозировать однолетнюю выживаемость. Если имеются подозрения на иммунные поражения сердца, назначают биопсию миокарда.
Сама операция по пересадке сердца в Германии проводится под общей анестезией. Выполняется разрез в передней грудной стенке пациента и присоединение кровеносных сосудов к аппаратам искусственного кровообращения. Затем отсекаются оба желудочка, а донорские предсердия пришиваются к предсердиям пациента. Обязательно ставится временный кардиостимулятор для коррекции послеоперационного сокращения сердечных мышц. На завершающем этапе операции грудная клетка ушивается, а рана обрабатывается антисептическими растворами. Само вмешательство длится от 5 до 8 часов, а после его окончания пациента помещают в отделение интенсивной терапии, где его подключают к аппарату ИВЛ (он отключается при нормализации жизненных показателей). В реанимации больной обычно проводит несколько суток, после чего его переводят в общую палату. Срок пребывания в стационаре составляет, как правило, от 2 до 3 недель.
После трансплантации очень важно строго придерживаться рекомендаций кардиолога и хирурга, тщательно принимать предписанные лекарства и сообщать о малейших изменениях в своем состоянии для предотвращения отторжения. В течение первых нескольких месяцев после возвращения домой нужно ежедневно измерять артериальное давление, температуру и массу тела, а также количество выпитой жидкости
Чтобы уточнить, сколько стоит пересадка сердца в Германии, обращайтесь к медицинским консультантам компании «МедЭксресс».
Предлагаем Вам более подробно ознакомиться со следующей информацией:
| Пересадка сердца, стоимость в Израиле | Трансплантация в Индии — не только финансовая доступность | Прейскурант: Германия |
Методы лечения в Германии доступны с «МедЭкспресс»:
- звоните +7 (863) 29-888-08 и узнавайте стоимость лечения в Германии;
- пишите на me-info@medical-express.ru и получайте обзор подходящих больниц в Германии.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА








