Патологии сердца плода, которые можно определить на скрининговом узи
Содержание:
- Причины
- Диагностика и лечение пороков сердца в Медицинском центре «Парацельс»
- Врожденные пороки сердца
- Роды
- Симптомы Врожденных пороков сердца (ВПС) у детей:
- Источники
- Что такое ранний пренатальный скрининг и когда он проводится
- Ведение беременности
- Лечение Врожденных пороков сердца (ВПС) у детей:
- Симптомы пороков сердца
- Online-консультации врачей
- Лечение пороков сердца
- Виды пороков сердца
- Классификация
- Лечение
- Врожденные (пороки развития) у детей — дефекты зрения
- Гематология
Причины
Что же становится причиной заболевания? Начнем с описания механизма нормального функционирования. Итак, жидкость вырабатывают клетки перикарда, они же ее и всасывают. То есть идет естественный контроль количества жидкости, а также ее обновления. При нарушении одного из названных процессов и возникает гидроперикард.
Причины заболевания самые разные:
- Перикардит;
- Недостаточность сердечная;
- Недостаточность почечная хронического характера;
- Пороки сердца;
- Постинфарктное состояние;
- Гипотиреоз;
- Артрит ревматоидный;
- Инфекции;
- Травмы груди;
- Аллергические реакции;
- Недостаточный уровень белка;
- Рак и иные новообразования;
- Интоксикация и т.д.
Боли в костях при онкологических заболеваниях
Как правило, заболевание относится к разряду вторичных патологий, что необходимо учесть при диагностике и назначении лечения
То есть очень важно найти истинную причину, повлекшую за собой развитие заболевания.
Диагностика и лечение пороков сердца в Медицинском центре «Парацельс»
От точности поставленного диагноза зависит успешность лечения. Для правильной диагностики важны два фактора: профессионализм врача и качество диагностического оборудования.
При появлении тревожных симптомов, нужно записаться на приём к врачу. Если признаки ПС появились впервые, вначале правильно обратиться к терапевту. Именно этот доктор проведёт первичный приём, назначит общий анализ крови и требующуюся инструментальную диагностику. Возможности терапевтического отделения в медицинском центре «Парацельс» позволяют провести первичную оценку работы сердечно-сосудистой системы, при любой степени пороков сердца. После оценки сложности изменений, терапевт направит к узкому специалисту – кардиологу.
Все исследования проводятся на сертифицированном современном оборудовании экспертного класса.
Пациентам назначают такой диагностический план:
- электрокардиография;
- эхокардиография (УЗИ сердца с допплерографией);
- рентгенография грудной клетки.
Для диагностики у детей внутриутробно применяется фетальная эхокардиография (УЗИ с допплерографией).
Устранить порок сердца можно только операцией. На период до хирургического вмешательства назначают препараты для снижения нагрузки: снижающие давление, разжижающие кровь, диуретики.
Варианты хирургического лечения:
- закрытие дефектов перегородок синтетическими материалами;
- пластика клапана ー при стенозе;
- реконструкция, протезирование ー при недостаточности;
- реконструктивные операции при комбинированных пороках и аномалиях расположения сосудов.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Врожденные пороки сердца
Они формируются еще внутриутробно. Около 2% детей рождаются с различными ПС: от легких до тяжелых, несовместимых с жизнью. Основные причины их развития:
- хромосомные аномалии (синдром Дауна, Патау);
- влияние алкоголя, никотина, наркотических веществ на плод;
- инфицирование матери во время беременности вирусами краснухи, простого герпеса, ветрянки, цитомегаловирусом, токсоплазмой;
- сахарный диабет у матери;
- воздействие радиации на беременную;
- прием некоторых препаратов во время беременности (антибиотики тетрациклинового, сульфаниламидного ряда, противоопухолевые).
Роды
Вопрос о способе родоразрешения решается индивидуально в зависимости от того, насколько компенсирован порок к сроку родов. Это могут быть роды через естественные пути с выключением или без выключения потуг (см. ниже) или кесарево сечение.
Нередко за несколько недель до родов возрастающая нагрузка на сердце настолько ухудшает состояние беременной, что может потребоваться досрочное родоразрешение. Лучше всего, если это произойдет в 37-38 недель.
План родов составляется совместно акушером, кардиологом и реаниматологом. Потуги — период изгнания плода — представляют собой особенно тяжелый момент для сердца роженицы, поэтому этот период родов стараются укорачивать, производя рассечение промежности (перинеотомию или эпизиотомию), а при стенозе отверстия митрального клапана, недостаточности кровообращения любой степени, осложнениях, связанных с нарушением работы сердечно-сосудистой системы в предыдущих родах, — накладывая выходные акушерские щипцы.
Кесарево сечение проводится в следующих случаях:
- сочетание порока с акушерскими осложнениями (узкий таз, неправильное положение плода в матке, предлежание плаценты);
- недостаточность митрального клапана со значительными нарушениями кровообращения (резко выраженной регургитацией — обратным забросом крови из желудочка в предсердие);
- стеноз митрального клапана, не поддающийся хирургической коррекции;
- пороки аортального клапана с нарушениями кровообращения.
Симптомы Врожденных пороков сердца (ВПС) у детей:
Классификация
Различают больше 100 видов врожденных пороков сердца у детей. Существует также большое количество классификаций, в том числе МКБ-10. Часть исследователей делят ВПС на синие и белые. При синих у ребенка наблюдается синий оттенок кожи, а при белых кожа бледная. Пороки синего типа включают транспозицию магистральных сосудов, тетраду Фалло, атрезию легочной артерии и т.д. Пороки белого типа: дефект межжелудочковой перегородки, дефект межпредсердной перегородки и пр.
Рекомендуется как можно раньше выявлять пороки сердца, чтобы своевременно оказать помощь ребенку. Распознать ВПС у младенцев можно по таким признакам:
- после рождения у малыша оттенок кожи и губ бледный или синюшный
- синюшность может появляться при крике грудничка или при кормлении материнским молоком
- конечности могут быть прохладными
- шумы при прослушивании сердца (не во всех случаях)
- признаки сердечной недостаточности
При врожденных пороках сердца у детей наблюдаются изменения на электрокардиограмме, при эхокардиографическом исследовании, при рентгенографическом обследовании. На протяжении первых 10 лет жизни малыш с ВПС может выглядеть здоровым, даже кожа будет нормального оттенка. Но дальше ребенок начинает отставать в физическом развитии, у него появляется одышка при физических нагрузках, кожа синеет или бледнеет. Тогда рекомендуется срочно обратиться к врачу.
Источники
- Pereira SP., Tavares LC., Duarte AI., Baldeiras I., Cunha-Oliveira T., Martins JD., Santos MS., Maloyan A., Moreno AJ., Cox LA., Li C., Nathanielsz PW., Nijland MJ., Oliveira PJ. Sex dependent Vulnerability of Fetal Nonhuman Primate Cardiac Mitochondria to Moderate Maternal Nutrient Reduction. // Clin Sci (Lond) — 2021 — Vol — NNULL — p.; PMID:33899910
- Ben Abdelaziz A., Bchir A., Ben Salah A., Ben Salem K., Mansour N., Hsairi M., Ennigrou S., Nacef T., Dhidah L., Bellaj R., Mehdi F. Professor Mohamed Soussi Soltani: Leader, Innovator and Researcher in Public Health. // Tunis Med — 2021 — Vol99 — N1 — p.5-11; PMID:33899170
- Saavedra LPJ., Prates KV., Gonçalves GD., Piovan S., Matafome P., Mathias PCF. COVID-19 During Development: A Matter of Concern. // Front Cell Dev Biol — 2021 — Vol9 — NNULL — p.659032; PMID:33898461
- Alexanderson-Rosas E., Antonio-Villa NE., Sanchez-Favela M., Carvajal-Juarez I., Oregel-Camacho D., Gopar-Nieto R., Flores-Garcia AN., Keirns C., Hernandez-Sandoval S., Espinola-Zavaleta N. Assessment of Atypical Cardiovascular Risk Factors Using Single Photon Emission Computed Tomography in Mexican Women. // Arch Med Res — 2021 — Vol — NNULL — p.; PMID:33896676
- Bhasin D., Arora GK., Isser HS. Young woman with recurrent pregnancy loss. // Heart — 2021 — Vol107 — N10 — p.821-854; PMID:33893215
- Lee K., Laviolette SR., Hardy DB. Exposure to Δ9-tetrahydrocannabinol during rat pregnancy leads to impaired cardiac dysfunction in postnatal life. // Pediatr Res — 2021 — Vol — NNULL — p.; PMID:33879850
- Richards C., Sesperez K., Chhor M., Ghorbanpour S., Rennie C., Ming CLC., Evenhuis C., Nikolic V., Orlic NK., Mikovic Z., Stefanovic M., Cakic Z., McGrath K., Gentile C., Bubb K., McClements L. Characterisation of cardiac health in the reduced uterine perfusion pressure model and a 3D cardiac spheroid model, of preeclampsia. // Biol Sex Differ — 2021 — Vol12 — N1 — p.31; PMID:33879252
- Song Y., Xu J., Li H., Gao J., Wu L., He G., Liu W., Hu Y., Peng Y., Yang F., Jiang X., Wang J. Application of Copy Number Variation Detection to Fetal Diagnosis of Echogenic Intracardiac Focus During Pregnancy. // Front Genet — 2021 — Vol12 — NNULL — p.626044; PMID:33868367
- Khanna R., Chandra D., Yadav S., Sahu A., Singh N., Kumar S., Garg N., Tewari S., Kapoor A., Pradhan M., Goel PK. Maternal and fetal outcomes in pregnant females with rheumatic heart disease. // Indian Heart J — 2021 — Vol73 — N2 — p.185-189; PMID:33865516
- Kirby A., Curtis E., Hlohovsky S., Brown A., O’Donnell C. Pregnancy Outcomes and Risk Evaluation in a Contemporary Adult Congenital Heart Disease Cohort. // Heart Lung Circ — 2021 — Vol — NNULL — p.; PMID:33863666
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Данный комплекс диагностики проводится беременным на сроке 11–13 недель +6 дней (когда копчико-теменной размер плода составляет от 45 до 84 мм). Самым оптимальным временем для проведения скрининга считается возраст от 12 до 13 недели, так как при таком обследовании оцениваются как признаки хромосомной патологии у плода, так и анатомические структуры будущего ребенка, а на сроке в 11 недель – 11 недель +4 дня сделать это очень сложно.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
- УЗИ плода на наличие маркеров (признаков) хромосомной патологии и врожденных пороков развития;
- определение уровня биохимических маркеров хромосомных аномалий в крови беременной женщины: бета-ХГЧ и РАРР-А. Исследование проходит на специальном высокотехнологичном оборудовании Cobas e, Roshe, разрешенном для расчета риска хромосомных синдромов в программе Astraia (FMF);
- допплерометрия маточных артерий;
- цервикометрия – измерение длины шейки матки;
- сбор анамнеза (возраст, рост, вес, количество беременностей и родов, курение, сахарный диабет, артериальная гипертензия и др.);
- измерение артериального давления на обеих руках.
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Ведение беременности
Во время беременности значительно возрастает нагрузка на сердечно-сосудистую систему. К концу второго триместра беременности скорость циркуляции крови возрастает почти на 80%. Объем циркулирующей крови также увеличивается (на 30-50% к восьмому месяцу беременности). Это и понятно — ведь к материнской системе кровообращения присоединяется и кровоток плода.
При такой дополнительной нагрузке у трети беременных со здоровым сердцем могут возникать нарушения сердечного ритма (аритмии) и работы клапанов сердца, что же говорить о женщинах с пороками сердца.
В случае необходимости медикаментозное лечение при пороках сердца проводится на протяжении всей беременности. Цель лечения — нормализация кровообращения и создание нормальных условий для развития плода. Вопрос о назначении препаратов и их дозах решается индивидуально, в соответствии со сроком беременности и степенью выраженности нарушения кровообращения.
При неэффективности терапии прибегают к оперативному лечению, предпочтительно на 18-26 неделе беременности.
На протяжении всей беременности периодически проводится эхокардиотокография (УЗИ сердца плода). При помощи допплерографии исследуют маточно-плацентарный и фетальный (плодовый) кровоток для исключения гипоксии (кислородного голодания) плода.
Естественно, осуществляется постоянный контроль за состоянием сердца матери (его методики были описаны в предыдущем разделе).
Нередко даже при исходно компенсированном пороке во время беременности возможны осложнения, поэтому каждая беременная, страдающая пороком сердца, должна, по крайней мере, трижды в течение беременности пройти обследование в кардиологическом стационаре.
Первый раз — на сроке до 12 недель беременности , когда после тщательного кардиологического и, при необходимости, ревматологического, обследования решается вопрос о возможности сохранения беременности.
Второй раз — в период с 28 по 32 неделю , когда нагрузка на сердце женщины особенно велика и очень важно провести профилактическое лечение. Ведь большая нагрузка на сердце в это время может привести к развитию:
- хронической сердечной недостаточности, характеризующейся утомляемостью, отеками, одышкой, увеличением печени;
- нарушений ритма сердца (аритмии);
- острой сердечной недостаточности и ее крайнего проявления — отека легких и тромбоэмболии (то есть закупорки артерий легких тромбами) в большом круге кровообращения и легочной артерии (эти состояния представляют непосредственную угрозу жизни, их необходимо немедленно устранить в условиях реанимационного отделения).
Эти осложнения могут возникнуть не только во время беременности, но и в родах, и в раннем послеродовом периоде.
Для ребенка подобные нарушения материнского кровообращения чреваты нехваткой кислорода (гипоксией). Если не принять своевременных мер, может наблюдаться задержка внутриутробного развития, недостаточная масса тела (гипотрофия) плода.
Третья госпитализация осуществляется за 2 недели до родов. В это время проводится повторное кардиологическое обследование и вырабатывается план родов, проводится подготовка к ним.
Лечение Врожденных пороков сердца (ВПС) у детей:
ВПС лечат хирургическими методами и терапевтическими. Последние часто являются вспомогательными. Плод обследуют еще до рождения, тогда же решается вопрос о применении хирургических методов лечения врожденных пороков сердца у детей. Роды в таких случаях рекомендуется проводить в родильных отделениях при кардиохирургических больницах.
Терапевтическое лечение применяют, если операцию можно перенести на более поздние сроки. Что касается так называемых бледных пороков, лечение зависит от того, насколько оказывает влияние на состояние ребенка порок с течением месяцев и лет. Есть большие шансы, что понадобится терапевтическое лечение.
Симптомы пороков сердца
Нарушение гемодинамики (кровообращения) ведет к недостатку кровенаполнения одних органов и венозному застою в других. Сердцу приходится работать сильнее, чтобы перекачивать кровь, оно увеличивается в размерах, это на время компенсирует патологию, симптомы не проявляются. Но со временем компенсаторные резервы истощаются, сердечная мышца растягивается, ослабевает и уже не может эффективно выполнять свою работу.
Так появляется ряд типичных признаков:
- одышка (на начальных этапах после физической нагрузки, далее ー в состоянии покоя);
- головокружение, обмороки;
- синюшность носогубного треугольника, слизистых оболочек, кончиков пальцев;
- отеки на ногах (появляются к вечеру, проходят наутро);
- симптом “барабанных палочек” ー булавовидное расширение кончиков пальцев (появляется при длительном течении болезни);
- румяные щеки на фоне общей бледности ー митральное лицо (при митральном стенозе).
При появлении таких симптомов необходимо обратиться к кардиологу для дальнейшей диагностики.
Online-консультации врачей
| Консультация ортопеда-травматолога |
| Консультация уролога |
| Консультация вертебролога |
| Консультация офтальмолога (окулиста) |
| Консультация проктолога |
| Консультация массажиста |
| Консультация эндокринолога |
| Консультация аллерголога |
| Консультация специалиста банка пуповинной крови |
| Консультация инфекциониста |
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация педиатра-аллерголога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация специалиста в области лечения стволовыми клетками |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Лечение пороков сердца
Лечение подбирается индивидуально. В основном его методы сводятся к:
- катетеризации сердца;
- медикаментозной терапии;
- операции на открытом сердце.
После хирургического лечения ребенку необходимы реабилитация и восстановительная терапия.
Специалисты клиники «Парацельс» оказывают медицинскую помощь на высоком профессиональном уровне, в том числе наблюдение ребенка после операции на сердце.
Записаться на приём к врачу можно каждый день, без выходных, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
г. Сергиев Посад 8 496 554 74 50
г. Александров 8 492 446 97 87
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
Через директ в Instagram, VK,
Доступны онлайн-консультации специалистов
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Виды пороков сердца
|
Тип |
|
|
|
|
|
Без развития цианоза (бледного типа) |
Дефекты межжелудочковой, межпредсердной перегородок |
|
Открытый артериальный проток |
|
|
Стеноз легочной артерии |
|
|
Коарктация аорты |
|
|
С развитием цианоза (синие) |
Транспозиция магистральных сосудов |
|
Общий желудочек |
|
|
Тетрада Фалло |
|
|
Приобретенные |
|
|
Митрального клапана (между левыми предсердием и желудочком) |
Митральный стеноз |
|
Митральная недостаточность |
|
|
Трикуспидального клапана (между правыми предсердием и желудочком) |
Стеноз трикуспидального клапана |
|
Недостаточность трикуспидального клапана |
|
|
Аортального клапана (между левым желудочком и аортой) |
Аортальный стеноз |
|
Аортальная недостаточность |
|
|
Клапана легочной артерии |
Стеноз клапана легочной артерии |
|
Недостаточность клапана легочной артерии |
Стеноз — сужение клапанного отверстия, что вызывает затруднение тока крови.
Недостаточность — неспособность створок плотно закрыться. У людей со стенозом клапана со временем развивается, его недостаточность — это называется комбинированный ПС.
Септальные нарушения:
Состояние, при котором нарушена перегородка между сердечными камерами:
- предсердная перегородка — «лишняя» кровь поступает в правое предсердие и вызывает его увеличение;
- межжелудочковая – кровь перетекает из правого в левый желудочек, расширяя его границы.
Изменения находят у 2 из 1000 новорожденных. Пожалуй, самая благоприятная форма, так как небольшие пороки могут зарасти самостоятельно.
Коарктация аорты:
Сужение просвета магистрального сосуда в области перешейка — перехода дуги в нисходящую часть. Порок вызывает нарушение кровоснабжения органов. В 10% от всех пороков приходится на эту форму патологии. Часто сочетается с нарушением межкамерных перегородок. Тяжелое состояние, требующей оказания медицинской помощи сразу после рождения.
Стеноз клапана легочного ствола:
В месте заслонок из правого желудочка в легочную артерию происходит сужение. Сердцу требуется больше усилия для перекачки крови. 10% от общего числа пороков.
Транспозиция магистральных сосудов:
Редкая патология (около 5%). При этом магистральные сосуды «меняются местами». Артериальная кровь течет по венам, а венозная по артериям.
Тетрада Фалло:
Самая тяжелая форма. Состоит из четырех нарушений одновременно:
- отверстие между левым и правым желудочком;
- легочной стеноз – сужение легочного ствола;
- увеличение правого желудочка;
- смещение аорты – выход из сердца аорты в нетипичном месте.
Классификация
В основе классификации лежит основной аспект – количество и тип скопившейся жидкости.
Беря во внимание количество жидкости в сердечной сумке и расстояние между ее листками, говорят о трех стадиях болезни:
- Стадия ранняя. Количество скопившейся жидкости не превышает 100 мл, расстояние между листками – от 6 до 10 мм;
- Стадия умеренная. Скопившейся жидкости в пределах 100 – 500 мл, листы разошлись на 10-20 мм;
- Стадия выраженная. Масса водяная > 500 мл, листы разошлись более чем на 20 мм.
Как видим, повышение количества скопившейся жидкости повышает не только проявление симптомов, но риск для здоровья и жизни.
Немаловажным является и момент качества скопившейся жидкости
Ее может быть несколько типов, это важно знать для постановки диагноза:
- Скопившаяся естественная жидкость – диагноз «гидроперикард»;
- Скопление жидкости с кровью – «гемоперикард»;
- Скопление лимфатической жидкости – «хелоперикард»;
- Скопившийся гной и воспаление – «перикардит».
Лечение
Терапия зависит от состояния пациента. В отсутствии выраженной клинической картины, объективных функциональных нарушений, которые были бы подтверждены инструментальным путем, возможен выбор выжидательной тактики.
Отсутствие какой-либо динамики в течение нескольких лет дает основание говорить о варианте физиологической нормы. Лечение в таком случае не нужно.
Все остальные ситуации требуют оперативной терапии. В срочном порядке при развитии острой сердечной недостаточности, опасных аритмий и прочих подобных явлений, угрожающих жизни человека.
Плановое вмешательство практикуется чаще. Врачи имеют возможность подготовить пациента, стабилизировать его состояние, чтобы минимизировать риски.
Применяют медикаменты нескольких фармацевтических групп:
- Антиаритмические. Для купирования опасных нарушений ЧСС. Обычно ограничиваются Амидароном.
- Кардиопротекторы. Защищают сердце, нормализуют обмен веществ в миокарде, предотвращают деструкцию клеток-миоцитов.
- Антигипертензивные. Для снижения артериального давления. По показаниям. Если АД нормальное этот пункт пропускают. Назначаются бета-блокаторы, антагонисты кальция, средства центрального действия.
Подготовка длится около 3-4 месяцев. Плюс-минус. Операция требует кратковременного продолжения приема препаратов.
Хирургическое закрытие овального окна проводится эндоваскулярным методом, без рассечения грудной клетки. Через бедренную вену подается тонкий катетер, который через сосудистую сеть проводится до правого предсердия.
По достижении межпредсердной перегородки, через катетер вводят так называемый окклюдер (или графт), который представляют собой искусственную «заплатку». Затем расправляют его, тем самым закрывая отверстие.
Внимание:
Недостатком метода является местная воспалительная реакция, которая редко, но случается.
Выход из ситуации есть — рассасывающийся пластырь BioStar. Это временная заплатка, которая вводится так же через катетер и раскрывается в форме зонтика.
Она способна стимулировать естественную регенерацию клеток и рассасываться течение 30 дней, когда дефект полностью зарастет собственными тканями.
В течение всего реабилитационного периода показано тщательное наблюдение за состоянием больного.
Если речь о взрослых — отказ от курения, спиртного, нормализация рациона (меньше жирного, жареного, никаких консервов и полуфабрикатов, соль до 7 граммов), качественный сон, прогулки на свежем воздухе.
Для точности нужно отметить. Лечение указанной аномалии требуется в минимальном числе случаев. Обычно человек даже не подозревает, что имеется какая-то проблема.
Врожденные (пороки развития) у детей — дефекты зрения
- Отсутствие глазного яблока. Глаз не развился в утробе матери
- Близорукость. Глазное яблоко не достигает нужного размера, оно меньше, чем должно быть.
- Врожденное недоразвитие радужной оболочки. Ребенок практически полностью лишен цветной части глазного яблока.
 Близорукость
Близорукость
Врожденные (пороки развития) у детей — дефекты костей
- Косолапость.Этот дефект влечет за собой деформацию одной или обеих ног ребенка. Ноги после рождения необычно направлены внутрь и имеют «серповидную» форму. Внутренний край стопы укороченный и приподнятый, а наружный более выраженный.
- Согнутые колени. Ось голени сгибается внутрь, и они располагаются под открытым углом внутрь.
- Гемимелия. Врожденный дефект, который характеризуется отсутствием всего или дистального фрагмента (от локтя вниз и от колен вниз) нижней или верхней конечности.
- Дисплазия тазобедренного сустава. Недоразвитый тазобедренный сустав.
 Косолапие
Косолапие
Гематология
Беременность — это гиперкоагуляционное состояние, предназначенное для ограничения кровопотери во время родов. Концентрация всех факторов свертывания крови, за исключением XI и XIII, увеличивается на протяжении всей беременности на 50 % . Фибринолиз ингибируется, и уровни антикоагулянтных агентов (таких как антитромбин III и протеин S) снижаются . Это гиперкоагуляционное состояние предрасполагает беременную женщину к тромбоэмболическим осложнениям. Эритропоэз стимулируется плацентарными гормонами и повышенным потреблением кислорода почками в результате повышения скорости клубочковой фильтрации (СКФ) . Однако количество эритроцитов увеличивается в меньшей степени, чем объем плазмы. Возникающая в результате физиологическая гемодилюция во время беременности в сочетании с дефицитом железа может прогрессировать до анемии . Количество лейкоцитов также увеличивается в период беременности, особенно во время родов и в раннем послеродовом периоде
Важно отличать этот умеренный физиологический лейкоцитоз от наличия инфекции, развитие которой также возможно в этот же период. Количество тромбоцитов часто снижается, но обычно остается в пределах нормы .
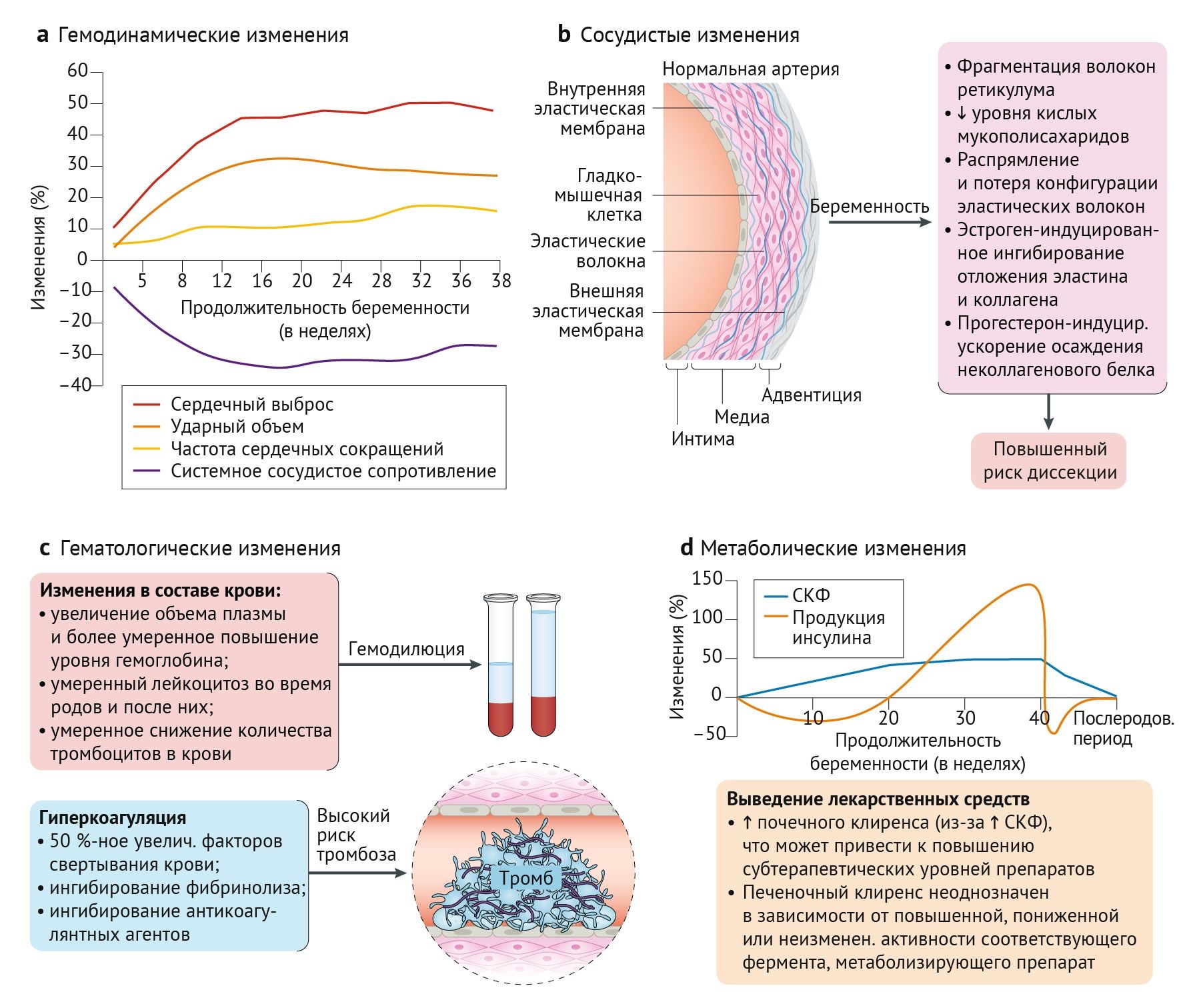
Рисунок 1 | Физиологические изменения при беременности
a| Гемодинамические изменения. Сердечный выброс, ударный объем и частота сердечных сокращений увеличиваются на протяжении всей беременности, в то время как системное сосудистое сопротивление уменьшается в первые два триместра с постепенным возвращением в течение третьего триместра. На основе данных REF .b| Сосудистые изменения. Вызванные беременностью изменения стенки аортального сосуда включают потерю складок эластических волокон, фрагментацию волокон ретикулума и снижение уровня кислых мукополисахаридов . Кроме того, эстроген ингибирует отложение эластина и коллагена, а прогестерон ускоряет отложение неколлагеновых белков в стенке аорты , тем самым увеличивая риск диссекции аорты во время беременности.c| Гематологические изменения. Беременность — это гиперкоагуляционное состояние, которое предрасполагает к развитию тромбоэмболических осложнений. Концентрация всех факторов свертывания крови повышается, за исключением XI и XIII, тогда как фибринолиз и сывороточный уровень антикоагулянтов снижаются. Количество эритроцитов увеличивается в меньшей степени, чем объем плазмы, что приводит к физиологической гемодилюции во время беременности.d| Метаболические изменения. Плацентарные диабетогенные гормоны увеличивают материнскую выработку глюкозы и инсулинорезистентность для стимулирования роста плода, требуя прогрессивно более высокой выработки инсулина β-клетками поджелудочной железы. Когда β-клетки не могут удовлетворить эту потребность, возникает стойкая гипергликемия, и развивается гестационный сахарный диабет. Увеличение объема плазмы и сердечного выброса усиливает почечную перфузию, вызывая увеличение скорости клубочковой фильтрации (СКФ) и, соответственно, почечного клиренса. Печеночный клиренс зависит от изменений в метаболизирующем ферменте. На основе данных REFS .








