Шум в ушах или тиннитус
Содержание:
- Средний отит
- Боль в ухе при заболеваниях других органов
- Болезни сердца и кровеносных сосудов
- Другие статьи по теме:
- Лечение шума в голове после травмы
- Что это такое
- Гиперстеническая форма неврастении
- Ночные ПА
- Диагностика и лечение
- Причины евстахиита
- Почему становится слышен пульс в ушах: физиология человека
- Известные последствия от новой болезни. Как ковид влияет на слух
- Лечение головной боли и шума в ушах
- Часто задаваемые вопросы
- Как лечить?
Средний отит
Среднее ухо сообщается с носоглоткой посредством евстахиевой трубы, через которую из верхних дыхательных путей может проникнуть инфекция при ОРВИ, гриппе, ангине, ринитах, синуситах и других заболеваниях. Особенно часто страдают дети, у которых евстахиева труба короткая и широкая, что облегчает проникновение инфекции. Процесс может быть одно- или двусторонним.
Симптомы острого среднего отита:
- боли в ухе от умеренных до сильных, пульсирующего характера (болевые ощущения не зависят от оттягивания мочки или надавливания на слуховой проход);
- повышение температуры тела;
- возможны шум в ухе, головокружение, понижение остроты слуха;
- наличие выделений (слизистых, гнойных, кровянистых) свидетельствует о прободении барабанной перепонки.
При агрессивном течении воспалительного процесса и отсутствии адекватной терапии средний отит чреват такими грозными осложнениями, как менингит, сепсис, образование внутричерепного абсцесса, глухота.
Боль в ухе при заболеваниях других органов
- Мастоидит – воспаление сосцевидного отростка – вызывает интенсивную пульсирующую боль в ухе, отек тканей за ушной раковиной, снижение слуха, гипертермию.
- При артрозе и артрите височнонижнечелюстного сустава пациента беспокоят стреляющие боли в ухе, которые усиливаются при жевании, звук хруста в области виска, со временем возможны нарушение слуха, дефект прикуса.
- Паротит – воспаление слюнной железы, расположенной впереди ушной раковины, сопровождается острыми болями в ухе, усиливающимися при глотании и жевании, припухлостью тканей.
- Воспаление околоушных лимфоузлов (лимфаденит) развиваются при проникновении в них инфекции из больных зубов либо из других очагов воспаления.
- Воспалительные заболевания носоглотки и синусов, злокачественные процессы в гортани и полости рта часто сопровождаются болью в ухе при глотании.
- , пульпиты. Поскольку орган слуха, как и зубы, иннервируются ветвями тройничного нерва, поражение зубов и челюсти могут сопровождаться болями в области уха.
- Атипичная форма инфаркта, когда единственной субъективной жалобой пациента является боль в ухе.
Болезни сердца и кровеносных сосудов
Лица, страдающие сердечной патологией, довольно часто ощущают шум в ушах, напоминающий биение сердца. Особенно остро пульсация проявляется, когда больной совершает подъемы по лестнице или наклоны вперед. Он чувствует давление в голове, ощущает нехватку воздуха, шум в обоих ушах.
- При гипертонии сосудистый тонус нарушается, капилляры переполняются кровью, затрудняется системный кровоток. Звук «трения» крови по сосудам воспринимается человеком как пульсирующий шум. «Как будто сердце пульсирует в ушах» – так больные характеризуют данное явление. Если развивается гипертонический криз, поступление крови в сосуды внутреннего уха становится неравномерным. Это возбуждает нервные окончания, что также проявляется пульсацией в ушах.
- Атеросклеротические процессы приводят к потери эластичности сосудистой стенки, которая перестает сокращаться в одном ритме с сердцем. Такая патологическая пульсация становится слышимой. Если ухо прижато к подушки, она становится особенно ощутимой. Больные с атеросклерозом жалуются на регулярные головокружения, шум и пульсацию в голове, легкую утомляемость, плохую память, гипертензию.
- Нарушение строения и функционирования крупных артерий и вен, их сужение или расслоение изменяют скорость и направление тока крови, которая ударяется о стенки сосудов. Больные утверждают, что у них пульсирует в ухе, но при этом оно не болит. Небольшие аневризмы проявляются пульсацией в голове. Чем больше размер выпячивания, тем сильнее выражены эти неприятные ощущения.
Другие статьи по теме:
- Шум в ушах
- Шейная мигрень
- Хроническая мигрень
- Вегето — сосудистые кризы
- Болит голова и закладывает уши
- Сосудистая (дисциркуляторная) энцефалопатия
- Головная боль при остеохондрозе шейного отдела
- Сужение сосудов головного мозга
- Головокружение при шейном остеохондрозе
*Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача! Клинический Институт Мозга не несёт ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте neuro-ural.ru.
Лечение шума в голове после травмы
Если шум в голове не исчез после излечения травмы, нужно что-то делать. Потребуется комплексная терапия. Методы лечения:
- Прием медикаментов. Лекарственные препараты выбирает врач с учетом существующих проблем. Это могут быть противовоспалительные нестероидные средства, анальгетики, ноотропы, лекарства, нормализующие тонус кровеносных сосудов и улучшающие кровообращение, нейропротекторы. При шейном мышечном спазме назначают миорелаксанты, для поддержания хорошего самочувствия – витаминно-минеральные комплексы.
- Физиотерапевтические процедуры. Применяют электрофорез, электростимуляцию, магнитотерапию, ультразвуковую терапию и другие.
- Массаж головы и шеи. Его можно делать только по окончанию острого периода, если нет противопоказаний, к числу которых относится повышенное давление, воспалительные и онкологические процессы, тромбоз сосудов и т. д.
Тяжесть последствий, а, следовательно, продолжительность лечения зависит от степени повреждения мозговых структур. При хронических головных болях и шуме в голове лечиться придется долго. В целом на полное восстановление после ЧМТ уходит около 1,5-2 лет, а вот симптоматика исчезает в течение нескольких месяцев.
Если после черепно-мозговой травмы головная боль не проходит в течение 3 месяцев, требуется лечение
Для повышения эффективности терапии следует соблюдать следующие рекомендации врача:
- отказаться от употребления крепкого чая и кофе, алкогольных напитков, от курения;
- высыпаться, спать ночью не менее 8 ч., засыпать до 22:00;
- перейти на более легкий физический и умственный труд;
- отказаться от просмотра телевизора, компьютера;
- чаще гулять на свежем воздухе;
- избегать стрессов, шумных и людных мест;
- перейти на правильное питание, не употреблять жирную и жареную пищу.
После сотрясения и других травм головы пациент хуже переносит изменение погодных условий, любые нагрузки, у него ухудшается память, а усердная мыслительная активность сопровождается головной болью и головокружением. Не редкость перепады настроения и артериального давления.
Как будет себя чувствовать человек после удара головой, зависит от своевременности и правильности медицинской помощи.
Что это такое
Паническая атака – это беспричинный, изматывающий приступ паники или тревоги, сопровождаемый чувством страха и различными физиологическими симптомами.
Чтобы понять, что человек ощущает в такие минуты, представьте ситуацию. Вы идете по улице и внезапно замечаете, что на вас в бешеном ритме несется здоровенный пес. На его морде – зловещий оскал, десна оголились и видны его острые огромные клыки. Слюни брызжут во все стороны, а в его глазах читается ярость и злоба. Каковы ваши ощущения?
Конечно, вы испытаете просто невероятный страх, почувствуете, что ваше сердце остановилось, ноги стали ватными, на лбу появилась испарина. Примерно то же самое ощущают люди, переживающие панический приступ. Но между вами и ними колоссальная разница: в вашем случае существует реальная угроза жизни, тогда как для них нет никакой объективной опасности. То есть их страхи ничем не подкреплены.
Однако это только на первый взгляд, такие индивиды могут сказать, что приступ начался внезапно. В дальнейшей беседе с ними выясняется, что панике предшествовал проезд в лифте или в общественном транспорте, нахождение в месте с большим скоплением людей или в самолете, или другие подобные причины.
Понятие «паника» берет свое начало от имени бога Пана – повелителя полей, лесов и стада. По легендам, он внезапно появлялся перед человеком весь в шерсти и с козлиными ногами, ввергая последнего в неудержимый страх. Человек пускался бежать, не зная куда, по краю обрыва, не осознавая, что бегство также может грозить смертью.
В литературе можно встретить понятия вегетативного или симпатоадреналового криза, кардионевроза. Они тождественны термину «паническая атака».
Гиперстеническая форма неврастении
Основные признаки:
- возбудимость и раздражительность;
- низкая работоспособность за счет невнимательности;
- сон поверхностный, прерывистый.
Данный вид расстройства, в первую очередь, определяется повышенной возбудимостью с преимущественной раздражительностью. Больного способно привести в раздражение что угодно: посторонний звук (капающая вода, колебание форточки, тиканье часов, скрип дверей), разговоры, любое движение, собрание людей. Легкая «воспламеняемость» передается на окружающих. Больные часто беспочвенно кричат на близких, коллег, оскорбляют, не задумавшись, быстро теряют самообладание, зачастую им бывает трудно сдерживать себя.
Наблюдается снижение работоспособности. Но связано это не с переутомлением, а с ослаблением концентрации внимания. Больному сложно сосредоточиться на объекте
Он становится рассеянным, несобранным, неспособен длительное время фокусировать внимание на нужном объекте или процессе
Пациенту сложно проследить мысль собеседника, дочитать текст, прослушать лекцию и до конца вникнуть в ее смысл. Немного поработав, он отвлекается, переключается на другую деятельность, что вынуждает тратить большое количество времени впустую. В результате продуктивность неврастеника очень низкая.
Сон – с затрудненным засыпанием. Во время сна просыпается, затем снова засыпает, цикл повторяется несколько раз за ночь. Такая цикличность носит название кивающего сна. Возникают яркие сновидения с картинками прожитого дня. С утра больной встает с трудом, разбитый, с «тяжелой» головой. Уже сразу после пробуждения ощущает усталость, обессиленность, раздражительность, подавленность. Симптомы «отпускают» только к вечеру.
Головная боль носит особый, многообразный характер. Описывается как стягивающая, давящая, покалывающая, возникает ощущение несвежей головы. Она сопровождается звоном или шумом в ушах, головокружением с чувством неустойчивости. При поворотах — иррадиирует в позвоночник, туловище, конечности. Болевые ощущения усиливаются с умственным напряжением, при проезде в транспорте, изменении погоды. Интенсифицируются во время касаний к голове, расчесывании волос.
Ночные ПА
Приступ паники может застать человека в любую минуту, даже ночью. В ночное время, в тишине и в темноте, когда больному не на что отвлечься, он концентрируется на своих мыслях разнообразного характера, в том числе и негативных.
Другая причина – это кошмары. Но не стоит путать сам приступ и ужасающее сновидение. Пароксизма развивается после того, как был увиден кошмарный сон. И ее невозможно забыть, в отличие от сновидения.
Если речь идет о панических атаках засыпания, то они чаще всего возникают в промежутке 00.00–4.00 утра. Приступ также может разбудить свою жертву среди сна.
Ночные ПА заметно подрывают здоровье человека. Он страдает нарушениями сна, как правило, это бессонница или проблемы с засыпанием.
Недостаточный отдых ночью провоцирует головную боль, хроническую усталость днем. Снижается продуктивная деятельность больного. Он становится нервным, раздражительным. Настроение приобретает депрессивный оттенок.
Симптомы ночных атак повторяют типичные проявления состояния и также способствуют развитию фобий. Так, у девушки после смерти отца появились приступы панической атаки. Она отмечала, что ночью ее посещали дыхательные спазмы. Нередко появлялась мысль о том, что может не проснуться. Даже просила знакомых звонить по утрам, проверять, жива ли она.
Если человек во время ночной пароксизмы ощущает оторванность от реальности, не понимает, что с ним происходит, то такое чувство сохраняется и днем. Измотанная нервная система, не успевшая за ночь восстановиться, не воспринимает объективную действительность. Больной не понимает, кто он и что с ним происходит.
Паническая атака пробуждения настигает рано утром. Больной просыпается от внезапного и распирающего чувства тревожности. Постепенно к нему присоединяются и другие симптомы. Естественно, что больше человеку не удается заснуть, и он чувствует себя измотанным и не отдохнувшим.
Диагностика и лечение
В основе диагностики лежит обследование уха и нервной системы. Главная задача, которая стоит перед отоларингологом – выяснить механизм формирования звуков, так как от этого зависит тактика лечения. Врач в процессе опроса родителя и ребенка конкретизирует характер шума и его локализацию согласно описанной выше классификации.
Помимо стандартного осмотра ЛОР-органов врачом может быть рекомендовано проведение ряда дополнительных методов инструментальной диагностики, таких как:
- отомикроскопия – осмотр слухового прохода и барабанной перепонки под микроскопом;
- эндоскопическое назофарингоскопия – исследование полости носа, носоглотки, гортани;
- тональная пороговая аудиометрия – определение порогов слышимости;
- электрокохлеография – метод регистрации активности улитки и слухового нерва;
- рентгенография, МРТ или КТ позволяют обнаружить малейшие изменения в структуре внутреннего уха или головного мозга.
Лабораторные методы диагностики, включающие в себя общие и узкие исследования крови и мочи, также могут быть востребованы для уточнения клинической картины.
Заметим, совсем не обязательно использовать все вышеперечисленные методы диагностики, иногда для постановки диагноза достаточно одного-двух диагностических приемов.
Приступая к теме лечения, начнем с того, что лекарства от ушного шума не существует. Лечится патология, которая скрывается за данным симптомом и выявляется специалистом в результате различных методов диагностики. Причем лечение может проводиться разными узкопрофильными специалистами:
- лечением патологий височно-нижнечелюстного сустава занимается стоматолог;
- при выявлении заболеваний головного мозга необходима консультация невролога или нейрохирурга;
- проблемами шейного отдела позвоночника занимается ортопед или вертебролог;
- болезни среднего или внутреннего уха лечит врач-отоларинголог.
Если причину пока выяснить не удается, проводится лишь симптоматическое лечение и наблюдение за динамикой.
Если ребенок систематически жалуется на звон в ушах, необходимо обратиться к специалисту и пройти качественное всестороннее обследование.
Причины евстахиита
Острый евстахиит часто имеет инфекционное происхождение. Возбудитель попадает в евстахиеву трубу из верхних дыхательных путей и атакует слизистую оболочку. В роли инфекционного агента могут выступать:
-
пневмококки;
-
стрептококки;
-
стафилококки;
-
вирусы;
-
грибки.
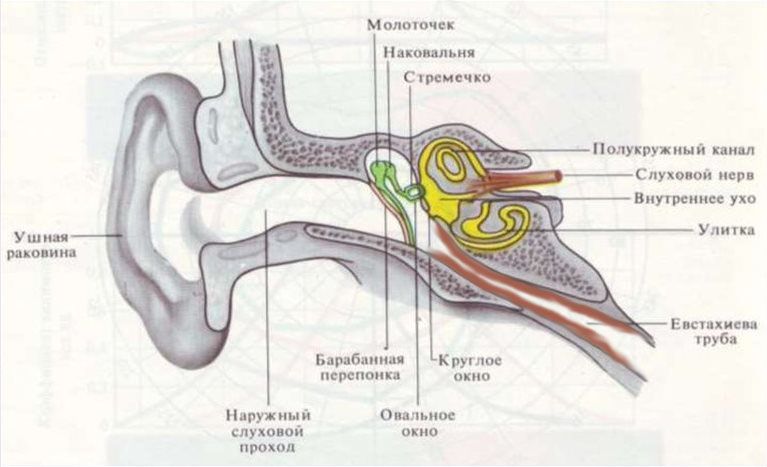 При евстахиите возникает отек, который приводит к сужению слухового канала
При евстахиите возникает отек, который приводит к сужению слухового канала
ОРВИгриппакорискарлатиныАллергия
Хронический евстахиит обычно становится следствием недолеченного острого процесса. Активного воспаления в данном случае уже нет, однако наблюдается сужение слуховой трубы. Причиной хронического евстахиита могут стать и хронические заболевания носоглотки.
Хронический евстахиит также может развиться при нарушении нормальной циркуляции воздуха в ЛОР-органах в результате новообразования, искривления носовой перегородки, заращения носовой полости, утолщения слизистой оболочки и тому подобных причин.
Почему становится слышен пульс в ушах: физиология человека
В норме пульсация в ушах не слышна, но под воздействием ряда факторов человек начинает ощущать органами слуха движение крови по сосудам. Кровеносная система человека устроена таким образом, что различные внешние и внутренние факторы способны оказывать на нее такое воздействие, под которое она должна подстраиваться. Пульс начинает слышаться в ушах в следующих случаях:
- перепад внешних температур;
- определенные физические нагрузки;
- резкое изменение давления (например, при авиаперелете);
- изменения в организме, вызванные внутренними патологиями (например, скачки артериального давления, воспалительные процессы органов слуха, отеки).
Если у человека нет патологий, то через какой-то незначительный промежуток времени пульсация в ушах исчезает самостоятельно, так как провоцирующий фактор нивелируется саморегуляцией в кровеносной системе. При наличии заболеваний стук в органах слуха повторяется регулярно или эпизодически, а сам организм не может справиться с существующей проблемой без целенаправленного лечения конкретной патологии.
Известные последствия от новой болезни. Как ковид влияет на слух
COVID-19 коварен осложнениями. Под возможным ударом – все органы и системы, в том числе слух
Но на него-то как раз обращают внимание не все заболевшие. Особенно, когда речь идет о небольшом снижении, а не резкой потере
Людей можно понять, ведь «на повестке дня» у большинства: заболевания легких, тромбозы, обострение хронических недугов.
Кстати, нужно помнить, что слух может снизиться и даже пропасть после многих инфекций: кори, краснухи, паротита, гриппа, герпесвирусов. Теперь к списку добавился ковид – болезнь малоизученная, какие данные будут собраны по ней, пока сказать сложно, но случаи ухудшения слуха после нее уже известны по всему миру, причем, как во время острой фазы, так и после выздоровления.
Лечение головной боли и шума в ушах
Для лечения головной боли врач назначает схему, которая может включать консервативные методики либо хирургическое вмешательство. При острой боли можно принять обезболивающие препараты, но они не повлияют на основную причину. При разных заболеваниях могут потребоваться следующие методы:
- при гипертонии – средства для коррекции давления, мочегонные препараты, лекарства для поддержки работы сердца;
- при болезнях шейного отдела позвоночника – лечебная гимнастика, обезболивающие препараты и миорелаксанты;
- специфическое лечение ЛОР-органов;
- диета при повышении уровня холестерина, сахарном диабете;
- препараты для лечения мигрени.
По возможности, врач назначит препараты для приема в домашних условиях. Однако, если хирургическое вмешательство необходимо, операцию рекомендуется провести в назначенные сроки. Эффективность лечения зависит от грамотно подобранной схемы, а также от выполнения всех рекомендаций в домашних условиях: соблюдения диеты, гимнастики и других.
Часто задаваемые вопросы
Организации в Санкт-Петербурге, в которых можно проверить слух вашего малыша
- Детский городской сурдологический центр. ул. Есенина, дом 26, к.4. Телефон: 338-02-03 dgsc.kzdrav.gov.spb.ru
- Санкт-Петербургский педиатрический медицинский университет, сурдологический кабинет. Литовская ул., 2 Телефон: 8-950-037-51-90 или 331-00-45
- Санкт-Петербургский НИИ уха, горла, носа и речи. Бронницкая ул., 9, Телефон: 316-45-79, 495-36-71, 8-911-245-00-54
- On-line оценка слухового поведения ребенка раннего возраста (возраст от рождения до 2х лет) http://usharik.ru/site/anketa2.php
Результат аудиологического скрининга
При отсутствии «эха» ни в коем случае нельзя сразу говорить о тугоухости.
Причинами отсутствия «эха» могут быть:
- наличие послеродовых масс в наружном слуховом проходе;
- заболевания среднего уха;
- наличие истинной патологии слуховой системы.
Если «эхо» не зарегистрировано, то Вашему малышу следует повторить проверку слуха в возрасте 1 мес. в поликлинике или территориальном центре реабилитации слуха.
Этапы нормального развития слуха и речи в первые 2 года жизни
| Возраст | Этапы развития слуха |
|---|---|
| 0-3 мес. | вздрагивает от громких звуков оживляется или успокаивается на голос матери |
| 4-5 мес. | поворачивает голову в сторону звучащей игрушки или голоса, гулит с разной интонацией |
| 6-10 мес. | реагирует на свое имя, произносит отдельные слоги /па/, /ба/, /ма/ |
| 8-10 мес. | начинает произносить разные согласные, последовательности слогов начинает понимать простые слова «нет», «пока» |
| 10-12 мес | понимает простые просьбы (Где мама? Где мячик?) повторяет звуки и простые слова за взрослым по просьбе показывает знакомые предметы |
| 1 год | произносит сам первые слова, реагирует на музыку ритмичными движениями |
| 1.5 года | выполняет простые инструкции (стой, нельзя, дай лялю) регулярно пользуется 10 или более словами |
| 2 года | прибегает, когда вы зовете из соседней комнаты по просьбе показывает различные части тела использует двухсловные фразы типа «мама дай!», «киса пить» |
Слух не всегда остается нормальным и со временем может ухудшаться.
Если у вас есть сомнения, хорошо ли ваш малыш слышит и понимает речь, то незамедлительно обратитесь к врачу и проверьте слух вашего ребенка.
Как проводится аудиологический скрининг
Для проверки слуха используется быстрый, безболезненный и абсолютно безопасный для здоровья малыша способ. Слух проверяется на 3-4 день после рождения ребенка методом вызванной отоакустической эмиссии. Обследование проводится во сне. В ухо ребенка вставляется маленький зонд, через который подается звук. Здоровое, слышащее ушко отвечает «эхом» на этот звук.
Зачем проводится аудиологический скрининг
Первые три года жизни ребенок учится слушать и говорить. Если малыш плохо слышит, то он будет плохо понимать речь или совсем не сможет ее понимать. Из-за этого трудно научиться говорить. С глубокими потерями слуха рождается примерно 1 ребенок из 1000. В прошлые годы для такого ребенка был бы закрыт мир звуков и полноценной жизни, у него бы не было речевого общения, социальной адаптации. Сегодня появились новые возможности ранней диагностики слуха и слухо-речевого развития слабослышащих детей.
При своевременно начатой программе помощи дети со сниженным слухом мало чем отличаются от сверстников. Они ходят в обычные детские сады и школы, учатся играть на музыкальных инструментах, изучают иностранные языки.
Однако, программа помощи наиболее эффективна, если она начата в первые месяцы жизни малыша.
Именно поэтому все новорожденные должны пройти проверку слуха сразу после рождения.
Как лечить?
Очевидно, что, если у звона, гула или шума в ушах находятся объективные причины, нужно заниматься в первую очередь ими – лечиться, возможно, даже с помощью хирурга. И сказать «спасибо» своему тиннитусу и собственной бдительности, что удалось обнаружить проблему на ранней стадии.
Тиннитус, как последствие перенесенных заболеваний, может быть устранен грамотной реабилитацией, но нужно быть готовым к тому, что вероятно – не быстро.
При возникшем после замены слухового аппарата или установке кохлеарного импланта звоне в ушах, скорее всего, нужно просто подождать. Организм привыкнет, и непривычный шум вы перестанете замечать. На всякий случай сообщите своему сурдологу о проблеме, возможно, потребуется дополнительная настройка медицинского прибора.
Если выяснится, что лечить нечего, специалист может поставить диагноз «навязчивый тиннитус» и назначить:
- Успокоительные препараты – от легких до рецептурных.
- Обратиться к врачу, занимающемуся психическими проблемами.
- Посоветовать сменить обстановку, нервную работу, съездить в отпуск, изменить образ жизни на более спокойный, здоровый.
- Попробовать звуковую терапию – концентрацию на приятных спокойных звуках: морских волнах, шелесте листвы, чириканьи птиц и т. п.
С любой проблемой со слухом вы всегда можете обратиться в медицинский центр сети «МастерСлух»! Мы найдем причину и назначим грамотное и эффективное лечение.








