Как избежать образования тромбов
Содержание:
- Типы инсультов
- Основные методы лечения тромбоэмболии легочной артерии
- Что делать беременным и родильницам/роженицам с острым тромбозом?
- Причины тромбоза
- Причины развития коронарного тромбоза
- Диагностика и лечение коронарного тромбоза в ОН КЛИНИК
- Почему образуются тромбы в сердце?
- Почему рвутся сосуды?
- Причины ВСД
- Общие симптомы тромбоза
- Лечение
- Зона риска
- Из-за чего возникает острый тромбоз наружного геморроидального узла?
- Факторы риска
- Профилактика тромбозов для путешественников
- Диагностика
Типы инсультов
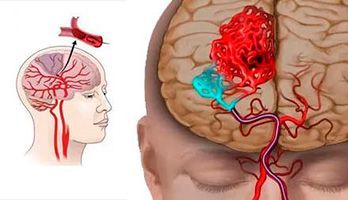
В зависимости от того, в какую часть головного мозга произошло кровоизлияние, выделяют 4 типа инсульта:
- Внутримозговой или паренхиматозный, когда излившаяся кровь пропитывает участок мозга. В свою очередь, они также имеют свое деление на:
- полушарные, когда страдают участок полушарий;
- субкортикальные, расположенные под корковым (серым) веществом головного мозга;
- кровоизлияние в мозжечок, где находятся центры равновесия;
- кровоизлияние в ствол мозга, где расположены дыхательный центр и зона, которая отвечает за работу сердца и поддержание в сосудах давления, необходимого для обеспечения жизнедеятельности.
- Субарахноидальный (кровоизлияние в пространство между мозговыми оболочками).
- Вентрикулярный (кровоизлияние в желудочек мозга).
- Смешанный: вентрикулярно-паренхиматозный, субарахноидально-паренхиматозный, паренхиматозно-вентрикулярно-субарахноидальный и так далее.
Выживаемость зависит не только от места разрыва сосуда, но и от того, какое количество крови излилось. Малыми кровоизлияниями считаются такие, при которых излилось от 1 до 20 мл, средними – от 20 до 50 мл, большими – более 50 мл. Чем больше количество излившейся крови, тем тяжелее последствия. Инсульт практически всегда сопровождается нарушением сердечной деятельности, дыхания и глотания, глазодвигательными нарушениями, изменением величины зрачков.
Основные методы лечения тромбоэмболии легочной артерии
Антикоагулянтная терапия
Антикоагулянтной терапией часто называют разжижение крови. Однако на самом деле она не разжижает кровь. Антикоагулянтная терапия изменяет некоторые химические вещества в крови, чтобы предотвратить образование тромботических сгустков. Данная терапия не растворяет сгусток (как некоторые ошибочно думают). Антикоагуляция предотвращает образование новых сгустков, следовательно, и тромбоэмболов. Разрушают сгусток уже собственные механизмы организма в крови. Антикоагулянтное лечение обычно начинается немедленно (при подозрении на ТЭЛА), чтобы предотвратить ухудшение тромбоза, в ожидании результатов анализов. Препараты для антикоагуляции выпускаются в двух формах: инъекции и таблетированные формы (или сироп для тех, кто не может глотать таблетки). К первым относятся препараты гепарина и фондапаринукс. Таблетированные формы включают варфарин и прямые оральные антикоагулянты.
Также в лечении тромбоэмболии лёгочной артерии используется поддерживающее лечение
Данная терапия помогает организму справиться с последствиями ТЭЛА.
- Кислород для уменьшения одышки.
- В некоторых случаях для поддержки кровообращения вводятся жидкости внутривенно.
- Если пациент плохо себя чувствует или у него массивная ТЭЛА, необходимо тщательное наблюдение и, возможно, интенсивная терапия.
- Дополнительные процедуры
Их обычно используются для лечения тяжелой или массивной ТЭЛА, когда пациент очень плохо себя чувствует или когда лечение антикоагулянтами невозможно.
Тромболизис – это инъекции препаратов, которые используются для растворения сгустка крови. Обычно используются следующие препараты: альтеплаза, стрептокиназа или урокиназа. Они более мощные, чем описанные выше антикоагулянты гепарин и варфарин. Однако существует больший риск побочных эффектов, таких как нежелательное кровотечение. Нежелательное кровотечение может включать даже кровотечение в мозг (внутримозговое кровоизлияние).
Кава-фильтры. Их можно использовать для предотвращения попадания тромбов в легкие. Фильтр помещается в крупную вену, называемую нижней полой веной. Фильтр вводится через тонкую трубку, которая выводится в большую вену и затем вводится вдоль вены в правильное положение. Эта процедура не требует анестезии и может проводиться у постели больного. Фильтры могут быть полезны, если одного антикоагулянтного лечения недостаточно или для пациентов, которые по какой-то причине не могут пройти антикоагулянтное лечение. В настоящее время показания к применению кава-фильтров сужаются.
Хирургическая эмболэктомия. В некоторых случаях возможно удаление эмбола хирургическим путем. Это называется эмболэктомией. Это серьезная операция, потому что она включает в себя операцию на органах грудной клетки, рядом с сердцем. Требуется специализированная лечебное учреждение и высокоспециализированная хирургическая бригада. Обычно это считается крайней мерой для тяжёлых больных. Операция сопряжена со значительным риском смерти. Данное вмешательство будет рассматриваться как вариант только в том случае, если имеется массивная ТЭЛА, с ограничением других вариантов лечения.
Катетерный тромболизис. Этот тип лечения называется катетерной эмболэктомией или катетерной фрагментацией сгустка. Оно включает продвижение катетера через кровеносные сосуды, пока он не достигнет тромба в легком. Как только сгусток будет достигнут, его можно будет удалить или разбить (фрагментировать) с помощью лечения, проводимого через трубку. Это узкоспециализированное лечение, поэтому оно доступно только в определенных лечебных учреждениях.
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а)
б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а)
б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Причины тромбоза
Основная причина артериального тромбоза — атеросклероз, при котором на стенках артерий возникают сгустки из жиров или соединений кальция. Они сужают артерию, могут полностью перекрыть кровоток или оторваться, и перекрыть более мелкие сосуды.
Следствием развития артериального тромбоза в сосудах головного мозга становятся инсульты, а в коронарных артериях — инфаркт миокарда.
Для образования венозных тромбов причин намного больше:
- варикоз вен нижних конечностей;
- потеря подвижности, как полная, так и частичная;
- переломы костей;
- гиперкоагуляция и другие аутоимунные нарушения;
- наследственность.
Причины развития коронарного тромбоза
Коронарный тромбоз чаще всего образуется при наличии атеросклеротических изменений сосудов сердца. Но это заболевание также может развиться по причине влияния следующих причин:
- сахарный диабет;
- избыточный вес и ожирение;
- васкулит;
- заболевания почек;
- гормональный дисбаланс;
- курение;
- частые стрессы;
- травмы, операции;
- онкологические заболевания;
- неправильное питание с преобладанием животных жиров;
- наследственность.
Гиподинамия, сидячий образ жизни, частые поездки и авиаперелеты, во время которых человек подолгу находится без движения, также могут стать причиной появления проблем с кровообращением и привести к тромбозу.
Чтобы наши пациенты восстанавливались и возвращались к привычному образу жизни в минимальные сроки, наши врачи-кардиологи предлагают не только лечение, но и реабилитацию с использованием последних разработок мировой медицины. Вам подскажут, какие виды физической активности Вам подойдут, а наши диетологи помогут разработать меню, которое Вам понравится и вместе с тем будет способствовать оздоровлению сердечно-сосудистой системы.
Соколова С.В., терапевт. Кардиология в ОН КЛИНИК: как снизить риск наступления инфаркта.
Диагностика и лечение коронарного тромбоза в ОН КЛИНИК
Для диагностики коронарного тромбоза применяют следующие виды исследований:
- ЭКГ, при помощи которой врач-кардиолог оценивает способность сердца выполнять свои функции;
- эхокардиограмма позволяет провести оценку состояния клапанов сердца, его сокращение и плотность тканей миокарда на различных участках;
- анализы крови, в том числе на содержание холестерина;
- рентгенографические виды диагностики (КТ-ангиография), в процессе проведения которых применяется контрастное вещество для выявления сужения коронарных сосудов.
В ОН КЛИНИК ежедневно работает собственная клинико-диагностическая лаборатория, поэтому результаты большинства лабораторных исследований пациент получает в течение получаса. При записи в клинику можно выбрать наиболее удобное время посещения врача, что позволяет избежать ожидания в очереди. Диагностика в нашей клинике проводится максимально быстро и при этом качественно!
Если пациент нуждается в госпитализации – мы предложим лечение в условиях комфортабельных стационаров, расположенных на Новом Арбате и на Таганской. Там Вам гарантируется постоянный контроль лечащего врача и круглосуточное дежурство медицинского персонала.
Лечение коронарного тромбоза направлено на восстановление питания сердечной мышцы путем приема антиагрегантов, которые препятствуют образованию тромбов на стенках сосудов, бета-адреноблокаторов, нормализующих частоту сокращений миокарда, и препаратов, снижающих образование атеросклеротических бляшек. При правильно подобранной медикаментозной терапии прекращается образование новых тромбов и не растут уже имеющиеся. Если же необходима операция – в ОН КЛИНИК Вам предложат высокотехнологичные малоинвазивные методы, которые позволят быстро восстановиться.
Автор статьи
Бисеков Саламат Хамитович
Медицинский директор холдинга, главный врач ОН КЛИНИК на Цветном, хирург, флеболог
Почему образуются тромбы в сердце?
Эмбол может попасть в полости сердца из других сосудов с кровотоком. Но возможно внутрисердечное образование сгустка крови, его рост с последующим тяжелым вредом кровообращению.
Причины первичного расположения в области предсердий и желудочков заключаются в:
- повреждении сердечной стенки и клапанов, вызывающем завихрения потока крови;
- замедленной скорости кровотока;
- повышенной свертываемости крови.
Подобные условия имеют место при следующих болезнях:
- пороки сердца (чаще всего тромб образуется внутри левого предсердия при митральном стенозе ревматической этиологии);
- инфаркт миокарда правого и левого желудочка с распространением на все стенки (трансмуральный), истончение стенки сердца при рубцевании после инфаркта вызывает образование мешкообразного выпячивания (аневризмы);
- аритмии, связанные с неравномерным сокращением участков сердечной мышцы.
Измененное направление потоков крови в предсердиях при фибрилляции способствует тромбообразованию
Значительную роль играет присоединение к клиническому течению заболеваний сердца и сосудов воспаления легких, ангины, гриппа. При этих болезнях значительно активируется выработка фибрина (одной из составляющих кровяного сгустка).
Почему рвутся сосуды?
Главная причина – артериальная гипертензия, особенно при отсутствии лечения или при перерывах в приеме гипотензивных лекарств. Сосуды физически не могут выдержать того давления, которое оказывается кровью на их стенки. Прорывается сосуд в месте истончения или повреждения, это бывает при наличии атеросклеротической бляшки, врожденных аневризмах, травмах головы, использовании некоторых лекарств, препятствующих свертыванию крови, при опухолях и энцефалитах. Другая важная причина разрыва – артериовенозные мальформации, когда мелкие артериальные и венозные сосуды не заканчиваются капиллярами, а сплетаются в один большой клубок. Такую врожденную патологию можно обнаружить при профилактическом обследовании
Если человек о ней знает, то ведет себя более осторожно, избегает ненужных рисков
Природа максимально защитила головной мозг от повреждений, снабдив его массой протекторных и дублирующих систем. В молодом возрасте они срабатывают, а во второй половине жизни уже не всегда. Поэтому желательно, чтобы люди, находящиеся в группе риска, проходили ежегодное обследование у .
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 4 000
- Повторная консультация — 2 500
Записаться на прием
Высок риск развития геморрагического инсульта у таких людей:
- гипертоники, им необходимо принимать медикаменты ежедневно;
- люди с избыточным весом – организм выращивает примерно 1 километр сосудов на 1 кг лишнего веса;
- люди с повышенным уровнем холестерина, а именно липопротеидов низкой плотности, которые образуют атеросклеротические бляшки на сосудистой стенке;
- люди, употребляющие в пищу недостаточное количество белка, не имеющие «строительного материала» для полноценной репарации тканей;
- находящиеся в хроническом стрессе, часто переносящие физическое или эмоциональное перенапряжение;
- злоупотребляющие алкоголем и курящие;
- страдающие сахарным диабетом или болезнями сердца;
- страдающие хроническими инфекциями, разрушающими сосудистую стенку – красной волчанкой, васкулитами;
- люди, постоянно принимающие лекарства для снижения вязкости крови;
- имеющие прямых родственников, погибших от кровоизлияния в мозг.
Причины ВСД
В основе заболевания — нарушение нейрогуморальной регуляции вегетативной нервной системы, отвечающей за стабильность и слаженность деятельности всех внутренних органов и организма в целом. Это отдел нервной системы, не подчиняющийся сознанию и управлению волей человека.
Причин заболевания много. Среди первых выступают гормональные нарушения, в том числе преходящие — в период полового созревания, менопаузы, беременности. Существенную роль играют инфекционные болезни (в том числе и физическая детренированность после инфекции), очаги хронической инфекции (кариес, синусит, тонзиллит), аллергия. Предрасполагают к расстройству психоэмоциональное перенапряжение ,черепно-мозговые травмы, малоподвижный образ жизни, вредные привычки — курение, алкоголь, неправильное питание
Важное значение имеет наследственная предрасположенность
Общие симптомы тромбоза
Заболевание довольно сложно определить на ранних стадиях, однако существует ряд признаков, которые должны насторожить пациента:
- отечность конечностей к вечеру;
- появление сетки расширенных сосудов;
- быстрая утомляемость;
- внезапная хромота после нагрузок;
- холодные конечности;
- затруднения в дыхании;
- боль в груди и спине после стрессов и физических нагрузок;
- головокружения и шум в ушах;
- проблемы с координацией движений;
- вздутие живота, нарушения пищеварения. боли в животе без четкой локализации.
Поскольку первичные признаки тромбозов также могут быть следствием иных заболеваний, необходима полная диагностика организма. Локализация проблемных ощущений не всегда напрямую связана с областью образования тромба. Например, головокружения могут возникать и при поражении коронарных артерий — из-за гипоксии тканей.
Специфические признаки тромба
Если лечение болезни не начать на ранних стадиях, появляются более отчетливые признаки, позволяющие распознать тромб:
| Вид тромбоза | Симптоматика |
| Глубоких вен голени | похолодание рук или ног, быстрая утомляемость, низкая переносимость физической активности, перемежающаяся хромота после долгой ходьбы |
| Легочной артерии | Внезапное появление одышки, посинение кожи с серым оттенком, падение давления, боли в грудной клетке, нарушения ритма сердца, выбухание вен шеи, обморочное состояние, кашель, хрипы, розоватая мокрота, повышение температуры тела, боли в области правого подреберья. |
| Коронарных артерий сердца | Боль за грудиной, отдающая в спину, шею, возникает при стрессе, физической нагрузке, сопровождается одышкой, учащенным сердцебиением. |
| Артериальной сети ног | Зябкость, онемение стоп, жжение, боли при ходьбе, прекращающаяся при остановке, кожа становится бледной, а затем пальцы синеют. |
| Мозговых артерий | Головокружение, шаткость, различные нарушения зрения, нечеткая речь, уменьшение силы мышц и чувствительности в руке и ноге, утрата памяти. |
В целом, основные симптомы тромбоза вен конечностей:
- отеки;
- тяжесть в руках или ногах;
- утомляемость;
- краснота и припухлость кожи в области тромба;
- болезненность при пальпации по ходу вены;
- местное повышение температуры.
Тромбоз глубоких вен и внутренних сосудов определить значительно сложнее, как правило, пациент узнает о них уже у врача, и исходная жалоба может вообще не иметь связи с образованием тромба.
Когда стоит обращаться к врачу
Субъективные ощущения пациента крайне важны для своевременной диагностики болезни. Именно поэтому не стоит затягивать с обращением к врачу, если:
- появилось чувство распирания в ногах при ходьбе;
- конечности украшает сосудистая сеточка;
- часто болит сердце или немеет левая часть тела — стенокардия;
- возникли внезапные проблемы со зрением, слухом, дикцией, глотанием, координацией;
- появился кашель, одышка, боль в груди, слабость;
- заболели почки или одна почка. в моче обнаружилась кровь.
Стоит заметить, что своевременное посещение врача при таких признаках может уберечь пациентов от инфаркта, инсульта, легочной эмболии и прочих осложнений с высокой летальностью.
Лечение
Тромбоэмболия сопровождается множеством рисков, потому лечение проводится строго в условиях стационара. Госпитализированного в отделение реанимации пациента наблюдает врач, который определяет и корректирует адекватную схему лечения.
Пациенту обязательно:
- Соблюдать строго постельный режим.
- Принимать антикоагулянты для разжижения крови, фибринолитики для растворения тромбов и спазмолитики.
- Выполнять все рекомендации.
Если состояние больного критическое, либо на консервативную терапию нет ответа, возможно хирургическое вмешательство с целью восстановления кровоснабжения и удаления тромба.
После восстановления кровоснабжения начинается второй этап лечения, который связан с определением и лечением причины, вызвавшей состояние тромбоэмболии. Пациент получает назначение для пожизненного приема противотромбических препаратов на основе ацетилсалициловой кислоты. Часто назначают Фазостабил, который не раздражает слизистую желудочно-кишечного тракта и почти не имеет противопоказаний, но замечательно снижает вязкость крови.
Пациенту может потребоваться снизить вес, нормализовать стул и решить проблемы с нарушением процесса дефекации, а также укрепить стенки сосудов.
Зона риска
Риски развития тромбоза вен повышаются при:
- гормональной терапии;
- наличии тромбоза глубоких вен у родственников;
- беременности;
- травмировании вен при операциях, переломах, порезах;
- гиподинамии;
- повышенной свертываемости крови;
- использовании венозных катетеров;
- ожирении;
- онкологии;
- болезнях сердца, легких.
Артериальный тромбоз с большей вероятностью развивается:
- при диабете;
- повышенном артериальном давлении;
- ожирении;
- низкой активности;
- плохой наследственности;
- неправильном питании;
- высоком уровне плохого холестерина;
Пожилой возраст повышает риски тромбозов обоих видов.
Из-за чего возникает острый тромбоз наружного геморроидального узла?
В основе возникновения тромбоза чаще лежит переполнение вен наружных геморроидальных сплетений кровью с последующим замедлением тока крови в этих сосудах и возникновением тромбов. Тромбоз на фоне венозного полнокровия чаще всего развивается после резкого или длительного напряжения. Классическими примерами такого перенапряжения являются поднятие тяжестей, натуживание при запорах или поносах, а также родах. Хронический застой крови в органах таза (к которым относится и анальный канал) возникает при длительном сидении, избыточной массе тела, недостаточной физической активности.
Факторы риска
В медицине определены факторы риска развития тромбоэмболии наследственного и приобретенного характера
Однозначно утверждать, что именно эти особенности организма приводят к образованию тромбов, нельзя, но людям с подобными проблемами необходимо уделять повышенное внимание своему здоровью
Наследственные факторы риска:
- Мутация Лейдена – наследственные изменения в гене, влияющие на свертываемость крови. Обнаруживается только у представителей европейской расы. Это самая частая причина не только тромбоэмболических событий, но и осложнений во время беременности и родов – отслойки плаценты, преэклампсии, неудачных попыток ЭКО (экстракорпорального оплодотворения).
- Изменение свойств гена протромбина – главного фактора свертываемости крови.
- Недостаточность протеинов, синтезируемых при участии витамина К в печени (S, C), а также антитромбина III.
- Дисфункция фибриногена.
Приобретенные факторы риска:
- переломы бедренной кости, эндопротезирование крупных суставов,
- полостные хирургические операции,
- травмы, связанные с повреждением спинного мозга,
- онкологические заболевания и химиотерапия,
- парентеральное питание и другие случаи применения венозных катетеров,
- ушибы мягких тканей, травмы конечностей,
- лишний вес и ожирение,
- малоподвижный образ жизни, длительный постельный режим,
- нарушение мозгового кровообращения,
- сахарный диабет,
- применение гормональных противозачаточных средств, особенно это касается курящих женщин,
- длительные авиаперелеты или многочасовое вождение автомобиля,
- беременность и роды,
- варикозное расширение вен.
В настоящее время установлено, что высокий риск тромбоза определяется у пациентов с ассоциированной с COVID-19 пневмонией. По мнению экспертов, этот вид пневмонии связан с повышенной свертываемостью крови, и в этом случае наблюдается большая тенденция к образованию тромбов, чем при пневмонии, вызванной другими факторами.
Профилактика тромбозов для путешественников
Предупреждение образования тромбов также важно для тех, кто часто путешествует. Риск в данном случае возрастает из-за преобладания сидячего положения
Следующие способы помогут вам защитить себя от тромбов:
1.Регулировка положения тела во время сидячего переезда или перелета;
2.Ежечасные остановки для пеших прогулок во время путешествия на автомобиле;
3.Обильное питье и профилактика обезвоживания (исключение алкоголя и кофеина);
4.Ношение компрессионного трикотажа с целью предупреждения отечных явлений;
5.Пешее передвижение во время пересадок и остановок в длительных полетах;
6.Избегание ношения изделий, пережимающих голень (гольфы, плотные носки и др.).
При наличии конкретных рисков, вам могут помочь флебологи нашей клиники. Обычно консервативное лечение обстоит в приеме определенных медикаментов и строгом соблюдении режима. Операция требуется при прогрессирующем тромбозе глубоких вен. Техника и объем вмешательства всецело зависят от локализации тромба, обширности поражения сосуда, степени тяжести патологии. Учитывается наличие сопутствующих заболеваний.
Диагностика
Постановка диагноза требует тщательного осмотра пациента. Врач выявляет выраженные симптомы и примерную локализацию тромба, и для уточнения назначает:
- УЗИ вен;
- Допплерографию для оценки интенсивности кровотока;
- Флебографию для исследования глубоких вен;
- МРТ для установки точного расположения тромба;
- Ангиографию(при ТЭЛА);
- Перфузионную сцинтиграфию легких для определения участков легкого, куда поступает воздух, но нарушен приток крови;
Для дифференциальной диагностики применяются также:
- Рентгенография, исключающая травмы, пневматораксы, плевриты, новообразования.
- Анализ уровня d-димеров, уровень которых повышается при ТЭЛА в 90% случаев.
- УЗИ сердца для дифференциации тромбоэмболии от инфаркта, перикардита, острой сердечной недостаточности.








