Увеличение левого предсердия чем грозит причины лечение
Содержание:
- Левое предсердие
- Принцип ЭКГ
- Стоимость ЭКГ в нашей клинике
- Диагностика миокардита
- Признаки гипертрофии левого и правого желудочков
- Профилактические меры
- Что это такое?
- Этиология ФП и риски со стороны сердечно-сосудистой системы
- Симптомы заболевания
- Анализы крови
- Как лечить гипертрофию левого желудочка сердца
- Лечение
- Диагностика
Левое предсердие
Функции левого предсердия
- Левое предсердие действует как насос, обеспечивая 15-30% наполнения левого желудочка
- Левое предсердие является резервуаром, аккумулирующим кровь из легочных вен во время систолы левого желудочка
- Также левое предсердие действует как проводник крови в левый желудочек во время фазы раннего диастолического наполнения
Увеличение левого предсердия
Формируется при длительном затруднении прохождения крови из левого предсердия в левый желудочек. Также увеличение левого предсердия происходит при постоянном переполнении левого предсердия большим объемом крови. (Рис. 1.)
Клинические состояния
- пороки сердца с гиперфункцией левых отделов сердца (чаще при митральном стенозе)
- врожденные пороки сердца с перегрузкой левых отделов
- острая левожелудочковая недостаточность, кардиомиопатии
- стойкая артериальная гипертензия
Рис.2. ЭКГ при увеличении левого предсердия
ЭКГ диагностика увеличения левого предсердия
Первые 0,02-0,03 сек нормальная деполяризация правого предсердия. Далее наступает деполяризация увеличенного левого предсердия. Происходит увеличение амплитуды и продолжительности «левопредсердной» фазы зубца P. (см. Рис. 2.)
Отведения от конечностей
- результирующий вектор зубца P отклоняется влево и назад
- отклонение электрической оси зубца P влево: PI>PII>PIII
- увеличение амплитуды зубца P в отведениях I, II, aVL
- уширение зубца P до 0,11-0,13 сек
Зубец P в отведениях I,II,aVL,V4-V6
- широкий, двугорбый
- вторая вершина зубца P выше первой и с амплитудой ≥1,5 мм
- расстояние между вершинами ≥0,04 сек
Зубец P в отведениях V1 (иногда в V2-V3)
- двухфазный
- вторая отрицательная фаза продолжительностью >0,04 сек и глубиной >1 мм.
Рис. 3. Увеличение левого предсердия. «P-mitrale».
Двугорбый зубец P чаще наблюдается при увеличении размера левого предсердия более 60 мм и при фибрилляции предсердий. При ширине зубца P более 0,13 сек наблюдается увеличение левого предсердия с замедлением внутрипредсердной проводимости. Расширение зубца P в большей степени характеризует межпредсердную блокаду, чем гипертрофию левого предсердия. (см. Рис. 3.)
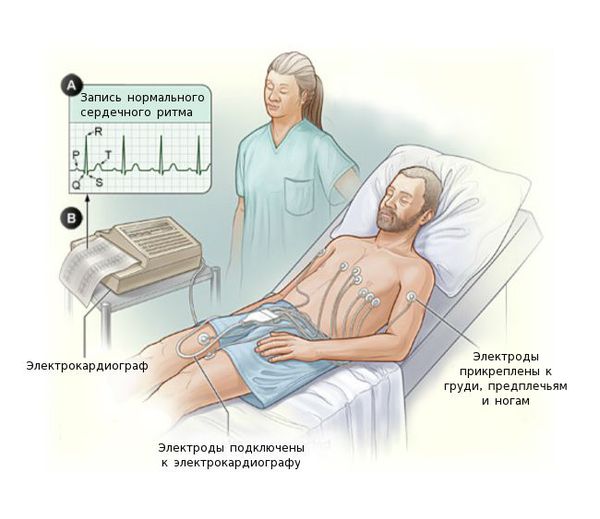
Принцип ЭКГ
Работа аппарата ЭКГ заключается в том, что датчики, размещенные на теле пациента фиксируют вектор и силу электрического заряда, который создает сердце в процессе работы. Изменения вектора электрического заряда записывается на бумажной ленте в виде графика. Анализ этого графика позволяют сделать вывод о правильности работы сердца и возможных заболеваниях.
Регистрация электрокардиограммы осуществляется в:
- трех стандартных отведениях;
- в 12 отведениях.
Регистрация ЭКГ в 3 стандартных отведениях
Регистрация электрокардиограммы в 3 стандартных отведениях называется одноканальной ЭКГ. Она позволяет получить общую картину состояния сердца и используется при кардиологическом обследовании пациента при отсутствии специфических жалоб.
Определяется разность потенциалов между:
- левой рукой и правой рукой — это показатель работы передней стенки сердца;
- между левой ногой и правой рукой — это суммарное отражение 1 и 3 отведений;
- между левой ногой и левой рукой — это показатель работы задней стенки сердца.
Эти отведения образуют равносторонний треугольник Эйнтховена, вершины которого расположены на электродах, размещенных на конечностях. В середине треугольника находится электрический центр сердца. Электрод на правой не используется для отведений, а предназначен для заземления.
Линия, соединяющая два электрода одного отведения, называется осью отведения. Когда вектор электрического заряда сердца находится в отрицательной части оси отведения, то записывается отрицательное отклонение — зубцы Q, S, если вектор находится в положительной части оси отведения, то записывается положительное отклонение — зубцы P, R, T.
Регистрация ЭКГ в 12 отведениях
Регистрация электрокардиограммы в 12 отведениях используется при специфических жалобах пациентов для получения дополнительной информации о работе сердечно-сосудистой системы, небольших изменениях, выявления очага ишемии или некроза, причин нарушения проводимости и ритма.
Помимо 3 стандартных отведений определяется разность потенциалов между:
- между левой ногой и объединенными руками (aVF) — это показатель работы задне-нижней сердечной стенки;
- между левой рукой и объединенными левой ногой и правой рукой (aVL) — это показатель работы левой передне-боковой стенки;
- между правой рукой и объединенными левой ногой и левой рукой (aVR) — это показатель работы правой боковой стенки.
Кроме этого используются шесть однополюсных грудных отведений, когда 6 электродов устанавливаются непосредственно на грудную клетку:
- V1 и V2 — это показатель работы правого желудочка;
- VЗ — это показатель работы межжелудочковой перегородки;
- V4 — это показатель работы верхушки;
- V5 — это показатель работы левого желудочка и передне-боковой стенки;
- V6 — это показатель работы боковой стенки левого желудочка.
Регистрация данных с однополюсных грудных отведений позволяет судить о положении сердца в грудной клетке, величине желудочков, определить гипертрофию правых отделов, оценить состояние предсердий и выявить различные патологии.
Регистрация ЭКГ в 12 отведениях позволяет определить даже небольшие изменения в работе сердца, которые не покажет регистрация ЭКГ в 3 стандартных отведениях.
Стоимость ЭКГ в нашей клинике
Мы оказываем следующие услуги в области кардиологии и ЭКГ диагностики:
- Прием кардиолога первичный — 1500 рублей;
- Прием кардиолога повторный — 1400 рублей;
- ЭКГ с расшифровкой — 500 рублей;
- ЭКГ без расшифровки — 250 рублей;
- Расшифровка ЭКГ, сделанной в другой клинике — 300 рублей;
- Суточное мониторирование ЭКГ по Холтеру — 2200 рублей;
- Комплексное суточное мониторирование АД + ЭКГ по Холтеру — 3500 рублей;
- Велоэргометрия (нагрузочные пробы) — 1800 рублей;
- Программа «здоровое сердце» — 6500 рублей;
- Суточное мониторирование АД — 1700 рублей;
- Тропаниновый тест — 400 рублей.
Записаться на ЭКГ к врачу можно через онлайн форму на сайте или по телефонам 8 (800) 350-94-58 и +7 (4872) 49-57-57.
Диагностика миокардита
Диагностика миокардита, в первую очередь, основывается на оценке жалоб и симптомов, обнаруженных при объективном обследовании больного. Необходимо опросить пациента и установить связь с перенесённой инфекцией, действием токсинов или лекарственных препаратов. Также следует выявить у пациента заболевания, которые могут быть причиной миокардита: сахарный диабет, системную красную волчанку, воспалительные заболевания кишечника и др.
Пациентов могут беспокоить:
- симптомы бактериальной или вирусной инфекции (общее недомогание, лихорадка, боли в мышцах, насморк, першение в горле, кашель, боли в животе, жидкий стул);
- боли в грудной клетке;
- одышка;
- сердцебиения;
- перебои в работе сердца;
- отёки;
- слабость.
Однако жалоб при миокардите может и не быть. Тяжёлые миокардиты по клинической симптоматике часто напоминают инфаркт миокарда. При тяжёлом течении внезапно развивается обморочное состояние, вызванное нарушением кровообращения.
При объективном обследовании наблюдается повышение температуры выше 38 °С, расширение границ сердца и нарушения ритма. При тяжёлом течении миокардита и развитии сердечной недостаточности снижается артериальное давление вплоть до кардиогенного шока и возникают отёки на ногах.
Такие клинические признаки, как сыпь, повышение температуры тела более 38 ºС и эозинофилия (рост уровня эозинофилов в крови) в сочетании с недавно начатым приёмом лекарственных средств характерны для гиперчувствительного миокардита. Заболевание может приводить к внезапной смерти, развитию быстро прогрессирующей сердечной недостаточности или хроническому течению с развитием дилятационной кардиомиопатии.
При гибели миоцитов при миокардите в периферической крови повышаются специфические маркеры повреждения миокарда — тропонин Т и I.
Электрокардиография (ЭКГ) поможет отличить миокардит от инфаркта. Также на ЭКГ выявляются различные нарушения ритма и проводимости сердца: желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия, фибрилляция предсердий, АВ-блокада II-III степени вплоть до поперечной блокады.
К неинвазивным методам диагностики миокардита, основанным на визуализации сердца, относят:
- эхокардиографию (ЭХО-КГ) — ультразвуковое обследование сердца;
- радиоизотопную визуализацию, основанную на использовании антител к миозину (сократительному белку в сердечной мышце);
- магнитно-резонансную томографию (МРТ) сердца с контрастным усилением.
Для начального обследования всех больных с предполагаемым миокардитом используется ЭХО-КГ. На обследовании выявляется:
- нарушение функции левого или правого желудочков;
- сегментарные нарушения сократимости стенки левого желудочка;
- обратимое утолщение левого желудочка;
- расширение полостей сердца.
ЭХО-КГ эффективна для оценки ответной реакции на лечение миокардита.
Радиоизотопная визуализация используется для оценки омертвения сердечной мышцы.
МРТ сердца с контрастным усилением — наиболее информативный методом визуализации для выявления воспаления в миокарде и повреждения клеток сердечной мышцы. Помимо представления точной информации об анатомии и морфологии сердца, МРТ позволяет точно оценить состояние его тканей.
Для подтверждения диагноза миокардита «золотым стандартом» в настоящее время считается проведение эндомиокардиальной биопсии (ЭМБ) под МРТ.
Показания к ЭМБ:
- острое или подострое развитие симптомов сердечной недостаточности, устойчивых к стандартному лечению;
- значительное снижение сократительной функции левого желудочка, несмотря на проведение оптимальной лекарственной терапии;
- аритмии, которые привели к нарушению кровообращения;
- сердечная недостаточность с сопутствующей сыпью, повышением температуры тела и подъёмом уровня эозинофилов в крови;
- системные заболевания соединительной ткани — системная красная волчанка, склеродермия, узелковый полиартериит;
- предполагаемый диагноз гигантоклеточного миокардита (молодой возраст, впервые возникшая сердечная недостаточность подострого течения или прогрессирующая аритмия без видимых причин).
Признаки гипертрофии левого и правого желудочков
Признаки гипертрофии левого желудочка :
- Высокий зубец R в отведениях V5 и V6, который может быть более 16 мм. Причём в V 6 этот показатель больше чем в V5 и в V4. Такие изменения на ЭКГ считаются основным признаком патологии.
- Углубление зубцов S в отведении V1 и V2, которые могут превышать 12 мм, хотя в норме должны иметь малую амплитуду
- Суммарный размер зубцов R в отведениях V5 и V6, превышает 28 мм.
- Отрицательный зубец Т в отведениях В5 и В6.
- Смещение сегмента ST в отведении в 5 ниже изолинии, а в отведении V1 и V2 – выше изолинии.
При гипертрофии левого желудочка, как и при гипертрофии левого предсердия, отмечается отклонение оси сердца влево. Поэтому самый большой зубец R будет регистрироваться в I отведении.
Признаки гипертрофии правого желудочка:
- Высокий зубец R в отведении V1 V2, который может достигать 7 мм и более.
- Глубокий зубец S в отведениях В5 и В6, который также может быть более 7 мм.
- Сумма длины зубцов R в отведении V1 и V в 5 превышает 11 мм.
- Отрицательный зубец Т в отведении V1.
- Расположение сегмента ST выше изолинии в отведениях V5 -V6 и ниже изолинии в отведении V2.
Отклонение оси сердца вправо, как и при гипертрофии правого предсердия. Самый высокий зубец R регистрируется в III отведении.
Продолжение статьи
- Текст 1. Расшифровка ЭКГ: как правильно расшифровать кардиограмму. Датчики, отведения ЭКГ.
- Текст 2. Основные элементы ЭКГ: что содержит график кардиограммы
- Текст 3. Расшифровка ЭКГ: наиболее важные показатели кардиограммы с примерами нарушений
- Текст 4. Изменения на кардиограмме при гипертрофических процессах в миокарде
- Текст 5. Изменения в кардиограмме при ишемической болезни сердца (ИБС) и инфаркте миокарда
- Текст 6. Изменения на ЭКГ при сердечных блокадах
Профилактические меры
Для предотвращения развития нарушений в проводящей способности сердца рекомендуется соблюдать определенные правила.
Профилактика:
-
Соблюдение режимов труда и отдыха.
-
Необходимо придерживаться правильного питания, богатого различными полезными веществами – витаминами, макро- и микроэлементами.
-
Из меню рекомендуется исключить тяжелую пищу – жареное, мучное, жирное, копчености.
-
Избегание стрессовых ситуаций.
-
Полный отказ от курения и спиртных напитков.
-
Препараты следует принимать только по рекомендациям врача.
-
Прохождение профилактических осмотров у специалиста.
-
Полное следование правилам лечения.
-
Обращение к специалисту при возникновении сопутствующей заболеванию симптоматики.
Получить грамотную консультацию кардиолога и назначать эффективное лечение поможет наш центр «Клиника ABC». Наши специалисты работают с пациентами в индивидуальном порядке. Для обследований мы используем только новейшее оборудование и передовые технологии. Записаться на прием можно по предоставленным номерам телефонов.
Что это такое?
Увеличение полости левого предсердия нельзя назвать самостоятельным заболеванием. Гипертрофия напрямую связана с отклонениями и со стороны кровеносной системы, из-за чего в левостороннем отделе сердца отмечается недостаточная транспортировка крови. Вследствие этого снижается способность миокарда в сокращении желудочка.
Среди причин возникновения этого недуга выделяют различные сердечно-сосудистые заболевания. К ним относится митральный стеноз, который сужает отверстие на участке левого предсердия и желудочка. Он возникает на фоне ревматизма, в редких случаях в результате митральной недостаточности. Патология, вызванная этими заболеваниями, наоборот провоцирует расширение отверстия на участке между желудочком и предсердием. В момент сокращения желудочка кровь качается не в аорту, а предсердие, вызывая его гипертрофию.
Клапанный порок приводит к увеличению сердечной нагрузки. На фоне этого усложняется процесс перекачивания крови в отдел желудочка через суженое отверстие. В результате постоянных сверхнагрузок, его мышца увеличивается в размерах.
Возникновение заболевания свидетельствует о наличии других серьезных отклонений в сердечно-сосудистой системе. Только адекватное, вовремя начатое лечение может улучшить самочувствие пациента и спасти его жизнь.
Симптом гипертрофии левостороннего предсердия очень долго может себя никак не проявлять. Ухудшение состояния пациента может произойти мгновенно. Проявляется это следующим образом:
- перебоями со стороны работы сердца;
- быстрой утомляемостью;
- одышкой, которая возникает даже при незначительном физическом труде.
В запущенных стадиях у пациентов может увеличиваться давление в легочных венах, а также наблюдаться застой крови на малом круге кровеносной системы, который часто проявляется кровохарканьем. Нередко симптомами гипертрофии является высокое артериальное давление, грудная боль, возникновение отеков на ногах.
Этиология ФП и риски со стороны сердечно-сосудистой системы
Фибрилляцию предсердий определяют как наджелудочковую тахиаритмию, характеризующуюся хаотической электрической активностью предсердий с высокой частотой (350-700 в минуту) и нерегулярным ритмом желудочков1. Ранее был широко распространен термин «мерцательная аритмия», который весьма точно передаёт суть фибрилляции предсердий.
По данным зарубежных исследований, ФП является наиболее распространенной формой тахиаритмии в мире и встречается у 2% популяции2. Выделяют клапанную и неклапанную ФП (НФП). В первом случае ФП связана с поражением сердечных клапанов и перегрузкой левого предсердия давлением или объемом, за счет чего и начинается фибрилляция. Наиболее частой причиной клапанной ФП является ревматический стеноз митрального клапана или его протезирование1. Все остальные случаи фибрилляции предсердий определяют как неклапанные.
НФП возникает на фоне целого ряда заболеваний и состояний, таких как ишемическая болезнь сердца, гипертоническая болезнь, первичные заболевания миокарда, сахарный диабет, феохромоцитома, а также злоупотребление алкоголем, избыточная масса тела и гипокалиемия3. Из-за хаотичного движения крови в фибриллирующем левом предсердии создаются предпосылки для образования тромбов, которые через левый желудочек могут распространяться по большому кругу кровообращения. Тромбоэмболические осложнения — наиболее опасные осложнения ФП. К ним относят:
- ишемический кардиоэмболический инсульт;
- инфаркты внутренних органов;
- тромбоэмболии сосудов конечностей.
При кардиоэмболическом инсульте находящийся в левом предсердии эмбол (тромб) отрывается и попадает в артериальную систему мозга.
По данным ряда эпидемиологических исследований, НФП увеличивает риск инсульта в 2,6-4,5 раза в зависимости от клинических параметров пациентов4. При этом у женщин указанные риски при прочих равных условиях выше, чем у мужчин5.
Инсульт, возникший при НФП, протекает тяжело и чаще приводит к инвалидизации, чем инсульт у пациентов без ФП6. Основа профилактики тромбоэмболий при НФП — пероральные антикоагулянты. Они снижают активность свертывающей функции крови и таким образом предотвращают образование эмболов (тромбов). 10 лет назад препаратом выбора являлся антагонист витамина К — варфарин, однако появились прямые пероральные антикоагулянты (ПОАК), в частности, апиксабан, которые обладают рядом преимуществ перед варфарином, что позволило ПОАК стать стандартом профилактики инсульта при НФП.
Симптомы заболевания
Стенокардия — наиболее распространенный признак, который указывает на гипертрофию левого желудочка сердца. Как правило, на первых стадиях никаких симптомов нет. При дальнейшем развитии гипертрофии у пациента может развиться мерцательная аритмия. Частым может быть состояние, при котором сердце замирает и не бьется (такое состояние провоцирует потерю сознания). В некоторых случаях у человека, страдающего гипертрофией левого желудочка сердца. В данном случае может возникать сильная одышка. Дополнительно выделяют ряд таких симптомов:
- нестабильное давление;
- повышенное артериальное давление;
- общая слабость, плохое самочувствие;
- боль в области сердца, грудной клетки;
- нарушения сна, аритмия, головные боли.
Выше перечислены основные симптомы гипертрофии левого желудочка.
Диагностика заболевания
Провести осмотр пациента, у которого возникло подозрение на заболевание, может только квалифицированный кардиолог. Наиболее эффективным способом диагностики является электрокардиография (ЭКГ). Благодаря данному методу специалист может определить толщину сердечной мышцы. При этом заболевании на ЭКГ видны такие изменения:
- увеличение зубцов SI,V6 и Rv I, III;
- нарушения проводимости в миокарде;
- видоизменения электрической позиции;
- полная или частичная блокада пучка Гиса;
- отклонение среднего вектора QRS вправо или вперед.
Кроме вышеуказанного способа диагностики, специалист проводит обследование при помощи МРТ, рентгена грудной клетки или компьютерной томографии. МРТ сердца в Москве также позволяет специалисту получить массу полезной информации о состоянии пациента.
Получить бесплатную консультациюКонсультация ни к чему Вас не обязывает
Профилактика заболевания
Риск дальнейшего развития заболевания снижается путем отказа от употребления спиртных напитков, сигарет, кофе. При гипертрофии левого желудочка рекомендуется вести здоровый образ жизни, проводить систематический контроль работы сердца, а также сократить потребление соли, снизить количество жирных продуктов в рационе. При таком заболевании в меню необходимо включать больше овощей, свежих фруктов.
Анализы крови
Кардиолог может порекомендовать сдать анализы на холестерин, глюкозу, мочевую кислоту.
Эти показатели отражают состояние обмена веществ в организме: жирового, белкового, углеводного. Отклонение от нормы по этим показателям может говорить о повышенном риске инсульта, инфаркта.
Симптомы, на которые имеет смысл обратить внимание
В первую очередь – уровень давления. Повышение давления – это всегда признак, что необходимо обратиться к врачу. О повышенном давлении косвенно могут говорить такие признаки, как головные боли, покраснение кожи, шум в ушах, головокружения.
Боли в грудной клетке, особенно, — связанные с ходьбой, с физической нагрузкой. Также боль в груди может появляться при повышении давления, при стрессе. Такие боли, скорее всего, указывают на заболевания сердца. Болевой синдром может быть как постоянным, так и появляться только при нагрузке, а в покое утихать.
Одышка – еще один достаточно частый симптом проблем с сердцем.
Важно понимать, что заболевания сердца нередко протекают бессимптомно или со слабовыраженными симптомами. И с возрастом риск их развития возрастает в разы
Поэтому любому мужчине старше 40 лет и женщине старше 50 лет необходимо регулярно профилактически посещать кардиолога. Хотя бы раз в году прийти, выполнить ЭКГ, посмотреть, все ли в порядке.
Большинство заболеваний сердца, «пойманных» на начальном этапе, успешно лечатся. Просто поразителен контраст между тем, насколько не сложная профилактика сердечно-сосудистых заболеваний и насколько тяжелые последствия они могут иметь!
Как лечить гипертрофию левого желудочка сердца
Что касается лечения, терапия проводится с назначением бета-блокаторов в союзе с верапамилом. Данный метод лечения позволяет снизить симптоматику, которую провоцирует сердечно-сосудистая патология. В роли основного дополнения к терапии необходимо соблюдать диету. Также необходимо отказаться от привычек, которые наносят организму вред. Специалисты не исключают, что потребуется оперативное вмешательство для удаления участка мышц, которые подверглись гипертрофии.
Реабилитация
После лечения, проведения операционного вмешательства пациенту необходимо придерживаться специальной диеты. Помимо этого, нужно отказаться от всех вредных привычек, исключив алкоголь, жирную пищу, никотин. Для нормализации работы сердечной мышцы выполняется специальная гимнастика. В рационе должны присутствовать овощи, фрукты.
Записаться на приёмЗапишитесь на приём и получите профессиональное обследование в нашем центре
Лечение
Терапия смешанная. Применяются консервативные методики на ранней стадии, комбинация оперативного воздействия и приема медикаментов на запущенной фазе патологического процесса.
Назначаются такие медикаментозные средства:
- Антиаритмические. Вроде Амиодарона, он наиболее безопасный. Применяются для восстановления адекватной, правильной частоты сердечных сокращений.
- Противогипертензивные, если имеет место повышенное артериальное давление. Подойдет Энап, Дилтиазем, Периндоприл. Сочетания различны.
- Диуретики с целью нормализации эвакуации жидкости из организма.
- Сердечные гликозиды. Стабилизируют сократительную способность миокарда.
- Противотромбические различного характера.
Оперативное вмешательство направлено на купирование первопричины или установку кардиостимулятора при выраженной аритмии.

Возможно иссечение патологически измененных тканей на фоне опухолевого поражения. Конкретные методики определяются специалистом, исходя из основного заболевания.
Крайнее средство борьбы, если сердце изменено существенно — трансплантация. Однако это непростое мероприятие.
Кроме того, что найти орган почти невероятно в условиях российской действительности, операция требует высочайшей квалификации, которой обладают единицы.
В процессе лечения, также по ходу восстановительного периода, который длится всю жизнь, нужно минимизировать количество соли в рационе (6-7 граммов), отказаться от курения, спиртного, нормализовать физическую активность (максимум — прогулки в хорошую погоду).
Диагностика
Обследование больных проводится под контролем кардиолога, по мере необходимости группы других специалистов.
Примерный перечень мероприятий:
- Устный опрос больного и сбор анамнестических данных. Нужно установить множество факторов, которые играли бы роль.
- Измерение артериального давления (возможно повышение, понижение), частоты сердечных сокращений (типична тахикардия, текущая параллельно с аритмиями разного рода).
- Суточное мониторирование. Регистрация уровня АД на протяжении 24 часов. Используется для ранней диагностики.
- Электрокардиография. Играет ту же роль. Показывает степень отклонений со стороны кардиальных структур.
- Эхокардиография. Основная методика. Дает возможность выявить органические дефекты при первом же взгляде, определить их степень, спрогнозировать осложнения.
- МРТ при наличии подозрений на опухолевый процесс в области сердца.
Нагрузочные тесты не проводятся ввиду вероятной остановки работы мышечного органа и внезапной смерти.








