Дилатация левого предсердия: причины и степени, симптомы и лечение
Содержание:
- Что такое легкая дилатация боковых желудочков?
- Трехпредсердное сердце
- Что это такое?
- Причины
- Чрезмерные физические нагрузки
- Любые патологии митрального клапана
- Отягощенная наследственность
- Нарушения перинатального развития, генетические синдромы
- Артериальная гипертензия
- Неопластические процессы в кардиальных структурах
- Длительно текущие опасные формы аритмии
- Сужение аорты
- Воспалительные патологии сердца
- Увеличение обоих предсердий
- Причины ВПС
- Причины
- Чрезмерные физические нагрузки
- Любые патологии митрального клапана
- Отягощенная наследственность
- Нарушения перинатального развития, генетические синдромы
- Артериальная гипертензия
- Неопластические процессы в кардиальных структурах
- Длительно текущие опасные формы аритмии
- Сужение аорты
- Воспалительные патологии сердца
- Методы диагностики
- Врожденная аневризма левого предсердия
- Степени дилатации
- Чем опасна патология?
- Степени дилатации
- Лечение и прогноз
- Диагностика миокардита
- Диагностика
- Насколько серьезны последствия дилатации
- Диагностика
- «Верхом сидящий» трехстворчатый клапан
Что такое легкая дилатация боковых желудочков?
Человеческий мозг также имеет полости, называемые желудочками. Там вырабатывается спинномозговая жидкость (ликвор), выводящаяся по специальным каналам. Как правило, расширение желудочков – это признак того, что либо жидкости производится с избытком, либо она не успевает нормально вывестись, либо на ее пути стоят какие-то препятствия.
В норме глубина боковых желудочков мозга — от 1 до 4 мм. При больших показателях, вызывающих исчезновение их бокового искривления, речь идет о дилатации. Но следует иметь в виду, что это не диагноз, а симптом какого-то заболевания, которое должны определить и устранить врачи.
Трехпредсердное сердце
Дополнительная камера в левом предсердии, разделяющая его полость
на две части: полость, принимающую легочные вены и собственно полость
левого предсердия (рис.89).

Рис.89.
Трехпредсердное
сердце.
Вторичный дефект
межпредсердной
перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация правого желудочка.
- ЭхоКГ-паттерн легочной гипертензии.
- Нормальный ЭхоКГ-паттерн митрального клапана (дифференциальный
признак от надклапанного митрального кольца). - Уменьшение полости левого желудочка.
Двухмерная ЭхоКГ:
- Фибромышечная перегородка в левом предсердии, разделяющая
полость на две неравные части. - ЭхоКГ-паттерн легочной гипертензии (см).
- Надклапанное митральное кольцо.
- Тотальный аномальный дренаж легочных вен.
- Опухоль левого предсердия.
Что это такое?
Увеличение полости левого предсердия нельзя назвать самостоятельным заболеванием. Гипертрофия напрямую связана с отклонениями и со стороны кровеносной системы, из-за чего в левостороннем отделе сердца отмечается недостаточная транспортировка крови. Вследствие этого снижается способность миокарда в сокращении желудочка.
Среди причин возникновения этого недуга выделяют различные сердечно-сосудистые заболевания. К ним относится митральный стеноз, который сужает отверстие на участке левого предсердия и желудочка. Он возникает на фоне ревматизма, в редких случаях в результате митральной недостаточности. Патология, вызванная этими заболеваниями, наоборот провоцирует расширение отверстия на участке между желудочком и предсердием. В момент сокращения желудочка кровь качается не в аорту, а предсердие, вызывая его гипертрофию.
Клапанный порок приводит к увеличению сердечной нагрузки. На фоне этого усложняется процесс перекачивания крови в отдел желудочка через суженое отверстие. В результате постоянных сверхнагрузок, его мышца увеличивается в размерах.
Возникновение заболевания свидетельствует о наличии других серьезных отклонений в сердечно-сосудистой системе. Только адекватное, вовремя начатое лечение может улучшить самочувствие пациента и спасти его жизнь.
Симптом гипертрофии левостороннего предсердия очень долго может себя никак не проявлять. Ухудшение состояния пациента может произойти мгновенно. Проявляется это следующим образом:
- перебоями со стороны работы сердца;
- быстрой утомляемостью;
- одышкой, которая возникает даже при незначительном физическом труде.
В запущенных стадиях у пациентов может увеличиваться давление в легочных венах, а также наблюдаться застой крови на малом круге кровеносной системы, который часто проявляется кровохарканьем. Нередко симптомами гипертрофии является высокое артериальное давление, грудная боль, возникновение отеков на ногах.
Причины
Факторы всегда патологические. Некоторые из них вызываются к жизни самим пациентом.
Чрезмерные физические нагрузки
Приводят к формированию так называемого сердца спортсмена. Это сочетание дилатации нескольких камер с наращиванием массы мышечным слоем.
Возможны усеченные варианты. Страдают как профессионалы, так и любители активного отдыха. В принципе, это относительно нормальное состояние. Тело приспосабливается к изменениям.
Но чаще происходит грубая асимметрия, поскольку физическая активность, ее режим подбирается неправильно. Неадекватные нагрузки заканчиваются дисфункцией.

Любые патологии митрального клапана
Сопровождаются обратным забросом крови (регургитацией МК). Обычно это врожденные пороки развития анатомической структуры: пролапс, стеноз.

Чуть реже состояния оказывается вторичным, приобретенным в результате течения воспалительных патологий, ревматизма и прочих подобных, сопряженных с грубой деструкцией тканей на протяжении длительного или короткого периода времени (инфаркт).
Отягощенная наследственность
Передается предрасположенность к кардиальным патологиям. Чем больше родственников, страдающих болезнями сердечнососудистой системы присутствует в истории, тем выше вероятность. При этом гарантии патологии не дает никто.
Нарушения перинатального развития, генетические синдромы
Образуются еще в момент закладывания кардиальных структур. Вторые чаще характеризуются генерализованными нарушениями со стороны многих органов и систем.
Восстановление представляет большие трудности, в некоторых случаях оно вовсе невозможно.
Артериальная гипертензия
Провоцирует повышение нагрузки на сердце, сосуды, приводит к снижению эластичности тканей и грубым органическим дефектам.
Классические анатомические изменения со стороны кардиальных структур — гипертрофия левого желудочка (разрастание мышечного слоя без повышения активности), также дилатация соответствующего предсердия.

Гарантия превенции подобного исхода определяется ранним лечением основного заболевания с применением антигипертензивных и протекторов.
Неопластические процессы в кардиальных структурах
Относительно редкое, но возможное явление. Чаще опухоли данной локализации оказываются доброкачественными, но подобная характеристика весьма условна: наблюдается компрессия, снижение интенсивности работы кардиальных структур. Расширение камеры левого предсердия относительно позднее осложнение.
Длительно текущие опасные формы аритмии
От фибрилляции до предсердной экстрасистолии. Развитие патологического процесса связано не с самим нарушением частоты сокращений, а с органическими дефектами тканей.
Сужение аорты
Возможны врожденные формы отклонения или же приобретенный процесс.
Характеризуется недостаточным выбросом крови в главную артерию организма. Отсюда застой в желудочке.
При запущенной стадии процесса жидкой соединительной ткани становится так много, что она давит на клапан предсердия и в итоге затекает обратно в предыдущую камеру, растягивая и увеличивая ее в объеме.
Это цепной процесс, который нужно купировать на ранней стадии.
Воспалительные патологии сердца
Обычно поражают миокард, реже иные структуры. Имеют инфекционное происхождение, чуть в меньшей степени аутоиммунное. Оба варианта опасны, требуют стационарного лечения.

«Бонусом» идут патологические факторы субъективного, контролируемого рода: курение, потребление алкогольных напитков, кофе, чрезмерные стрессы на длительной основе, наркомания, неправильное лечение некоторыми препаратами.
Причины дилатации левого предсердия устраняются превентивными методами: курация основного заболевания или выведение пагубной привычки в приоритете.
Нередко наблюдается парадоксальное явление: патологический процесс стартует по определенной причине и усугубляет сам себя.
Увеличение обоих предсердий
Увеличение обоих предсердий следует заподозрить при одновременном появлении ЭКГ признаков увеличения обоих предсердий:
- расщепление и уширение зубца P в отведениях I, II, aVL, V4-V6
- высокий остроконечный зубец P в отведениях III, aVF
- в отведении V1 зубец P двухфазный
- длительность зубца P увеличена (см. Рис.6)
Метки: P-pulmonale, гипертрофия, гипертрофия левого предсердия, отведения ЭКГ, пороки сердца, Псевдо P-pulmonale, сердечная недостаточность, сердце, Увеличение левого предсердия, увеличение обоих предсердий, увеличение правого предсердия, увеличение предсердий, ЭКГ, электрокардиограмма, электрокардиография
Причины ВПС
 Обследование новорожденного
Обследование новорожденного
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Причины
Факторы всегда патологические. Некоторые из них вызываются к жизни самим пациентом.
Чрезмерные физические нагрузки
Приводят к формированию так называемого сердца спортсмена. Это сочетание дилатации нескольких камер с наращиванием массы мышечным слоем.
Возможны усеченные варианты. Страдают как профессионалы, так и любители активного отдыха. В принципе, это относительно нормальное состояние. Тело приспосабливается к изменениям.
Но чаще происходит грубая асимметрия, поскольку физическая активность, ее режим подбирается неправильно. Неадекватные нагрузки заканчиваются дисфункцией.
Любые патологии митрального клапана
Сопровождаются обратным забросом крови ( регургитацией МК ). Обычно это врожденные пороки развития анатомической структуры: пролапс, стеноз.
Чуть реже состояния оказывается вторичным, приобретенным в результате течения воспалительных патологий, ревматизма и прочих подобных, сопряженных с грубой деструкцией тканей на протяжении длительного или короткого периода времени (инфаркт).
Отягощенная наследственность
Передается предрасположенность к кардиальным патологиям. Чем больше родственников, страдающих болезнями сердечнососудистой системы присутствует в истории, тем выше вероятность. При этом гарантии патологии не дает никто.
Нарушения перинатального развития, генетические синдромы
Образуются еще в момент закладывания кардиальных структур. Вторые чаще характеризуются генерализованными нарушениями со стороны многих органов и систем.
Восстановление представляет большие трудности, в некоторых случаях оно вовсе невозможно.
Артериальная гипертензия
Провоцирует повышение нагрузки на сердце, сосуды, приводит к снижению эластичности тканей и грубым органическим дефектам.
Классические анатомические изменения со стороны кардиальных структур — гипертрофия левого желудочка (разрастание мышечного слоя без повышения активности), также дилатация соответствующего предсердия.
Гарантия превенции подобного исхода определяется ранним лечением основного заболевания с применением антигипертензивных и протекторов.
Неопластические процессы в кардиальных структурах
Относительно редкое, но возможное явление. Чаще опухоли данной локализации оказываются доброкачественными, но подобная характеристика весьма условна: наблюдается компрессия, снижение интенсивности работы кардиальных структур. Расширение камеры левого предсердия относительно позднее осложнение.
Длительно текущие опасные формы аритмии
От фибрилляции до предсердной экстрасистолии . Развитие патологического процесса связано не с самим нарушением частоты сокращений, а с органическими дефектами тканей.
Сужение аорты
Возможны врожденные формы отклонения или же приобретенный процесс.
Характеризуется недостаточным выбросом крови в главную артерию организма. Отсюда застой в желудочке.
При запущенной стадии процесса жидкой соединительной ткани становится так много, что она давит на клапан предсердия и в итоге затекает обратно в предыдущую камеру, растягивая и увеличивая ее в объеме.
Это цепной процесс, который нужно купировать на ранней стадии.
Воспалительные патологии сердца
Обычно поражают миокард, реже иные структуры. Имеют инфекционное происхождение, чуть в меньшей степени аутоиммунное. Оба варианта опасны, требуют стационарного лечения.
«Бонусом» идут патологические факторы субъективного, контролируемого рода: курение, потребление алкогольных напитков, кофе, чрезмерные стрессы на длительной основе, наркомания, неправильное лечение некоторыми препаратами.
Причины дилатации левого предсердия устраняются превентивными методами: курация основного заболевания или выведение пагубной привычки в приоритете.
Нередко наблюдается парадоксальное явление: патологический процесс стартует по определенной причине и усугубляет сам себя.
Методы диагностики
При постановке диагноза учитывают историю возникновения признаков недостаточности кровообращения – одышку, тахикардию, хрипы в легких, отечность конечностей, расширение границ сердца при перкуссии. Для уточнения диагноза требуются инструментальные методы обследования:
- ЭКГ – признаки перегрузки одной или нескольких камер сердца, нарушения ритма в виде мерцания предсердий, блокад проводимости.
- УЗИ сердца – основной способ обнаружения расширения предсердий или желудочков, а также наличия нарушений внутрисердечной гемодинамики – обратный ток крови, перегрузка давлением.
- Рентгенограмма – увеличен размер сердца за счет одной из полостей.
- Сцинтиграфия для оценки изменений в миокарде.
- МРТ и КТ для обнаружения причины дилатации сердца.
Врожденная аневризма левого предсердия
Врожденный дефект, проявляющийся аневризматической дилатацией левого
предсердия без заболеваний левого желудочка или митрального клапана
(рис.90).

Рис.90.
Врожденная
аневризма левого
предсердия.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Выраженная дилатация переднезаднего размера левого
предсердия. - Нормальный ЭхоКГ-паттерн митрального клапана (может
быть пролапс митрального клапана).
Двухмерная ЭхоКГ:
- Большое объемное образование, связанное с левым
предсердием. - Может быть сдавление стенки левого желудочка аневризматическим
телом. - Изменение позиции камер сердца из-за смещения их
объемным образованием.
- Врожденная недостаточность митрального клапана.
- Митральный стеноз.
- Рестриктивная кардиомиопатия.
- Гипертрофическая кардиомиопатия с маленькой полостью
левого желудочка.
Степени дилатации
Другое основание для классификации — степень патологических отклонений. Соответственно говорят о 3 или 4 этапах развития болезни.
Легкая
Формируется как в результате генетического фактора, внутриутробных пороков так и приобретенных состояний.
Характеризуется полным отсутствием клинической картины, что делает диагностику вопросом случая.
Выявить начальную деформацию органического плана возможно с помощью эхокардиографии. Не требуется большой квалификации, чтобы констатировать факт.
Определение первопричины ложится на плечи кардиолога, проводится с помощью группы мероприятий.
Умеренная дилатация
На этом этапе процесс диагностируется намного чаще.
Типична яркая неспецифическая картина: одышка, боли в груди, аритмии. Это общие признаки любого состояния, сопряженного с нарушением функционирования сердца и сосудов.
Тем не менее, шансы ранней диагностики высоки, что является хорошей новостью для больного.
Перспективы полного излечения уже туманны, но при продуманном комплексе терапии разницы пациент не заметит. Можно держать процесс под полным контролем.
Выраженная дилатация левого предсердия
В некоторых национальных классификациях считается крайней степенью.
Определяется яркой клинической картиной с существенным снижением толерантности к физическим нагрузкам, невозможностью адекватно трудиться и выполнять обязанности в быту.
Органические дефекты грубые, наблюдаются не только со стороны сердца, также изменены удаленные системы.
Перспективы излечения минимальны. При этом продолжительность жизни на фоне терапии редко превышает 3-4 года.
Терминальная фаза
Эта стадия наступает при отсутствии лечения достаточно быстро. Примерный срок — 4-8 лет, бывает меньше. Зависит от характера патологического процесса, дающего начало дилатации. Помощь паллиативная, направлена на обеспечение приемлемого, минимально возможного уровня самочувствия.
Указанные классификации играют большую роль в деле разработки тактики диагностики и дальнейшей терапии.
Чем опасна патология?
Состояние угрожает развитием группы осложнений, среди которых:
- Воспаления миокарда . Формируются как итог застоя крови, нарушения питания мышц.
- Фибрилляция предсердий, а затем и желудочков. Характеризует выраженную аритмию, работа кардиальных структур нарушается. Параллельное течение двух процессов определяет повышенные риски летального исхода.
- Образование тромбов, закупорка крупных сосудов сгустком крови. Типичное последствие дилатации, поскольку застой крови способствует ее сгущению.
- Застойная сердечная недостаточность. По сути это дисфункция мышечного органа разной степени тяжести. Определяется группой видов, различных по клиническим проявлениям и прогнозам, перспективам восстановления.
- Инфаркт. Острое нарушение питания кардиальных структур и, как итог некроза тканей, замещение функционально активных клеток-миоцитов, способных к сокращению и проведению электрического импульса грубыми рубцами. По сути это мертвая ткань. Чем ее больше, тем хуже работает сердце.
- Пароксизмальная аритмия. Обычно по типу тахикардии (ускорения деятельности кардиальных структур).
- Митральная недостаточность . Предполагает возможную регургитацию (обратный ток крови из желудочков в предсердия), нарушение функциональной активности органа и кровяного выброса, падение гемодинамики. Летальный исход вопрос времени.
- Кардиогенный шок. Острое, неотложное состояние. Требует срочной помощи, но шансы на возвращение пациента почти призрачны. Даже если повезет, смерть наступит в перспективе нескольких лет. Исключения можно пересчитать по пальцам за всю солидную практику врачей по планете.
- Остановка сердца.
Предотвращение развития осложнений — одна из задач лечения на любой стадии. Лучше всего она решается на раннем этапе.
Степени дилатации
Другое основание для классификации — степень патологических отклонений. Соответственно говорят о 3 или 4 этапах развития болезни.
1. Легкая степень. Формируется как в результате генетического фактора, внутриутробных пороков так и приобретенных состояний.
Характеризуется полным отсутствием клинической картины, что делает диагностику вопросом случая.
Выявить начальную деформацию органического плана возможно с помощью эхокардиографии. Не требуется большой квалификации, чтобы констатировать факт.
Определение первопричины ложится на плечи кардиолога, проводится с помощью группы мероприятий.
2. Умеренная дилатация. На этом этапе процесс диагностируется намного чаще.
Типична яркая неспецифическая картина: одышка, боли в груди, аритмии. Это общие признаки любого состояния, сопряженного с нарушением функционирования сердца и сосудов.
Тем не менее, шансы ранней диагностики высоки, что является хорошей новостью для больного.
Перспективы полного излечения уже туманны, но при продуманном комплексе терапии разницы пациент не заметит. Можно держать процесс под полным контролем.
3. Выраженная дилатация левого предсердия. В некоторых национальных классификациях считается крайней степенью.
Определяется яркой клинической картиной с существенным снижением толерантности к физическим нагрузкам, невозможностью адекватно трудиться и выполнять обязанности в быту.
Органические дефекты грубые, наблюдаются не только со стороны сердца, также изменены удаленные системы.
Перспективы излечения минимальны. При этом продолжительность жизни на фоне терапии редко превышает 3-4 года.
4. Терминальная фаза. Эта стадия наступает при отсутствии лечения достаточно быстро. Примерный срок — 4-8 лет, бывает меньше. Зависит от характера патологического процесса, дающего начало дилатации. Помощь паллиативная, направлена на обеспечение приемлемого, минимально возможного уровня самочувствия.
Указанные классификации играют большую роль в деле разработки тактики диагностики и дальнейшей терапии.
Лечение и прогноз
Для устранения патологии нужно найти и приложить все усилия для борьбы с основным заболеванием, которое привело к дилатации. Если удается выделить и устранить первопричину, то размеры сердца уменьшаться или даже могут вернуться к показателям нормы.
Пока этого не произошло работа сердца может постепенно ухудшаться (формируется дилатационная гипертрофия), поэтому проводят стандартную терапию сердечной недостаточности с уменьшенной фракцией выброса. Назначается медикаментозная терапия (ингибиторы АПФ; бета-блокаторы, блокаторы рецепторов, нитраты, диуретики и дигоксин), при фибрилляции предсердий показано применение антикоагулянтов и других препаратов.
Оперативное лечение может быть уместно, при условии устранения первопричины, вызвавшей дилатацию камер, поскольку в противном случае выживаемость пациента не увеличится. В крайних случаях (при усугублении недостаточности) рекомендуется пересадка сердца.
Диагностика миокардита
Диагностика миокардита, в первую очередь, основывается на оценке жалоб и симптомов, обнаруженных при объективном обследовании больного. Необходимо опросить пациента и установить связь с перенесённой инфекцией, действием токсинов или лекарственных препаратов. Также следует выявить у пациента заболевания, которые могут быть причиной миокардита: сахарный диабет, системную красную волчанку, воспалительные заболевания кишечника и др.
Пациентов могут беспокоить:
- симптомы бактериальной или вирусной инфекции (общее недомогание, лихорадка, боли в мышцах, насморк, першение в горле, кашель, боли в животе, жидкий стул);
- боли в грудной клетке;
- одышка;
- сердцебиения;
- перебои в работе сердца;
- отёки;
- слабость.
Однако жалоб при миокардите может и не быть. Тяжёлые миокардиты по клинической симптоматике часто напоминают инфаркт миокарда. При тяжёлом течении внезапно развивается обморочное состояние, вызванное нарушением кровообращения.
При объективном обследовании наблюдается повышение температуры выше 38 °С, расширение границ сердца и нарушения ритма. При тяжёлом течении миокардита и развитии сердечной недостаточности снижается артериальное давление вплоть до кардиогенного шока и возникают отёки на ногах.
Такие клинические признаки, как сыпь, повышение температуры тела более 38 ºС и эозинофилия (рост уровня эозинофилов в крови) в сочетании с недавно начатым приёмом лекарственных средств характерны для гиперчувствительного миокардита. Заболевание может приводить к внезапной смерти, развитию быстро прогрессирующей сердечной недостаточности или хроническому течению с развитием дилятационной кардиомиопатии.
При гибели миоцитов при миокардите в периферической крови повышаются специфические маркеры повреждения миокарда — тропонин Т и I.
Электрокардиография (ЭКГ) поможет отличить миокардит от инфаркта. Также на ЭКГ выявляются различные нарушения ритма и проводимости сердца: желудочковая экстрасистолия, пароксизмальная желудочковая тахикардия, фибрилляция предсердий, АВ-блокада II-III степени вплоть до поперечной блокады.
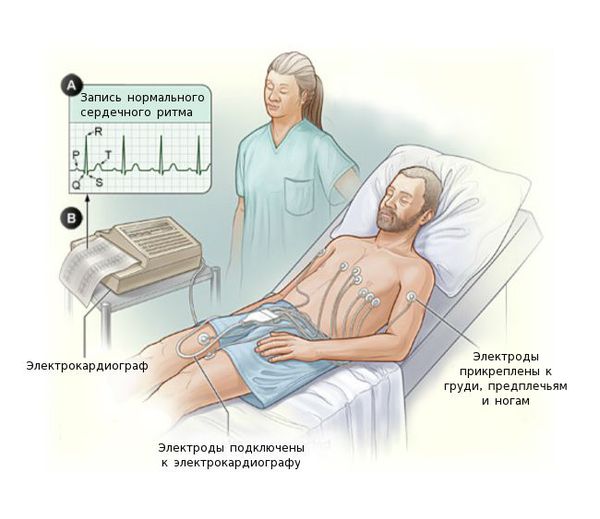
К неинвазивным методам диагностики миокардита, основанным на визуализации сердца, относят:
- эхокардиографию (ЭХО-КГ) — ультразвуковое обследование сердца;
- радиоизотопную визуализацию, основанную на использовании антител к миозину (сократительному белку в сердечной мышце);
- магнитно-резонансную томографию (МРТ) сердца с контрастным усилением.
Для начального обследования всех больных с предполагаемым миокардитом используется ЭХО-КГ. На обследовании выявляется:
- нарушение функции левого или правого желудочков;
- сегментарные нарушения сократимости стенки левого желудочка;
- обратимое утолщение левого желудочка;
- расширение полостей сердца.
ЭХО-КГ эффективна для оценки ответной реакции на лечение миокардита.
Радиоизотопная визуализация используется для оценки омертвения сердечной мышцы.
МРТ сердца с контрастным усилением — наиболее информативный методом визуализации для выявления воспаления в миокарде и повреждения клеток сердечной мышцы. Помимо представления точной информации об анатомии и морфологии сердца, МРТ позволяет точно оценить состояние его тканей.
Для подтверждения диагноза миокардита «золотым стандартом» в настоящее время считается проведение эндомиокардиальной биопсии (ЭМБ) под МРТ.
Показания к ЭМБ:
- острое или подострое развитие симптомов сердечной недостаточности, устойчивых к стандартному лечению;
- значительное снижение сократительной функции левого желудочка, несмотря на проведение оптимальной лекарственной терапии;
- аритмии, которые привели к нарушению кровообращения;
- сердечная недостаточность с сопутствующей сыпью, повышением температуры тела и подъёмом уровня эозинофилов в крови;
- системные заболевания соединительной ткани — системная красная волчанка, склеродермия, узелковый полиартериит;
- предполагаемый диагноз гигантоклеточного миокардита (молодой возраст, впервые возникшая сердечная недостаточность подострого течения или прогрессирующая аритмия без видимых причин).
Диагностика
Обследование больных проводится под контролем кардиолога, по мере необходимости группы других специалистов.
Примерный перечень мероприятий:
- Устный опрос больного и сбор анамнестических данных. Нужно установить множество факторов, которые играли бы роль.
- Измерение артериального давления (возможно повышение, понижение), частоты сердечных сокращений (типична тахикардия, текущая параллельно с аритмиями разного рода).
- Суточное мониторирование. Регистрация уровня АД на протяжении 24 часов. Используется для ранней диагностики.
- Электрокардиография. Играет ту же роль. Показывает степень отклонений со стороны кардиальных структур.
- Эхокардиография. Основная методика. Дает возможность выявить органические дефекты при первом же взгляде, определить их степень, спрогнозировать осложнения.
- МРТ при наличии подозрений на опухолевый процесс в области сердца.
Нагрузочные тесты не проводятся ввиду вероятной остановки работы мышечного органа и внезапной смерти.
Насколько серьезны последствия дилатации
В статье уже упоминалось, что дилатация – это возможный толчок к развитию сердечной недостаточности. Кроме того, в расширенном желудочке возможно развитие некоторых форм аритмии, в том числе и опасных для жизни.
Вслед за появлением указанной патологии у больного может возникнуть расширение диаметра клапанного кольца, что приводит, как правило, к деформации самого клапана и как следствие к развитию приобретенного порока – митральной недостаточности.
Поэтому очень важно, чтобы дилатация левого желудочка сердца была вовремя выявлена и началось ее адекватное лечение под контролем кардиолога. Это поможет стабилизировать состояние больного и значительно улучшить продолжительность и качество его жизни
Диагностика
Обследование больных проводится под контролем кардиолога, по мере необходимости группы других специалистов.
Примерный перечень мероприятий:
- Устный опрос больного и сбор анамнестических данных. Нужно установить множество факторов, которые играли бы роль.
- Измерение артериального давления (возможно повышение, понижение), частоты сердечных сокращений (типична тахикардия, текущая параллельно с аритмиями разного рода).
- Суточное мониторирование. Регистрация уровня АД на протяжении 24 часов. Используется для ранней диагностики.
- Электрокардиография. Играет ту же роль. Показывает степень отклонений со стороны кардиальных структур.
- Эхокардиография. Основная методика. Дает возможность выявить органические дефекты при первом же взгляде, определить их степень, спрогнозировать осложнения.
- МРТ при наличии подозрений на опухолевый процесс в области сердца.
Нагрузочные тесты не проводятся ввиду вероятной остановки работы мышечного органа и внезапной смерти.
«Верхом сидящий» трехстворчатый клапан
Обязательным компонентом порока является ДМЖП и смещение клапанного
аппарата трехстворчатого клапана в полость левого желудочка.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Маленькие размеры правого желудочка.
- Передняя створка трикуспидального клапана пересекает
МЖП во время диастолы. - Визуализация эхосигналов от клапанного аппарата
трикуспидального клапана в полости левого желудочка. - Перерыв эхосигнала от межжелудочковой перегородки.
- Дилатация левого желудочка и левого предсердия.
Двухмерная эхоКГ:
- Гипоплазия полости правого желудочка.
- Смещение правого атриовентрикулярного кольца и подклапанного
аппарата в левый желудочек. - Непосредственная визуализация дефекта межжелудочковой
перегородки. - Выявление сопутствующих аномалий.
Открытый общий атриовентрикулярный канал.








