Некоторые показатели кальциевого обмена при кальцинирующей болезни аортального клапана
Содержание:
- Диагностика Нефрокальциноза:
- Online-консультации врачей
- Классификация
- Обсуждение
- Признаки кальцификации
- Инструментальная диагностика
- Что это за болезнь
- Что провоцирует / Причины Нефрокальциноза:
- Лечение и прогнозы
- Диагностика
- Факторы риска развития атеросклероза
- Методика проведения исследования
- Разновидности
- Хирургическое лечение
- Симптоматика
- Лечение Нефрокальциноза:
- Патогенез (что происходит?) во время Нефрокальциноза:
- Процесс развития недуга
- Симптомы
Диагностика Нефрокальциноза:
Диагностика нефрокальциноза на этапе его появления базируется на информации, полученной с помощью основании пункционной биопсии почки. Такой метод как обзорная рентгенография актуален только в тяжелых случаях, когда значительно выражено обызвествление почечных пирамид.
Чтобы приблизительно определить степень кальциурии, диагносты иногда применяют пробу Сульковича. Чтобы провести уточнение причины болезни, исследуют мочу и кровь больного на содержание кальция и фосфора, определяют активность паратгормона в крови, щелочной фосфатазы. Нужно выявить выделения оксипролина с мочой, кислотно-щелочное равновесие, клиренс креатинина и фосфата.
Нефрокальциноз при диагностике отличают от губчатой почки, у которой кистозные пространства заполнены конденсатом кальциевых солей.
Online-консультации врачей
| Консультация онколога-маммолога |
| Консультация детского невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация педиатра-аллерголога |
| Консультация гастроэнтеролога |
| Консультация педиатра |
| Консультация уролога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация офтальмолога (окулиста) |
| Консультация маммолога |
| Консультация проктолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация аллерголога |
| Консультация детского психолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Классификация
В основе классификации кальциноза лежат различные факторы, в соответствии с которыми выделяют:
физиологический и патологический кальциноз; по механизму кальциноза: метастатический; дистрофический и метаболический; по распространенности: системный (генерализованный) и локальный (местный); по локализации отложения солей кальция: клеточный и внеклеточный; по преимущественной локализации выделяют: кальциноз кожи, кальциноз структур головного мозга, кальциноз клапанов сердца, кальциноз легких, кальциноз почек, сосудистый кальциноз (кальциноз венечных артерий, кальциноз коронарных артерий), кальциноз внутрисекреторных органов, кальциноз опорно-двигательного аппарата и др.
Обсуждение
64-МСКТ сосудов и сердца — это новые революционные возможности для врачей интервенционной медицины, , и ангиологов, позволяющие неинвазивно, без госпитализации, в считанные минуты получать изображения сосудов любой локализации диаметром от 0,1 до 0,3мм , с максимальным комфортом для пациента.
Помимо анатомо-топографической точности, 64-спиральная КТ дополнительно оценивает функциональные способности миокарда, что поможет врачу в выборе тактики лечения и определения прогноза заболевания.
В настоящее время, с появлением 64 МСКТ снизится необходимость в проведении диагностических КАГ и ААГ для изучения состояния коронарных и периферических артерий, это значительно уменьшит количество проводимых инвазивных исследований.
64 МСКТ расширяет диагностические возможности для врачей всех специальностей, так как не секрет, что многие специалисты не направляют пациентов на инвазивные обследования, опасаясь осложнений и дискомфорта, связанных с выполнением интраваскулярных манипуляций. Пациенты, у которых проведение стресс-тестов невозможно или получены сомнительные результаты, применение 64-МСКТ позволит точно диагностировать поражение венечных артерий сердца, что позволит исключить массу кардиалгий, скрывающихся под маской ишемической болезни . В то же время, выявленное атеросклеротическое поражение сердечно-сосудистой системы, позволит более эффективно проводить консервативное, и, при необходимости, хирургическое лечение (ангиопластика и АКШ).
Современная 64 мульти-спиральная компьютерная томография не уступает инвазивным методам (КАГ и ААГ) в диагностике заболеваний периферических и коронарных артерий, имея при этом ряд неоспоримых преимуществ, таких как:
1. неинвазивность
2. отсутствие необходимости в госпитализации
3. возможность анатомо-функциональной оценки
4. скорость в получении визуальной информации
5. удобство для пациента
Новейший метод визуализации сосудистого русла, не отрицает использование проверенных временем инвазивных методов, которые составляют «золотой стандарт» диагностики, а является достойной им альтернативой. 64 МСКТ — это новый помощник для врача-клинициста, включающий в себя возможности других методов диагностики: УЗИ, МРТ и ангиографии.
Помимо изучения сердечно-сосудистой системы, 64 МСКТ позволяет детально обследовать и другие системы организма с возможностью реконструкции полых органов, то есть проведение виртуальной бесконтактной колоно- или бронхоскопии. Но, в сравнении с менее скоростными 16-ти или 32-ти МСКТ, значительного превосходства при этом не отмечено.
Дальнейшее развитие инновационных технологий приведет к созданию 128- и 256-МСКТ, которые будут иметь еще более высокую степень диагностической ценности , но с возрастанием количества спиралей значительно увеличивается лучевая нагрузка на исследуемого.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Инструментальная диагностика
Первым шагом в диагностике кальциноза является анализ крови. Он покажет уровень кальция, но поскольку повышенные значения могут указывать также на другие патологические изменения, пациенту назначают дополнительные анализы, такие как:
- Ультразвук. Он помогает диагностировать кальциноз, но не позволяет определить степень тяжести заболевания.
- МРТ (магнитно-резонансная томография) дает информацию о локализации болезни.
- Рентгенография. Он используется для определения расположения известняковой плитки.
- Аортография.
- УЗИ сердца.
- Катетеризация сердца.
- Компьютерный объем электронных пучков (EBCT), который позволяет качественно оценить кальцификацию.
- Двумерный ECHOCG, который обеспечивает визуализацию кальциноза.
Есть много устройств для диагностики заболевания кальцификации. Но потому что смертность этого заболевания высока, врачи не перестают искать новые способы диагностики и улучшения существующих методов.
Очень важно определить степень продвижения кальциноза у беременных женщин, потому что это заболевание относится не только к кровеносным сосудам, но и подшипникам. По этой причине возникают проблемы во время родов.
Что это за болезнь
В организме человека содержится 1 кг кальция. Причем 99% его содержится в костных тканях, а 1% — в виде раствора. Если произойдет сбой и это соотношение будет нарушено, у человека разовьется кальциноз. Как правило, это происходит, когда в организме слишком много кальция и он не выводится естественным путем.
Распространено мнение, что кальций — полезный элемент. Верно, но все хорошо в меру. Итак, что такое кальциноз и каковы его симптомы?
Поражение сосудов этим заболеванием происходит по следующей схеме:
- Соли кальция переходят из растворенного состояния в кристаллическое и откладываются на стенках сосудов.
- Со временем вся их внутренняя часть, вплоть до аорты и коронарных артерий, становится «фарфоровой».
- В результате сосуды теряют эластичность и становятся очень хрупкими. В таком состоянии кровеносные сосуды могут разорваться в результате резкого повышения артериального давления.
Что провоцирует / Причины Нефрокальциноза:
Среди причин, вызывающих первичный нефрокальциноз, называют:
- состояния, при которых в организм попадает слишком много кальция (семейная и идиопатическая гиперкальциемия новорожденных, гипервитаминоз D, синдром Бернетта, синдром Лайтвуда—Фанкони, болезнь Аддисона, саркоидоз, излишнее интравенозное введение солей кальция)
- состояния, при которых происходит мобилизация кальция из костей (опухоли костей и некоторых органов, гиперпаратиреоз, миеломная болезнь, метастазы опухолей в кости, посткастрационный и кортикостероидный остеопороз, постклимактерический остеопороз, остеомиелит, множественные переломы костей, болезнь Педжета, нейроплегия, иммобилизация, тиреотоксикоз)
- гипофосфатазия (нарушается связывание кальция в костях)
- оксалоз, цистиноз, кальцифилаксия, при которых в тканях откладывается ненужный там в норме кальций
- тубулопатии и различные болезни, которые протекают с ацидозом (хронический канальцевый ацидоз Баттлера — Олбрайта, преходящий канальцевый ацидоз Лайтвуда, окулоцереброренальный синдром Лоу, глюкозо-фосфатаминоацидурия де Тони — Дебре — Фанкони, гиперхлоремический ацидоз, респираторный ацидоз)
Вторичный нефрокальциноз: причины
Среди наиболее вероятных причин называют:
- радиационный нефросклероз
- ишемический кортикальный некроз почек
- злоупотребление сульфаниламидами, тиазидовыми диуретиками, фенацетином, этакриновыми диуретиками, антраниловыми диуретиками
- бесконтрольное применение амфотерицина
- отравление солями ртути
Нефрокальциноз может быть вызван почечными и внепочечными нарушениями кислотнощелочного баланса. В основном это метаболический и респираторный ацидоз, в редких случаях это метаболический алкалоз. При этих заболеваниях повышается уровень кальция в крови, повышается его экскреция с мочой. Степень кальциурии может быть максимум 400—600 миллиграмм за 24 часа.
Лечение и прогнозы
Так как точные причины развития ККА до сих пор неясны, профилактическая терапия отсутствует. Рекомендовано систематическое наблюдение пациента, если нет другой симптоматики и жалоб на сердечные боли, а обнаруженные кальцинаты не закрывают просвет сосудистого канала более чем на 60%. При присоединении иных сердечно-сосудистых аномалий подбирается терапия с учетом полного диагноза. В качестве медикаментозной поддержки применяются антиангинальные, антиаритмические средства, гиполипидемики.
Если наблюдается крупный конкремент, закупоривающий диаметр канала от 75% и более, решается вопрос о малоинвазивном хирургическом удалении бляшки. Лучше всего помогает коронарное стентирование, не травмирующее пациента и расширяющее сосуд имплантационным способом. Также обнаружено положительное влияние статинов и эстрогенов на нормализацию метаболизма, что ведет к уменьшению бляшек. Фитопрепараты и витамины также благотворно сказываются на метаболизме.
При статичном течении и отсутствии других факторов риска коронарный кальциноз не представляет опасности для жизни, поэтому прогноз в большинстве случаев считается благоприятным. Благодаря хорошо разработанной методики малоинвазивного изъятия крупных бляшек и сосудистого просвета удается улучшить прогнозы пациентов, страдающих иными болезнями СС-системы.
Текст, представленный на странице, не может рассматриваться с научно-медицинской точки зрения, так как не содержит специализированного мнения. Если Вами обнаружены симптомы кальциноза коронарных артерий, обратитесь к кардиологу и запишитесь на комплексное обследование.
Источники информации:
1. Кальциноз коронарных артерий — современное состояние проблемы/ В.Б. Симоненко, А.Ю. Екимовских, И.В. Долбин// Клиническая медицина. — 2013.
2. Коронарный кальциноз как фактор риска развития инфаркта миокарда: случай из практики/ Ф.Д. Ахматова, З.Ю. Курбатова, Л.С. Аронов, С.Х. Галачиева и др.// Вестник РГМУ. — 2013.
3. Особенности эндоваскулярного лечения кальцинированных поражений коронарных артерий/ А.М. Бабунашвили, Д.С. Карташов// Материалы ХХ Всероссийского съезда сердечно-сосудистых хирургов. — 2014.
4. Кальциноз коронарный артерий и аорты у больных с высоким риском развития сердечно-сосудистых осложнений и сниженной минеральной плотностью костной ткани/ З.Н. Бланкова, Н.С. Самсонова, И.В. Баринова, И.С. Федотенков// Кардиологический вестник. — 2018.
Диагностика
Для диагностики кальцинирующего тендинита плеча врач, прежде всего, изучит историю болезни и проведет физикальное обследование. Боль в плече может быть связана не только с кальцинирующим тендинитом, но и с другими заболеваниями. Поэтому, для постановки точного диагноза бывают, необходимы инструментальные исследования. Рентгенография позволяет визуализировать наличие депозитов кальция в сухожилиях. Но наиболее информативно для визуализации связок и сухожилий и наличия в них патологических изменений – МРТ (магнитно-резонансная томография). Визуализация кальцинатов с помощью рентгенографии или МРТ в динамике позволяет определиться с тактикой лечения (консервативное или оперативное лечение). Лабораторные исследования необходимы в тех случаях, когда необходимо дифференцировать это заболевание с воспалительными заболеваниями соединительной ткани.
Факторы риска развития атеросклероза
- гипертоническая болезнь (систолическое АД >140 мм рт. ст. диастолическое АД >90 мм рт. ст.),
- злоупотребление алкоголем,
- курение (наиболее опасный фактор),
- малоподвижный образ жизни,
- неправильное питание,
- наследственная предрасположенность,
- ожирение,
- повышение холестерина в крови (общий холестерин >5 ммоль/л, «плохой» холестерин >3 ммоль/л, a-холестерин >50 мг/дл,
- сахарный диабет,
- эмоциональное перенапряжение.
Столь высокая вероятность заболевания атеросклерозом требует своевременного оказания помощи лечебного и профилактического характера, ибо известно, что возраст человека определяется состоянием его сосудистого русла. В научно-популярной литературе, посвященной проблеме атеросклероза бытует выражение «чистка сосудов». Не являясь медицинским термином «чистка сосудов» определяет целый ряд чрезвычайно актуальных мероприятий по профилактике и лечению атеросклероза:
- здоровый образ жизни и предупреждение атеросклеротического процесса в сосудах,
- стабилизация течения атеросклероза при наличии его клинических проявлений за счет фармакологических средств,
- хирургическое восстановление проходимости сосудов при выраженных проявлениях атеросклероза.
Методика проведения исследования
МСКТ ангиография основана на технике сканирования в течение артериальной фазы во время быстрого пассажа контрастного вещества.
Специальной подготовки пациента к исследованию не требуется. Выполняется МСКТ в амбулаторном порядке. Больной находится в положении лежа на спине. После предварительного сканирования, необходимого для точного определения расположения интересующих органов в обследуемой области, внутривенно болюсом вводится контрастное йодсодержащее вещество, затем с небольшой задержкой начинается сканирование под контролем в течение чуть более 10 секунд, в дальнейшем полученные данные обрабатывает компьютер. Полное время исследования пациента занимает около 15-20 минут. Окончательные данные в дальнейшем доступны для анализа и построения 4-х мерных изображений.
Развитию метода способствовали:
1. высокая диагностическая ценность,
2. относительная простота выполнения,
5. скорость получения информации,
4. удобство для пациента (отсутствие необходимости в премедикации, в предварительной сдаче анализов и т.д.),
5. а также то, что МСКТ является первой неинвазивной техникой визуализации коронарных артерий, не требующей госпитализации, без риска интра — и послеопрерационных осложнений.
 |
| Рис.32. Методика проведения исследования |
Разновидности
В медицинской практике кальцинина разделена не только сложностью. Существуют его разновидности в зависимости от проявлений и причин возникновения. 4 типа этого заболевания отличаются:
- Замок.
- Универсальный.
- Дистрофический.
- Идиопатический.
Метастатический
Причиной этого типа является высоким уровнем кальция и витамина D. Заболевание приобретает импульс против ненормального функционирования внутренних органов:
- сердце;
- печень;
- кишечник;
- Почка.
Группа риска принадлежит как взрослыми, так и детям. В течение длительного периода времени заболевание не имеет особых симптомов.
Универсальный
Этот тип заболевания встречается у людей с повышенной чувствительностью к кальциеву. Болезнь проходит с четкими симптомами. Продолжай очень быстро.
Дистрофический
Оболочка известняка формируется в этом варианте. Он включает в себя сердце и другие внутренние органы, не позволяя им функционировать правильно. В результате развиваются различные другие заболевания у пациента.
Идиопатический
В группе риска появляются новорожденные. Следовательно, этот тип также называется врожденным. Причина идиопатического кальциноза является патология в развитии сердечно-сосудистой системы.
Хирургическое лечение
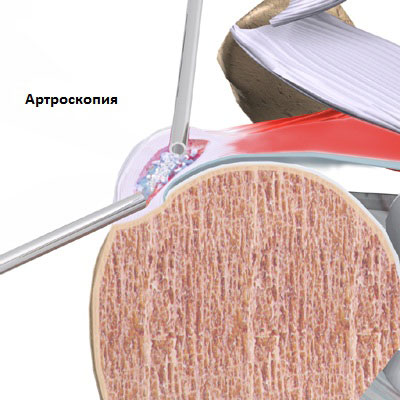
При неэффективности консервативного лечения и ухудшение функций плеча или наличие стойкого болевого синдром рекомендуется оперативное лечение. Как правило, хирургическое лечение проводится малоинвазивным атроскопическим методом, что позволяет пациенту не оставаться на ночь в хирургическом отделении. Хирург при атроскопической операции визуально определяет локализацию депозитов кальция в сухожилиях вращательной манжеты, удаляет их и промывает эту область, удаляются также свободные кристаллы кальция, которые могут раздражать окружающие ткани.
В редких случаях, бывает, необходима открытая операция. При такой операции до депозитов кальция доступ идет через разрез мышц связок с удалением части сухожилий. После удаления депозитов проводится сшивание мышц и сухожилий.
Симптоматика
Многие годы ККА протекает без заметных симптомов и манифестируется при достижении человеком 45-50-летнего возраста. Примерно к этому времени образуется обширное обызвествление венечных артерий, сужение их просвета и развитие ишемических проявлений. Нередко присоединяются и другие сердечно-сосудистые заболевания. Специфических признаков у патологии нет, поэтому пациенты высказывают жалобы на обще-сердечные симптомы.
Среди проявлений аномалии выделяют следующее:
- ноющие, сжимающие боли в области груди;
- усиление дискомфорта в перикарде после нагрузок и эмоциональной встряски;
- большая периодичность неприятных ощущений с продолжением боли от нескольких минут до нескольких часов.
Среди сопутствующих признаков отмечается высокая утомляемость и слабость, падение способности к труду, систематически появляется головокружение, снижается уровень памяти из-за постоянного кислородного голодания мозга. На фоне патологического отложения кальция в мягких тканях сосудов наблюдается его вымывание из костей. Больные часто страдают остеопорозом, жалуются на болезненность в опорно-двигательном аппарате.
Лечение Нефрокальциноза:
Нужно как можно раньше ликвидировать причину нарушения обмена кальция в организме. При дегидратации яжелой степени делают вливания вливание раствора гидрокарбоната или цитрата натрия, цитрата и аспарагината калия при ацидозе, а при алкалозе делают вливания хлорида натрия и аммония.
Если гиперкальциемия умеренно выражена, больному советуют придерживаться схемы питания продуктами, в которых малое количество кальция или вовсе его нет. Приписывают витамин В6 и вливание раствора сульфата магния. Лечения острой гиперкальциемии заключается во вливании раствора сульфата магния, фосфата натрия, ЭДТА-натрия. Врачи могут назначить введение тирокальцитонина или преднизолона.
Лечение прогрессирующей почечной недостаточности проводится обязательно с гемодиализом
Важно адекватно лечить пиелонефрит, который вызывает прогресс недостаточности почек. При вторичном нефрокальцинозе важно выявить и вылечить основную болезнь, которая выступает этиологическим фактором
Прогноз при эффективном лечении в начале болезни хороший. Неблагоприятный прогноз у больных с прогрессирующим нефрокальцинозом, потому что в запущенных случаях возникает уремия, угрожающая здоровью и жизни больного.
Патогенез (что происходит?) во время Нефрокальциноза:
Патогенез кальцинозов
Матрица для солей кальция внутри клеток – лизосомы и митохондрии. Вне клеток это — коллагеновые и эластические волокна плюс гликозаминогликаны основного вещества межуточной ткани. Соли кальция могут откладываться в форме зерен, очагов извести, которые распространены более или менее в разных случаях. В участках с известью может формироваться костная ткань, а вокруг нее будет воспаление и фиброзная капсула.
В патогенезе кальцинозов играют роль местные и общие факторы. Потому формы кальциноза, помимо критерия места нахождения обызвествлений, выделяют по патогенетическим факторам. Обызвествление может быть метастатическим, метаболическим и дистрофическим, которое известно также как (петрификация).
Патогенез нефрокальциноза
К почкам происходит ненормально большой приток кальция, он накапливается в клетках эпителия почек человека. Когда внутриклеточного кальция собирается слишком много, возникают явления дистрофии клеток. Отложившийся кальций попадает в интерстициальное пространство или в просвет канальцев. При этом процессе формируются цилиндры, которые перекрывают канальцы, потому происходит их дилатация и атрофия. Солевые депозиты в интерстиции вызывают лимфопролиферативную реакцию, далее возникает нефросклероз.
При нефрокальцинозе происходит инфицирование и образование камней, потому эта болезнь становится истоком пиелонефрита и/или гидронефроза. Патогенез первичного нефрокальциноза у детей и взрослых характеризуется тем, что сначала происходит поражение проксимального отдела нефрона, а клубочек и дистальный отдел поражаются позже. Если нефрокальциноз вторичный, то кальций откладывается одновременно и в дистальном отделе нефрона.
Процесс развития недуга
Часто в основе развития этого заболевания лежит ревматический вальвулит. В этом случае на сморщенных и прилегающих створках митрального клапана появляются кальцинированные наросты. Они блокируют открытие аорты.
Кальциноз поражает одновременно несколько сегментов сердечно-сосудистой системы. Наиболее распространены аорта, клапаны и коронарные сосуды.
Специалисты классифицируют это заболевание по трем степеням сложности:
- Класс 1. Характеризуется более активной функцией левого желудочка. Кровь полностью изгоняется из сердца, что приводит к пластификации стенок желудочков, неспособных растягиваться.
- Этап 2. На этом этапе желудочек меняет свое поведение и оставляет все больше и больше крови, так как придатки не позволяют ей полностью вырваться. Увеличивается сократительная функция. Изменяется дуга аорты, что также влияет на качество кровотока.
- 3 стадия характеризуется ослаблением сердечной мышцы и возникновением стеноза аорты (стеноза).
Первую стадию заболевания сложно диагностировать. Давно срабатывает аортальный клапан, благодаря чему организм привыкает к этому сбою и пациент не жалуется на недомогание. Поэтому переход ко второй стадии болезни проявляется с прогрессирующей интенсивностью. Лечение стадии 3 в основном проводится хирургическим путем.
Симптомы
Симптоматика кальциноза определятся его локализацией и распространенностью/выраженностью патологического процесса. На ранних стадиях патологического отложения солей кальция в тканях различных органов какие-либо специфические симптомы отсутствуют. Косвенно на кальциноз могут указывать повышенная утомляемость, общая мышечная слабость, эмоциональная нестабильность, небольшая сонливость, изменения веса, дегидратация, ослабление иммунитета, нарушения сна, склонность к аллергическим реакциям. Нарастание кальцификации тканей тех или иных структур органов и сосудов уже проявляется клинически.
Как правило, кальциноз манифестирует симптоматикой того заболевания, в патогенезе которого существенную роль играют процессы выпадения солей кальция и их постепенное накопление в клетках/межклеточном веществе того или иного органа или ткани. Например, кальциноз аортального клапана манифестирует симптоматикой кальцинированного аортального стеноза; кальциноз сосудов — симптомами атеросклероза; кальциноз тканей почек — клиническими проявлениями нефрокальциноза, отложения солей кальция в веществе структур головного мозга (коры полушарий мозга, зубчатых ядер, мозжечка базальных ганглиев) манифестирует различного рода неврологической симптоматикой (болезнь Фара), метаболический кальциноз кожи — появлением в дерме/подкожной клетчатке единичных/множественных твердых узелков в области крупных суставов и др.








