Недостаточность митрального клапана (митральная недостаточность)
Содержание:
- Введение
- Об анатомии и норме
- Митральная регургитация (недостаточность митрального клапана)
- Причины митральной регургитации
- Симптомы митральной недостаточности
- Диагностика митральной регургитации
- Лечение сердечно-легочной недостаточности
- Диагностика сердечной недостаточности
- Лечение
- Реабилитация после лечения недостаточности трикуспидального клапана у детей
- Диагностика
- Статистика и прогноз лечения недостаточности трикуспидального клапана у детей в Израиле
- Литература
- Современные методы лечения недостаточности трикуспидального клапана у детей в Израиле
- 4.Диагностика и лечение регургитации митрального клапана
- В чем опасность ПМК
Введение
Дисплазия соединительной ткани (ДСТ) – наследственные нарушения мультифакториальной природы, объединенные в синдромы и фенотипы на основе общности внешних и/или висцеральных признаков и характеризующиеся многообразием клинических проявлений: от доброкачественных субклинических форм до развития полиорганной и полисистемной патологии с прогредиентным течением. Диспластические изменения могут быть обусловленными и воздействием экзогенных факторов: неблагоприятной экологической обстановки, неадекватного питания и стрессов. В формировании ДСТ доказанной считается роль нарушений магниевого обмена в организме .
Частота пролапса митрального клапана (ПМК) как варианта ДСТ варьируется в популяции в пределах от 1,8 до 38 % в зависимости от метода обследования, используемых критериев диагностики и обследуемого контингента . Среди пациентов с ПМК преобладают женщины, особенно в возрасте 20–29 лет, у мужчин ПМК чаще отмечается в 30–39 лет.
Вопрос о развитии разнообразных серьезных осложнений среди больных ПМК крайне актуален, т. к. это лица молодого и трудоспособного возраста. Самым грозным осложнением является внезапная смерть, частота которой составляет 1,9 : 10000
Этот показатель намного меньше смертности от других сердечно-сосудистых заболеваний, но с учетом высокой распространенности ПМК в популяции данная проблема является чрезвычайно важной . В большинстве случаев внезапная смерть связана с предшествующей желудочковой тахикардией или с острой левожелудочковой недостаточностью вследствие разрыва хорд
К факторам риска внезапной смерти при ПМК относят женский пол, гемодинамически значимую митральную регургитацию III–IV степеней, удлинение интервала QT, нарушения реполяризации, ЭхоКГ-критерии миксоматозной дегенерации створок митрального клапана, наличие в анамнезе синкопе, а также случаи внезапной смерти среди родственников .
Следующее место по степени тяжести занимают различные неврологические осложнения, особенно такие опасные, как преходящие нарушения мозгового кровообращения и ишемические инсульты. Установлено, что при ПМК частота ишемического инсульта составляет 2–5 %, а транзиторные ишемические атаки выявляют среди 20 % больных . С другой стороны, у больных с ишемическим инсультом ПМК был обнаружен в 8,4–38,0 % случаев .
Считается, что причиной неврологических осложнений ПМК является тромбоэмболия миксоматозно измененных створок митрального клапана, которая служит основой формирования микро- и макротромбов и/или изменения системы гемостаза .
У 3,6–6,0 % пациентов с ПМК развивается инфекционный эндокардит, вероятно связанный с миксоматозной дегенерацией пролабирующих створок митрального клапана .
Установлено, что выраженность клинической симптоматики у пациентов с ПМК помимо дисфункции вегетативной нервной системы (ВНС) зависит и от дефицита магния . Отмечено, что дефицитом магния при ПМК обусловлены такие симптомы, как сердцебиение, боль в левой половине грудной клетки, парестезии и липотимия, выраженность которых существенно уменьшалась после лечения препаратами магния . При ПМК гипомагниемия играет важную этиопатогенетическую роль в развитии аритмий сердца , особенно желудочковых экстрасистолий, и удлинении интервала QT , нейропсихических нарушений, утомляемости, депрессии , низкой толерантности к физической и эмоциональной нагрузке , тромбоэмболических осложнений . В литературе имеются сведения о том, что дефицит магния способствует повышению уровня катехоламинов плазмы крови .
В настоящее время содержание магния определяют в биологических жидкостях (крови, моче), биопсийном материале (скелетной мускулатуре), волосах .
Термин “гипомагниемия” отражает уменьшение концентрации магния в плазме крови менее 0,7 ммоль/л . Показано, что гипомагниемия у больных ПМК ассоциируется с повышенной экспрессией антигена Bw35 системы HLA, носители которого характеризуются патологическим ответом на вирус гриппа с низкой цитотоксичностью . Отмечается обратно пропорциональная связь повышенного титра антител с концентрацией магния в эритроцитах. Доказано, что при ПМК на фоне дефицита магния повышена частота инфекционных заболеваний, возбудителем которых является Candida albicans . Установлено, что наблюдаемый при ПМК дефицит магния приводит к повышению уровня гистамина в крови, обладающего иммуносупрессивным действием .
Об анатомии и норме
Митральный клапан располагается между левым предсердием и левым желудочком. При сокращении левого предсердия кровь из него поступает в левый желудочек. Затем сокращается левый желудочек, и кровь поступает в аорту. Ток крови из левого желудочка в левое предсердие блокируется митральным клапаном.
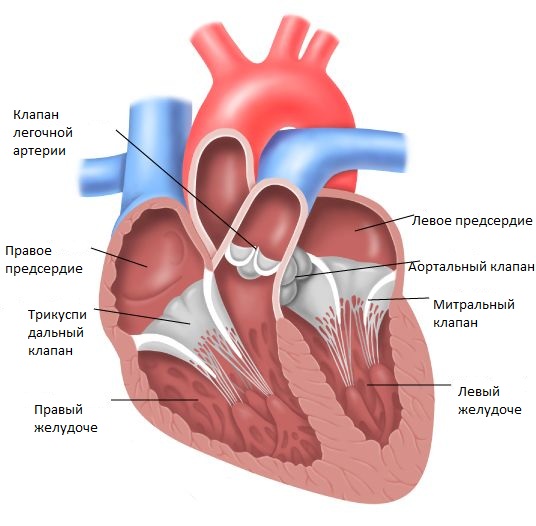 На картинке представлена нормальная анатомия сердца
На картинке представлена нормальная анатомия сердца
Митральная регургитация (недостаточность митрального клапана)
В некоторых случаях, митральный клапан смыкается недостаточно или его створки прогибаются в полость левого предсердия, что приводит к поступлению крови из полости левого желудочка в левое предсердие.
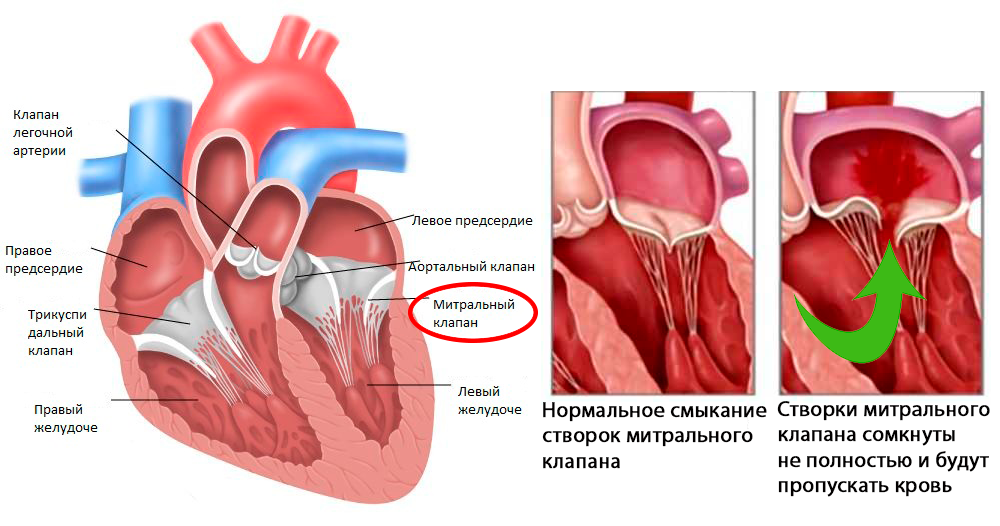
Причины митральной регургитации
В норме, незначительная митральная регургитация встречается и у здоровых. По некоторым данным она встречается у 70% людей. Выраженная (от умеренной до тяжелой) недостаточность митрального клапана наблюдается в следующих случаях:
- Пролапс митрального клапана
- Перенесенный инфекционный эндокардит
- Врожденный порок сердца
- Приобретенный порок сердца (например, вследствие ревматизма)
- Перенесенный инфаркт миокарда
- Травма грудной клетки
- т.н. относительная митральная недостаточность, возникшая вследствие расширения левых отделов сердца.
Осложнения митральной недостаточности
- Гипертрофия (увеличение мышечной массы) и дилатация (расширение) полостей сердца
- Сердечная недостаточность
- Нарушения ритма сердца (мерцательная аритмия)
- Легочная гипертензия
Симптомы митральной недостаточности
Непосредственно, митральная недостаточность не имеет симптомов, кроме шума в сердце, который может выслушать врач. Зависимости интенсивности шума от выраженности недостаточности нет. Появление симптоматики связано с осложнениями митральной ругргитации: сердечной недостаточностью и мерцательная аритмия.
Диагностика митральной регургитации
Ультразвуковое исследование сердца подтверждает или опровергает диагноз, а так же позволяет определить степень митральной недостаточности. Остальные исследования направлены на оценку состояния организма, выявление дополнительных факторов риска и возможных осложнений заболевания. Вероятнее всего врач предложит Вам провести следующие исследования:
- ЭКГ
- Холтеровский мониторинг
- Рентгенографию органов грудной клетки
- Нагрузочную пробу (например, велоэргометрия)
- Биохимическое исследование крови
- Общий анализ крови
Обычно незначительная и умеренная митральная недостаточность не нуждаются в каком-либо лечении. При выраженной и тяжелой митральной недостаточности проводят оперативное лечение: протезирование или пластика митрального клапана. Медикаментозное лечение показано при осложнениях митральной недостаточности.
Лечение сердечно-легочной недостаточности
Терапия острой сердечно-легочной недостаточности, обусловленной ТЭЛА, осуществляется в условиях ОРИТ. Важнейшими составляющими лечения служат оксигенотерапия, купирование болевого приступа, проведение тромболитической терапии (урокиназа, стрептокиназа, тканевой активатор плазминогена), антикоагулянтной (гепарин, варфарин) и антиагрегантной терапии (пентоксифиллин). В некоторых случаях показана хирургическая тактика – тромбоэмболэктомия из легочной артерии.
При сердечно-легочной недостаточности, развившейся на фоне бронхолегочной патологии, принципы терапии определяются основным заболеванием. Так, в случае ХОБЛ и бронхиальной астмы применяются бронхолитические, муколитические, отхаркивающие средства; при туберкулезе легких – специфические противотуберкулезные антибиотики; при интерстициальных болезнях легких — глюкокортикоиды, цитостатики, интерферон и т. д.
На всех этапах терапии сердечно-легочной недостаточности осуществляются ингаляции кислорода. С целью снижения легочного сосудистого сопротивления и давления в легочной артерии используются вазодилататоры (теофиллин, антагонисты кальция, нитраты, ингибиторы АПФ). Пациентам с отечным синдромом назначаются диуретики под контролем водно-электролитного равновесия и КЩС. Вопрос о целесообразности назначения сердечных гликозидов при сердечно-легочной недостаточности остается спорным. В качестве паллиативной меры используются повторные кровопускания, на время улучшающие состояние больного.
Больным с рефрактерной к консервативному лечению легочной гипертензией могут выполняться оперативные вмешательства: баллонная предсердная септостомия, симпатэктомия, редукция легочной ткани, трансплантация легких или комплекса «сердце-легкие».
Прогноз и профилактика сердечно-легочной недостаточности
Прогноз при развитии сердечно-легочной недостаточности очень серьезен. Острое легочное сердце представляет непосредственную угрозу жизни больного. Хроническая сердечно-легочная недостаточность носит прогрессирующий характер. Продолжительность жизни пациентов с хроническим ЛС в стадии декомпенсации не превышает 2,5–5 лет. После трансплантации легких 3-летняя выживаемость составляет 55-60%.
Первичная профилактика сердечно-легочной недостаточности состоит в своевременном распознавании и лечении причинных заболеваний, отказе от курения, исключении факторов риска, способствующих обострению ХНЗЛ.
Диагностика сердечной недостаточности
Если у вас есть симптомы сердечной недостаточности, врач попросит вас подробно их описать, после чего проведёт осмотр. Скорее всего, доктор предложит вам дополнительно снять ЭКГ и измерить жизненную ёмкость лёгких при помощи прибора, который называется спирометр (это позволит сказать определённо, вызвана ли одышка ХСН или каким-либо заболеванием лёгких). При подозрении на сердечную недостаточность также могут быть назначены дополнительные исследования.
Анализы крови при сердечной недостаточности
Анализы крови помогут определить, не вызваны ли ваши симптомы другим заболеванием, например, анемией, диабетом, патологией щитовидной железы, болезнью почек или печени. Высокое содержание холестерина в крови часто связывают с коронарной болезнью сердца, которая может привести к сердечной недостаточности.
Также вашу кровь проверят на наличие веществ под названием натрийуретические гормоны. Если сердце испытывает слишком большую нагрузку, оно будет выделять их в кровь. Анализ позволит выявить их повышенное содержание в крови. Также это исследование показывает, насколько тяжела сердечная недостаточность. Чем выше их содержание в крови, тем тяжелее ХСН.
Эхокардиограмма для диагностики ХСН
Эхокардиограмма (ЭхоКГ), — это исследование, позволяющее подробно рассмотреть строение вашего сердца. Через грудную стенку пропускаются безвредные высокочастотные звуковые волны, которые отражаются от сердца и формируют его изображение (подобно тому, как врач рассматривает плод при УЗИ во время беременности).
Во время исследования вы будете лежать на левом боку, заведя левую руку за голову. На грудь нанесут специальный гель и будут прикладывать к ней ультразвуковой зонд (записывающее устройство) в различные точки между рёбрами. Зонд будет улавливать отражения звуковых волн от сердца и отображать их на мониторе в виде подробного изображения структуры вашего сердца. Это изображение называется эхокардиограммой.
Эхокардиограмма даёт много полезной информации о сердце:
- как работают сердечные клапаны, нет ли нарушения в их строении;
- как сердце прокачивает кровь (когда сердце сокращается, оно заставляет кровь циркулировать по организму — это называется систолической функцией);
- как сердце расслабляется между сокращениями (в этот период сердце наполняется кровью — это называется диастолической функцией);
- нет ли отверстий в стенках между камерами сердца, через которые кровь может перетекать из одной половины сердца в другую.
Самое главное, что можно узнать из эхокардиограммы — это насколько хорошо прокачивает кровь одна из камер сердца — левый желудочек. Именно благодаря его работе обогащённая кислородом кровь во время сердечного сокращения разносится по всему организму. Показатель под названием фракция выброса левого желудочка (ФВЛЖ) обозначает, сколько крови, наполняющей левый желудочек, выталкивается в аорту при сокращении сердечной мышцы. Так, у здорового человека при сердечном сокращении выкачивается около 60% крови, наполняющей левый желудочек. Если ФВЛЖ ниже 40% — сердце явно работает с нарушениями.
Иногда врач может назначить вам особые типы эхокардиограмм. Они описаны ниже.
Стресс-эхокардиография позволяет посмотреть, как хорошо работает сердце, находясь под дополнительной нагрузкой. Например, вы можете бежать на беговой дорожке, выполнять упражнение на велотренажёре либо вам могут ввести специальное вещество, увеличивающее частоту пульса.
Некоторым больным с подозрением на сердечную недостаточность назначают исследование, которое называется чреспищеводная эхокардиография.
Ультразвук плохо проходит сквозь лёгкие, что может затруднить визуализацию сердца через стенку грудной клетки. Однако сердце находится прямо перед пищеводом. Через рот можно ввести тонкую трубку с ультразвуковым зондом на конце, чтобы гораздо подробнее рассмотреть строение сердца. Перед исследованием вам могут дать лёгкое успокоительное, чтобы помочь расслабиться, а также нанести обезболивающее вещество в виде спрея на заднюю стенку горла.
Лечение
Терапия смешанная. Зависит от этапа.
1 стадия. При ПМК легкой степени оказано динамическое наблюдение. Врачи не возьмутся назначать операцию до усугубления состояния. Возможен спонтанный регресс или стагнация, стабилизация отклонений на определенном уровне. В такой ситуации курация вовсе не нужна.
Эффективно изменение образа жизни:
- Отказ от курения, алкоголя, вредных привычек вообще.
- Нормализация рациона. Конкретных рекомендаций универсального плана нет, можно все, но в меру. Основу меню составляют овощи, фрукты, крупы, кисломолочные продукты и белок в разных видах.
- Сон 8 часов за ночь.
- Минимум стрессов.
2 стадия. Требует медикаментозной помощи и опять же динамического наблюдения. Минимальные признаки прогрессирования — основание для терапии оперативными способами.
Среди препаратов:
Антигипертензивные средства. Многообразны по характеру
Назначаются врачом.
Сердечные гликозиды, но с осторожностью. Возможен инфаркт или остановка работы мышечного органа.
Антиаритмические
Амиодарон, Хиндин и прочие.
Минеральные комплексы, препараты для восполнения калия, магния.
3 стадия. Требует планового хирургического лечения. Применяется протезирование митрального клапана. Это основная методика в запущенной фазе патологического процесса.
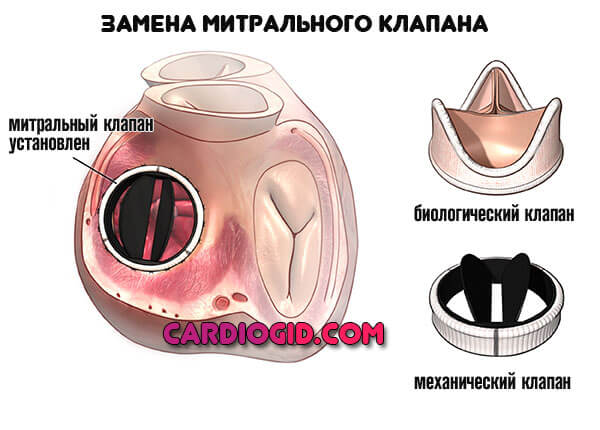
До начала вмешательства рекомендуется нормализовать состояние пациента, сделать это можно все теми же медикаментами. Контроль за положением вещей постоянный, каждые 1-2 месяца ЭКГ, ЭХО и объективная рутинная оценка.
4 стадия. Не имеет перспектив для излечения. Помощь паллиативная, единственный шанс восстановления — трансплантация сердца, но доноров мало, поэтому вероятность почти нулевая.
Каждая фаза требует собственного подхода. Чем позднее и запущеннее, тем труднее, врачи вынуждены проявлять большую изобретательность.
Реабилитация после лечения недостаточности трикуспидального клапана у детей
Восстановительный период проходит в специализированном реабилитационном отделении МЦ «Хадасса». Здесь применяют современный подход и инновационные технологии, которые способствуют скорейшему выздоровлению и возвращению к полноценной жизни.
Для профилактики негативных последствий при выписке израильские кардиологи рекомендуют соблюдать некоторые требования:
- выполнять все указания врача;
- отказаться от самолечения;
- исключить самостоятельную отмену лекарств или изменение их дозировки;
- после полного восстановления заняться закаливанием ребенка.
Оснащение центра реабилитации позволяет комфортно пребывать в нашем учреждении как детям, так и их сопровождающим.
Диагностика
Проводится врачом-кардиологом. Обследование представляет определенные сложности на данном этапе. Симптомов еще мало, клиническая картина может полностью отсутствовать. Потребуется тщательное ведение человека.
Какие методики используется:
- Устный опрос больного на предмет жалоб.
- Сбора анамнеза. Образ жизни, семейная история, прочие моменты, в том числе вредные привычки.
- Измерение артериального давления, частоты сердечных сокращений. Оба показателя в норме или незначительно изменены.
- Суточное мониторирование. Регистрируется как АД, так и ЧСС в течение 24 часов. В динамике можно получить куда больше данных, тем более, если пациент продолжает обычную повседневную деятельность.
- Электрокардиография. Используется для оценки функциональной активности кардиальных структур. Отклонений не много, бывает нет вообще.
Эхокардиография. Ультразвуковой способ оценки сердечнососудистой системы. Основной путь диагностики пролпаса митрального клапана.
- Аускультация. Выслушивание сердечного звука. Диагноз ПМК выставляется в том числе на основе синусового шума — так проявляется обратный ток крови.
- МРТ по мере необходимости.
Патологический процесс определяется относительно просто. Достаточно эхокардиографии. Остальные способы направлены на установление степени тяжести и осложнений.
Статистика и прогноз лечения недостаточности трикуспидального клапана у детей в Израиле
Выявленная в первые годы жизни неполноценная работа клапана — чаще всего врожденная аномалия (органическая) и, как правило, не изолированная.
Приобретенная форма (относительная или функциональная, не связанная с деформацией створок клапана) обусловлена заболеваниями, вследствие которых развиваются ревматические патологии. Такое поражение распознается в 15 – 30 % случаев.
У ребенка с выраженной недостаточностью трикуспидального клапана, особенно в сочетании с другими тяжелыми патологиями миокарда, развиваются серьезные осложнения, требующие незамедлительного лечения, которое успешно проводится в лучшей клинике Израиля «Хадасса». Кроме того, корректирующие или терапевтические мероприятия обязательны для всех разновидностей ВПС.
|
В противном случае после постановки диагноза редко преодолевается пятилетний порог выживаемости. |
Прогноз терапии зависит от выраженности обратного кровотока (выделяют 4 степени), поражения самого миокарда, тяжести сопутствующих осложнений. Богатый опыт и профессиональные навыки врачей нашего медцентра позволяют адекватно оценить состояние маленького пациента и, если это целесообразно, подобрать эффективное медикаментозное лечение. Но перспективность методики считается недолговременной, так как лекарственное воздействие способно стабилизировать самочувствие, не исключая прогрессирование болезни. Процент смертности остается высоким.
Без своевременной помощи кардиохирургов могут развиться не только застойные явления в организме, но и необратимые процессы.
Хирургическое вмешательство на открытом сердце сопровождается повышенным риском, но имеет более благоприятные прогнозы. Летальность после операций составляет 1 – 3 %, причем у пластики этот показатель ниже, чем у протезирования (около 14 % от общего числа).
Литература
- 1. Reimold SC, Rutherford JD. Clinical practice. Valvular heart disease in pregnancy. N Engl J Med 2003;349:52-9.
- 2. Bonow RO, Carabello BA, deLeon AC, et al. ACC/AHA guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on management of patients with valvular heart disease). J Am Coll Cardiol 1998;32:1486-588.
- 3. Qasqas SA, McPherson C, Frishman WH, et al. Cardiovascular pharmacotherapeutic considerations during pregnancy and lactation. Cardiol Rev 2004;12:201-21.
- 4. Myerson SG, Mitchell AR, Ormerod OJ, et al. What is a role of balloon dilatation for severe aortic stenosis during pregnancy? J Heart Valve Dis 2005;14:147-50.
- 5. Ginsberg JS, Chan WS, Bates SM, et al. Anticoagulation of pregnant woman with mechanical heart valves. Arch Intern Med 2003;163: 694-8.
- 6. Elkayam U, Bitar F. Valvular heart disease and pregnancy part I: native valves. J Am Coll Cardiol 2005;46:223-30.
- 7. Stout KK, Otto CM. Pregnancy in women with valvular heart disease. Heart 2007;93:552-558.
Современные методы лечения недостаточности трикуспидального клапана у детей в Израиле
Детским кардиологическим отделением при «Хадассе» руководит доктор Азария Рейн. После получения высшего медицинского образования в Еврейском университете стажировался в клинике «Шаарей Цедек». Получив ученую степень, стал университетским профессором в Иерусалиме и Гарварде. Постоянный член ученого совета Израиля, занимается научными изысканиями.
Кардиохирургия находится под руководством профессора Эльдада Эреза, обладателя двух высших квалификаций, специализирующегося на терапии врожденных пороков у детей. Стажировка будущего доктора медицины проходила в Хайфе и Бейлинсоне, ординатура — в Атланте (США), где врач освоил технологию трансплантации сердца. Эрез обучает студентов-медиков в Тель-Авиве и Иерусалиме, автор научных трудов.
Первый день после госпитализации в стационар отводится для осмотра, изучения анамнеза, составления документации на иврите. На протяжении всего пребывания в больнице маленький пациент и его родители сопровождаются русскоговорящим консультантом.
Лечение при недостаточности трикуспидального клапана у детей подбирается строго в индивидуальном порядке и зависит от степени регургитации кровотока (1, 2, 3 или 4):
- 1 — едва различимый заброс или касание трехстворчатого клапана;
- 2 — обратный выброс определяется на отрезке в 2 см от атриовентрикулярного отверстия;
- 3 — возврат крови из правого желудочка на расстояние более 2 см;
- 4 — регургитация в правое предсердие на значительную протяженность.
Первая стадия может ограничиться наблюдением медиков либо консервативной терапией. Начиная со второй, характер вмешательства будет зависеть от интенсивности заброса, осложнений, спровоцированных пороком, наличием сочетанных аномалий.
Устранение дефекта и последствий неправильной работы сердца осуществляется медикаментозно или хирургическим путем.
Лекарственная терапия
Консервативная методика включает препараты, облегчающие работу сердца и снижающие легочную гипертензию. В этот перечень входят диуретические средства, антикоагулянты, b-адреноблокаторы, гликозиды, лекарства, повышающие метаболизм, ингибиторы АПФ.
Хирургическое вмешательство
Основными видами оперативной методики служат пластика собственного клапана или протезирование с использованием биопротеза или механического аналога.
Показаниями для протезирования считаются тяжелые изменения створок. Материалом для изготовления биологического протеза служит аорта животного (свиньи). В отличие от механического, биопротез существенно снижает развитие тромбоэмболии, но служит всего 10 лет, требуя повторной замены.
Предпочтение отдается пластической коррекции, но в том случае, если не обнаружены выраженные изменения строения створок. Явными преимуществами этой процедуры считаются минимальные послеоперационные осложнения и сокращение реабилитационного периода. Кроме того, восстановление за счет собственных, нормально функционирующих тканей увеличивает устойчивость к инфекциям и исключает постоянный прием специальных лекарств.
4.Диагностика и лечение регургитации митрального клапана
Диагностика регургитации митрального клапана может включать в себя:
- осмотр врача;
- эхокардиограмму – процедуру, основанную на использовании звуковых волн для определения формы, размера и структуры сердечной ткани;
- рентген грудной клетки;
- электрокардиограмму сердца, позволяющую выявить нарушения в сердечном ритме;
- катетеризацию сердца – исследование полостей сердца, а также близлежащих кровеносных сосудов с помощью полой гибкой трубки.
Эти тесты позволяют не только выявить митральную регургитацию, но и определить степень митральной недостаточности. Полученная в ходе исследования информация является основой, на которой базируется дальнейшее лечение.
Выбор способа лечения регургитации митрального клапана зависит в первую очередь от формы заболевания, а также от степени его прогрессирования. К примеру, в хронических случаях врачи чаще всего назначают постоянное наблюдение за состоянием сердца больного и прием специальных медикаментозных средств для устранения симптомов болезни. К таким препаратам можно отнести:
- вазодилататоры – группу сосудорасширяющих лекарственных средств;
- диуретики и мочегонные средства;
- антикоагулянты – препараты, препятствующие образованию тромбов.
В чем опасность ПМК
ПМК 1 степени течет практически бессимптомно, не влияя на общее состояние человека, не требует никакой корректировки. Но от 5 до 10 % пациентов сталкиваются с риском осложнений, которые проявляются при прогрессировании заболевания, обострении соматических патологий, с возрастом. Наиболее опасны следующие:
- Острая недостаточность митрального клапана, которая, как правило, связана с травмой грудной клетки, разрывом хорд: у пациента диагностируют острую сердечную недостаточность, отек легких, остановку дыхания. Хронический вариант митральной недостаточности – мягкий: слабость, утомляемость, одышка.
- Инфекционный эндокардит разного генеза проявляется повышенным тромбообразованием в сосудах мозга, внутренних органов, магистральных сосудах с нарушением функции левого желудочка. Грозит инсультом, инфарктом, остановкой сердца, ТЭЛА.
- Пролапс передней створки чаще всего провоцирует приступ стенокардии: нарушение сократительной способности миокарда увеличивает нагрузку на левую половину сердца, ведет к ее гипертрофии, гипоксии головного мозга, всех внутренних органов, тканей.
- Фибрилляция сердца, ПМК с застоем в легких, митральная недостаточность могут привести к летальному исходу (на ЭКГ определяется удлинение интервала QT).








