Независимое издание для практикующих врачей
Содержание:
- Аппаратные методы искусственного дыхания
- Прекардиальный удар — технология, меры предосторожности, показания
- Показания к проведению СЛР
- МАНИПУЛЯЦИЯ № 129 «МЕТОДИКА ПРОВЕДЕНИЯ «ПРЕКАРДИАЛЬНОГО УДАРА»
- Методика непрямого массажа сердца
- Возможные осложнения
- Основные показания
- Физиологический аспект
- Поражение электрическим током
- Непрямой массаж сердца
Аппаратные методы искусственного дыхания
Впервые аппаратные методы искусственного дыхания начали использовать еще в восемнадцатом веке. Уже тогда появились первые воздуховоды и маски. В частности, медики предлагали использовать для вдувания в легкие воздуха каминные мехи, а также приборы, созданные по их подобию.
Первые автоматические аппараты для ИД появились в конце девятнадцатого века. В начале двадцатого появились сразу несколько разновидностей респираторов, которые создавали перемежающееся разрежение и положительное давление либо вокруг всего тела, либо только вокруг грудной клетки и живота пациента. Постепенно респираторы этого типа были вытеснены респираторами вдувания воздуха, которые отличались менее солидными габаритами и при этом не затрудняли доступ к телу пациента, позволяя проводить медицинские манипуляции.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Все существующие на сегодняшний день аппараты ИД делят на внешние и внутренние. Внешние устройства создают отрицательное давление либо вокруг всего тела пациента, либо вокруг его грудной клетки благодаря чему осуществляется вдох. Выдох в этом случае является пассивным — грудная клетка просто спадает за счет ее эластичности. Также он может быть активным, если аппарат создаст зону положительного давления.
При внутреннем способе искусственной вентиляции аппарат подключается через маску или интубатор к дыхательным путям, а вдох осуществляется благодаря созданию в аппарате положительного давления. Устройства этого типа подразделяются на портативные, предназначенные для работы в «полевых» условиях, и стационарные, назначение которых — длительное проведение искусственного дыхания. Первые обычно являются ручными, а вторые работают автоматически, в движение их приводит мотор.
Прекардиальный удар — технология, меры предосторожности, показания
Прекардиальный удар снова упоминается в литературе как способ восстановления сердечной деятельности. Он является важным промежуточным этапом перед началом более радикальных действий, поскольку даже в отделениях реанимации не всегда может быть обеспечена немедленная готовность дефибриллятора или кардиоскопа.
Два резких удара кулаком с высоты 20-30 см наносятся по грудине на границе средней и нижней трети с немедленным последующим контролем пульса на сонной артерии или кардиоскопе. При отсутствии положительного результата от двух ударов следует немедленно перейти к закрытому массажу и искусственной вентиляции легких по общепринятой методике.
Механизм действия прекардиального удара основан на попытке перевести механическую энергию сотрясения сердца в электрический импульс, который вызовет деполяризацию желудочков и их сокращение. Это своего рода механический водитель ритма. Если гипоксия миокарда не зашла слишком далеко (остановка сердца не более 30-40 секунд), это может привести к восстановлению сердечных сокращений при фибрилляции и высокой тахикардии без пульса (Н. Ю. Семиголовский, 2000). Вместе с тем, надо учитывать, что видимый при этом комплекс на кардиоскопе, как правило, не свидетельствует о достаточной систоле, способной обеспечить необходимый сердечный выброс. Слабость возникающего эффекта деполяризации нельзя считать надежной. Она требует дальнейшей поддержки, если сердечная деятельность не восстановится.
В ряде источников указывается, что прекардиальный удар можно наносить при фибрилляции желудочков, но не при асистолии, причем ЭКГ-контроль обязателен. Считается, что при асистолии он не только не эффективен, но и вреден. По-нашему мнению, метод может быть полезным в любом случае, даже при отсутствии ЭКГ-контроля, подтверждающего вид остановки сердца. Надо только помнить о секундах, а не о минутах использования этого приема. В любом случае вряд ли хуже и опаснее прибегнуть к прекардиальному удару, чем сразу начинать закрытый массаж сердца.
Такой же тактике придерживается профессор Н. Ю. Семиголовский с соавторами (2001 г.). В условиях стационара у кардиологических больных ими используется схема “УНИВЕРСАЛ”: У – удар кулаком в прекардиальную область Н – наружный массаж сердца И – ИВЛ простейшими способами или интубация трахеи В – венепункция/катетеризация Е – электрокардиография/кардиоскопия Р – разряд дефибриллятора С – стимуляция сердца с помощью пейсмекера (по показаниям) А – адреналин/атропин Л – лидокаин
Показания к проведению СЛР
- Отсутствие сознания
- Отсутствие дыхания
- Отсутствие кровообращения (эффективнее в такой ситуации проверять пульс на сонных артериях)
Если реаниматор (проводящий реанимацию человек) не определил пульс на сонной артерии (или не умеет его определять), то следует считать, что пульса нет, то есть произошла остановка кровообращения. В соответствии с «Методическими рекомендациями по проведению сердечно-легочной реанимации» Европейского Совета по реанимации 2010 г. показаниями к началу проведения базовых реанимационных мероприятий служат только отсутствие дыхания и сознания.
МАНИПУЛЯЦИЯ № 129 «МЕТОДИКА ПРОВЕДЕНИЯ «ПРЕКАРДИАЛЬНОГО УДАРА»
Цель:восстановление сердечной деятельности.
Показания:отсутствие сердечной деятельности, фибрилляция.
Противопоказания:Биологическая смерть и конечная стадия неизлечимого заболевания.
Последовательность действий:
1. Положить пострадавшего на твердую поверхность.
2. При наличии нескольких спасателей: поднять нижние конечности больного вертикально и удержать их в таком положении 5-15 сек (увеличивается приток крови к сердцу).
3. Произвести резкий удар сжатым кулаком в нижнюю треть грудины, что может восстановить сердечный ритм.
4. Определить наличие пульса на сонной артерии.
5. При отсутствии реакции на «прекардиальный удар» следует начать непрямой массаж сердца.
Осложнения: перелом грудины и ребер.
МАНИПУЛЯЦИЯ № 130 «НЕПРЯМОЙ МАССАЖ СЕРДЦА»
Цель: восстановление сердечной деятельности.
Показания: отсутствие сердечной деятельности, фибрилляция.
Противопоказания:биологическая смерть и конечная стадия неизлечимого заболевания.
Последовательность действий:
1. Положить пострадавшего на спину на твердую поверхность.
2. Встать с левом стороны от пострадавшего.
3. Ладонную поверхность кисти наложить на нижнюю треть грудины, сверху наложить вторую ладонь, руки держать под углом 90е к груди пострадавшего.
4. Толчкообразно производить давление на грудину по направлению к позвоночнику на глубину 5-6 см. (руки в локтях не сгибать).
5. Ослабить давление, не отнимая рук от грудины.
6. Аналогичные движения производить ритмично не менее 60 в минуту.
Осложнения: перелом рёбер, разрыв легкого, пневмоторакс, разрыв печени, нижней полой вены.
МАНИПУЛЯЦИЯ № 131
«ПРОВЕДЕНИЕ КОМПЛЕКСА СЕРДЕЧНО-ЛЕГОЧНОЙ
РЕАНИМАЦИИ (СЛР)»
Цель:восстановление сердечной деятельности.
Показания: отсутствие сердечной деятельности, фибрилляция, отсутствие дыхания.
Противопоказания: биологическая смерть и конечная стадия неизлечимого заболевания.
Оснащение: марлевые салфетки (носовой платок или любая другая ткань), перчатки.
Последовательность действий:
1. Надеть перчатки.
2. Подготовить пациента к СЛР.
3. Наложить салфетку на рот пациента.
4. Сделать 2 пробных вдувания воздуха и рот больного ИЛИ нос.
5. Правильно расположить свои руки для непрямого массажа сердца.
6. Сделать 15 компрессий на грудную клетку за 10 сек (с частотой 80 компрессий в минуту, на глубину 5-7 см).
7. Повторить 2 вдувания воздуха в дыхательные пути больного.
8. Снова выполнить 15 компрессий на грудину.
9. Сделать 3 больших цикла, каждый из которых состоит из 15 компрессий и 2-х вдуваний.
10. Найти пульс на сонной артерии и пальпировать его в течение 5 секунд. При отсутствии пульса – продолжить реанимацию в таком же порядке в течение 30 минут.
Последовательность действий при СЛР с двумя реаниматорами:
1. Одному спасателю выполнить 5 компрессий на грудину, после каждого пятого надавливания дать четкую команду «вдох».
2. Помощнику при этой команде сделать одно вдувание.
3. Снова произвести 5 компрессий и одно вдувание и т.д. (соотношение 1:5).
4. Во время компрессионной паузы первому реаниматору контролировать эффективность сделанного вдоха по расширению грудной клетки.
5. В свою очередь помощнику, проводящему ИВЛ, в паузах между вдохами контролировать эффективность непрямого массажа, т.е. следить за реакцией зрачков и пульсацией на сонных артериях.
6. Через каждые 2 минуты СЛР следует прекращать, чтобы проверить, появление самостоятельного пульса на сонной артерии.
Осложнения: попадание воздуха в желудок, перелом грудины, ребер, пневмоторакс, разрыв печени.
МАНИПУЛЯЦИЯ № 132
«СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ В ВОЗРАСТЕ ДО 1 ГОДА»
Цель: восстановление сердечной деятельности.
Показания: отсутствие дыхания и сердечной деятельности.
Противопоказания: биологическая смерть.
Последовательность действий:
1. Положить ребенка на спину на жесткую поверхность.
2. Освободить дыхательные пути.
3. Проверить наличие дыхания.
4. Ртом рот и нос малыша и сделать 2 медленных неглубоких вдувания.
5. 11роверить наличие пульса на плечевой артерии в течение 5-10 сек.
6. При отсутствии пульса наложить II и III пальцы правой кисти на грудину, на расстоянии одного пальца ниже линии сосков и начать непрямой массаж сердца с частотой не менее 100 в i мин. И глубиной компрессии 2-3 см.
7. После проведения непрямого массажа сердца перейти к ИВЛ: сделать полные 4 цикла.
8. При появлении пульса и отсутствии дыхания ИВЛ проводить с частотой 20 вдуваний в минуту.
Осложнения: перелом рёбер, попадание воздуха в желудок.
МАНИПУЛЯЦИЯ №133 «ПОДГОТОВКА ТЕЛА УМЕРШЕГО К ПЕРЕВОДУ В
Последнее изменение этой страницы: 2016-12-29; Нарушение авторского права страницы
Методика непрямого массажа сердца
Инструкция Европейского совета реанимации для неспециалистов – это алгоритм САВ
В настоящее время, не для медиков или спасателей, а для обычных людей, которые в силу сложившихся обстоятельств вынуждены оказывать помощь по запуску работы сердца и восстановлению дыхательных циклов, рекомендован такой порядок действий:
- С (circulacion) – выполнение цикла наружного массажа сердца;
- А (airwey) – контроль и обеспечение свободного попадания воздуха в лёгкие;
- В (breathe) – искусственная вентиляция лёгких.
Как правильно делать непрямой сердечный массаж
Правильная техника закрытого массажа сердца пострадавшему, старше 8-летнего возраста
Сегодня рекомендуется придерживаться следующих правил методики проведения наружного массажа сердца:
- Расположение рук человека, оказывающего помощь, должно быть перпендикулярным грудной клетке пострадавшего, а сам он должен находиться сбоку от неё.
- Ладони следует сложить одна на другую, а пальцы приподнять, или соединить пальцы в замок.
- Чтобы не травмировать нижнюю оконечность грудинной кости – мечевидный отросток, основание «нижней» ладони следует упереть в её середину.
- Частота компрессий при непрямом массаже сердца – оптимальный темп у взрослого от 100 до 120 нажатий в секунду.
- Делая нажатия не сгибайте руки в локтях! Давление происходит за счёт тяжести корпуса во время его наклона.
- Количество массажных надавливаний в одном непрерывном цикле – 30 раз.
- Сила нажатия должна быть такой, чтобы ладони «погружались вниз» на 5-6 см.
Обеспечение доступа воздуха в лёгкие и искусственная вентиляция лёгких
Поскольку сердечный массаж обеспечивает только движение крови и не может предотвратить гипоксию тканей коры головного мозга, то для обеспечения газообмена массирование следует сочетать с ИВЛ.
Тройной приём Сафара
Перед тем как приступить к искусственному дыханию нужно облегчить свободный доступ воздуха в лёгкие.
Сперва укладывают голову потерпевшего в положение, которое предотвращает западение языка (см. рисунок сверху):
- запрокиньте голову – одновременно одной рукой давите на лоб, а второй приподнимайте шею (1);
- выдвиньте вперёд нижнюю челюсть – подцепите нижнюю челюсть пальцами и сопоставьте нижние и верхние и зубы в одну плоскость (2);
- откройте рот, оттянув подбородок немного книзу (3);
- проверьте положение языка, и если он запал, вытяните его двумя пальцами.
Затем проверяют положение языка и наличие слизи. При необходимости язык вытягивают 2-мя пальцами, как щипцами, а слизь собирают указательным, действуя им, как шпателем.
Техника и правила ИВЛ
Если после первых 30-ти ритмичных нажатий на середину грудины и восстановления проходимости дыхательных путей сердечная деятельность не возобновилась, начинают чередование ИВЛ с техникой «рот в рот» и ИМС:
- Сделайте сами глубокий вдох, зажимая двумя пальцам нос пострадавшего.
- В течение 1-й секунды, полностью выдохните свой воздух в его рот. В это время скосите глаза и смотрите на грудную клетку, расширилась она или нет.
- Сделайте паузу на 2-4 секунды. Она будет имитировать пассивный выдох.
- Повторите секундный выдох в рот, контролируя движения груди.
- Разогнитесь и начинайте делать 30 нажатий на середину груди.
Оптимальное соотношение между массажем сердца и пассивным дыханием
Количество искусственных вдохов
Больше 2-х выдохов в рот пострадавшего делать не надо. Их избыточное количество увеличивает дыхательный объем, что приводит к снижению сердечного выброса и кровообращения.
Техники искусственного дыхания
Способ «рот в рот» заменяется на «рот в нос», если у человека есть травма рта или нет возможности его открыть. При этом нужно следить за герметичностью ИВЛ, на всякий случай поддерживая подбородок пальцами.
Причины неэффективности ИВЛ
Если при первых искусственных вдохах грудная клетка не раздувается, то этому могут быть следствием:
- недостаточной герметизации дыхательных путей – не плотно зажат нос (или рот);
- слабой силы выдоха у оказывающего помощь;
- наличия в ротовой полости пострадавшего слизи или посторонних предметов.
Что делать в первых двух случаях понятно, а при попытке извлечь инородный предмет с помощью большого и указательного пальцев, действуйте предельно аккуратно, чтобы не протолкнуть его ещё глубже.
Возможные осложнения
Этот метод является достаточно травматичным. При выполнении серии прекардиальных толчков возможны осложнения в виде таких реакций:
перелом ребер и надлом мечевидного отростка грудины;
повреждение плевры и легочной ткани отломками ребер;
внутреннее кровотечение при разрыве легочной ткани и плевры, что может послужить поводом к массивному гемотораксу и остановке дыхания вследствие имбибиции легочной ткани кровью;
в детском возрасте – повреждения внутренних органов (анатомически близкое расположение), что влечет нарушение работы всех систем.
По приезду кареты скорой помощи состояние пострадавшего контролируют пульсометром (пальцевой датчик или накладка с гелем проводником на область сердца) и ЭКГ-аппаратом во избежание негативных последствий.
Основные показания
Реанимация проводится при внезапной остановке сердца. Это состояние прекращения эффективной сердечной деятельности в случаях:
- фибрилляции желудочков;
ЭКГ-картина фибрилляции желудочков
- электромеханической диссоциации сердца (ЭМД);
- асистолии.
Фибрилляция желудочков – это хаотичные неэффективные сокращения сердечной мышцы, возникающие как осложнения заболеваний сердечно-сосудистой системы, а также при электротравме, ранениях в область сердца, наркотических и лекарственных отравлениях. На ЭКГ данное состояние регистрируется в виде синусоидальной кривой. В 80% случаев внезапная остановка сердца вызвана именно этим.
ЭМД сердца – состояние, при котором миокард внезапно перестает сокращаться, но электрическая активность сердца сохраняется. Возникает ЭМД в случаях тяжелых заболеваний сердца (инфаркт, опухоль, травматический или некротический разрыв стенок миокарда), отравлений медикаментами, тромбоэмболии легочной артерии, неоднократных электрических дефибрилляций. ЭКГ-признак электромеханической диссоциации – единичные комплексы QRS. Составляет около 5% случаев.
Асистолия – прекращение электрической деятельности сердца. Если при фибрилляции и ЭМД на ЭКГ регистрируются электрические импульсы, то асистолия на кардиограмме выглядит как прямая изолиния. Ее причинами являются заболевания сердца с поражением его проводящей системы, электролитные нарушения, передозировка лекарств, выраженная гипотермия. На асистолию приходится не более 20% случаев.
Прекардиальный удар эффективнее проводить при фибрилляции желудочков. В этом случае электрическая стимуляция, преобразованная из механического воздействия, может способствовать восстановлению нормального ритма сердца. При ЭМД и асистолии эффективность прекардиального удара составляет менее 1%, т.к. имеются более глубокие повреждения миокарда и проводящей системы, требующие медикаментозного воздействия.
Физиологический аспект
Прекардиальный удар используют при оказании пострадавшему первой помощи. Резкое сдавливание грудной клетки включает сократительный рефлекс. Желудочки сердца наполняются кровью. Восстанавливается ритм. Резкое сжатие грудной клетки формирует импульс. Направленная механическая энергия провоцирует возбуждение на нервных окончаниях.
На заметку!
Удар проводят в течение первых 65 секунд после наступления внезапной остановки сердца. После 1,5-2 минутной клинической смерти метод бесполезен.
Показания и противопоказания
Кардиологи выделили список показаний, при наличии которых проводят прекардиальный удар.
| Показания | Противопоказания |
| Потеря сознания – у пациента не прощупывается пульс | У пострадавшего фиксируют «нитевидный» пульс на одной из артерий |
| Наступление внезапной клинической смерти. Ее продолжительность не превышает 45 секунд | Наличие дыхательных движений |
| Развитие внезапного нарушение желудочкового ритма | Судорожные сокращения мышц |
| – | Наличие травмы в области грудной клетки |
| – | Возраст до 10 лет |
| – | Масса тела до 15 кг |
После 5-минутных реанимационных мероприятий медик делает заключение о наступлении смерти. К сожалению, оперативное вмешательство не всегда восстанавливает сердечный ритм. Медики рекомендуют прекратить все попытки оживить больного при наличии нескольких признаков. Первый – глаза не реагируют на воздействие светового раздражителя. Второй признак – эпидермис изменяет окраску.
Меры предосторожности и осложнения
Кардиологи разрешают проводить манипуляцию тем, кто умеет правильно нанести удар. Процедуру относят к травмоопасным. Поспешные действия в области грудной клетки спровоцируют травмы:
- перелом ребра;
- внутреннее кровотечение;
- нарушение целостности легочной ткани;
- разрыв плевры;
- остановка дыхания;
- повреждение внутренних органов и так далее.
Минимизировать вероятность появления осложнений в силах каждого
Достаточно помнить о мерах предосторожности. Кардиологи запрещают оттачивать мастерство на здоровых людях
Велик риск спровоцировать необратимые изменения в работе сердечно-сосудистой системы. Удар разрешено наносить при наличии остановки сердца. Другие рекомендации выглядят следующим образом:
- оперативность и точность – удар наносят в течение первых 45 секунд после наступления клинической смерти;
- перед началом манипуляции нащупывают пульс в 2-3 точках;
- грудную клетку больного освобождают от одежды.
Повышенная осторожность требуется при воздействии на мечевидный отросток – узкий и короткий элемент грудины. Во время нанесения удара не прилагают чрезмерную силу
Избыточное воздействие приведет к повреждению отростка или нарушению ткани печени
Патологические изменения в жизненно важном органе не заставят себя ждать
На заметку!
Прекардиальный удар – спорный, а не запрещенный метод. Кардиологи продолжают дискуссию о целесообразности его применения. Эффективность манипуляции зависит от квалификации исполнителя.
Поражение электрическим током
Воздействию постоянным электрическим током (удару молнии) чаще подвержены мужчины, чем женщины (4:1). Смертность от удара молнии составляет 20–30%.
В США случайное поражение переменным электрическим током приводит к 1 000 случаев летального исхода ежегодно. Из трех серьезных поражений переменным электрическим током один заканчивается летальным исходом.
Патогенез
В сердце ток вызывает прямое повреждение тканей с развитием некроза. Часто возникают нарушения проводимости, поскольку проводящая система чувствительная к переменному току. Низкая частота электрического тока (50 Гц в Европе и 60 Гц в США) вызывает фибрилляцию желудочков сердца. Более высокая частота электрического тока, которая используется в диатермии, относительно безопасна и вызывает только локальные повреждения тканей.
Путь прохождения электрического тока через тело имеет важное значение для определения тяжести повреждения. Трансторакальный путь (рука–рука) часто бывает смертельным вследствие остановки дыхания и сердечной деятельности; вертикальный путь менее опасен
Клиническая картина
Следствием поражения электрическим током могут быть фибрилляция и асистолия желудочков, нарушения проводимости, транзиторная ишемия и повреждение миокарда. Остановка сердца происходит вследствие первичной фибрилляции желудочков или вторично вследствие остановки деятельности дыхательного центра или мышечного паралича.
Диагностика
На ЭКГ выявляются типичные подъемы сегмента ST с последующим появлением патологического зубца Q. Отмечено удлинение интервала Q–T вследствие как прямого действия электрического тока на миокард, так и непрямого эффекта повреждения ЦНС. Могут быть повышены уровни ферментов в крови и определяться нарушения движения стенки желудочка при ЭхоКГ-исследовании. Исследование активности ферментов в динамике и ЭхоКГ могут помочь в оценке тяжести повреждения миокарда. Описано повреждение клапанов сердца.
Прогноз
Нарушения ЭКГ исчезают в течение нескольких недель, функция левого желудочка восстанавливается у большинства пациентов. После поражения электрическим током, если состояние пациента стабильное и патологические изменения на ЭКГ отсутствуют, мониторинг не обязателен. Если выявляются изменения ЭКГ (у 30% больных), показано ЭхоКГ-исследование для оценки функции левого желудочка и серийное определение активности КФК.

Литература1. Б.Гриффин, Э.Тополь «Кардиология» Москва, 20082. В.Н. Коваленко «Руководство по кардиологии» Киев, 2008
Непрямой массаж сердца
НМС – это базис реанимационных мероприятий
Именно его проведение обеспечивает минимально необходимое кровоснабжение мозга и сердца, поэтому очень важно знать, какие действия выполняются при непрямом массаже сердца
Проведение НМС нужно начинать сразу же после выявления у потерпевшего отсутствия сознания и нормального дыхания. Для этого:
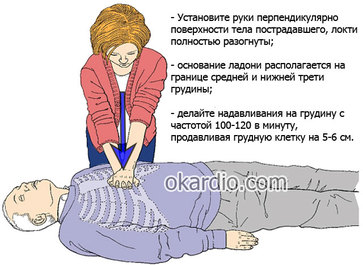
- Основание ладони своей правой руки (для левшей – левой) расположите на центре грудной клетки потерпевшего. Оно должно лежать точно на грудине, немного ниже ее середины.
- Вторую ладонь расположите поверх первой, затем переплетите их пальцы. Никакая часть вашей кисти не должна прикасаться к ребрам потерпевшего, так как в таком случае при выполнении НМС увеличивается риск их перелома. Основание нижней ладони должно лежать строго на грудине.
- Расположите свое туловище так, чтобы ваши руки поднимались над грудной клеткой потерпевшего перпендикулярно и были разогнуты в локтевых суставах.
- Используя вес своего тела (а не силу рук), прогните грудную клетку потерпевшего на глубину 5–6 см, затем позвольте ей восстановить свою изначальную форму, то есть полностью выпрямиться, не снимая ладони с грудины.
- Частота таких компрессий – 100–120 в минуту.
Современные рекомендации по СЛР позволяют проводить только НМС.
Выполнение НМС – тяжелая физическая работа. Доказано, что примерно через 2–3 минуты качество его проведения одним человеком существенно снижается. Поэтому рекомендуется, чтобы при возможности оказывающие помощь люди сменяли друг друга каждые 2 минуты.
 Алгоритм непрямого массажа сердца
Алгоритм непрямого массажа сердца
Особенности проведения реанимационных действий у детей
У детей техника реанимации отличается от таковой у взрослых. Грудная клетка малышей до года очень нежная и хрупкая, область сердца меньше, чем основание ладони взрослого человека, поэтому надавливание при непрямом массаже сердца производится не ладонями, а двумя пальцами.
- Частота нажатий не менее 100 в минуту.
- В возрасте от 1 года до 8 лет массаж делается одной ладонью.
- Грудная клетка должна двигаться на 2,5–3,5 см.
- Выполнять массаж нужно с частотой около 100 надавливаний в минуту.
- Соотношение вдоха к нажатию на грудную клетку у малышей до 8 лет должно быть 2/15, у детей старше 8 лет — 1/15.
Детям искусственное дыхание можно выполнять по технике «изо рта в рот». Так как у малышей маленькое лицо, взрослый человек может проводить искусственное дыхание охватив сразу и рот, и нос ребёнка. Тогда метод называется «изо рта в рот и нос». Искусственное дыхание детям делается с частотой 18–24 в минуту.
Ошибки при выполнении НМС
- Задержка с началом проведения. Для человека в состоянии клинической смерти каждая секунда промедления с началом СЛР может обернуться меньшими шансами на возобновление спонтанного кровообращения и ухудшением неврологического прогноза.
- Длинные перерывы при проведении НМС. Прерывать компрессии допускается не дольше, чем на 10 секунд. Это делают для проведения ИД, смены оказывающих помощь людей или при использовании дефибриллятора.
- Недостаточная или слишком большая глубина компрессий. В первом случае не будет достигаться максимально возможный кровоток, а во втором – увеличивается риск травматических повреждений грудной клетки.








