Трикуспидальная недостаточность
Содержание:
- Лечение: методы и показания
- Прогноз
- Лечение
- Правильное питание при незначительной степени нарушения
- Характерные симптомы
- Характерные симптомы
- Ключевые симптомы регургитации
- Современные методы лечения недостаточности трикуспидального клапана у детей в Израиле
- Особенности гемодинамики
- Прогноз
- Об анатомии и норме
- Митральная регургитация (недостаточность митрального клапана)
- Причины митральной регургитации
- Симптомы митральной недостаточности
- Диагностика митральной регургитации
- Диагностика
- Прогноз
- Симптомы
Лечение: методы и показания
Первостепенная задача медиков — устранение причины несостоятельности клапана.
Медикаментозная терапия имеет несколько направлений:
- борьба с ХСН и максимально возможное замедление ее прогресса;
- профилактика и лечение нарушений ритма сердца;
- предотвращение тромбозов.
В лечении сердечной недостаточности я применяю следующие лекарственные препараты:
- бета-адреноблокаторы — «Бисопролол», «Метопролол»;
- ингибиторы АПФ — «Периндоприл», «Лизиноприл»;
- антагонисты альдостерона, или калийсберегающие диуретики — «Спиронолактон».
При отеках я использую более мощные мочегонные средства — «Торасемид», «Индапамид». Если в полостях (грудной, брюшной) или перикардиальной сумке скапливается слишком много жидкости, я советуюсь с хирургами насчет ее откачивания. В зависимости от полости, с которой убирают лишнее, выделяют следующие процедуры: плевральная пункция, лапароцентез, пункция перикарда.
Для лечения аритмий назначаются антиаритмические препараты — «Амиодарон», «Пропафенон». Чтобы предотвратить тромбообразование и избежать возникновения эмболии легочной артерии или инсульта у больных с фибрилляцией предсердий, я применяю антикоагулянты — «Варфарин», «Дабигатран», «Ривароксабан».
Прогноз
Зависит от стадии и характера терапии.
- На первой стадии выживаемость 100%, особенно, если прогрессирования состояния нет.
- Вторая ассоциирована с вероятностью в 85%.
- Третья — 45%.
- Четвертая или терминальная ставит крест на больном, не давая шансов. Медиана составляет 1-2 года, часто еще меньше.
При проведении комплексной терапии есть вероятность стабилизировать состояния даже самых тяжелых пациентов, продлив жизнь на несколько лет.
Благоприятные прогностические факторы:
- Период молодости.
- Отсутствие соматических патологий, вредных привычек, осложнений после проведенной операции.
- Хороший семейный анамнез.
- Отклик на проводимое лечение.
- Редукция симптоматики.
Определение возможного исхода ложится на плечи кардиолога. Для того, чтобы сказать что-либо конкретное, нужно как минимум провести полную диагностику.
Лечение
После проведения диагностики и установления причины, назначается лечение. Если у пациента 1 степень, то это считают функциональным состоянием. Неприятными симптомами она не проявляется. За больным ведется постоянный контроль. Родители должны показывать его лечащему врачу столько раз, сколько скажет специалист.
Медикаментозная терапия
Регургитация трикуспидального клапана, достигшая 2 степени должна лечиться медикаментозным способом. Терапия назначается на определенный срок. Он устанавливается в зависимости от состояния и клинических проявлений. Показаны следующие группы лекарств:
- антибиотики;
- нитраты;
- бета-блокаторы;
- диуретики;
- антикоагулянты;
- антиаритмические средства.
Антибиотики необходимы перед проведением процедур, которые способны привести к размножению бактерий. Если причиной регургитации является ревматическое поражение клапанов, то эти препараты пьют до 30 лет. Затем их отменяют, чтобы не вызвать устойчивость к средствам.
Хирургическое лечение
Вторая стадия при отсутствии эффекта и прогрессировании проявлении требует хирургического вмешательства:
- протезирование клапана;
- анулопластика;
- пластика.
Во время анулопластики кольцо ткани пациента подшивают к протезу и постепенно уменьшают его диаметр. Процедура показана только при дилатации (расширении) его окружности. Протезирование выполняют при недостаточности при первичном поражении. В ряде случаев сделать анулопластику невозможно, и в такой ситуации необходима пластика. В качестве заменителя клапана используется свиной, который снижает риск тромбоэмболии. Она способна возникнуть из-за низкого уровня давления в правом отделе сердца. Натуральный протез функционирует около 10 лет.
В случае разрушения створок эндокардитом их принято иссекать, в соответствии со стандартами лечения. Такая тактика ведения используется при отсутствии положительной динамики от антибиотикотерапии. Новый клапан не имплантируют в течение 7-9 месяцев жизни пациента.
После завершения операции человек должен каждый год приходить в медучреждение для контроля состояния. Проводится осмотр и диагностические процедуры. Если недостаточность умеренной степени, то рекомендуется ЭхоКГ.
Правильное питание при незначительной степени нарушения
В рацион взрослых и детей с небольшой тяжестью сердечной недостаточности включают растительные продукты, молочные и другие животные белки, в количестве необходимом для нормальной работы сердца. Диету для пациентов с кардиологическими проблемами назначает врач.
При избыточном весе важно употребление низкокалорийных продуктов, в которых содержание холестерина должно быть минимальным. Животные жиры в диете заменяются растительными, содержащими полиненасыщенные кислоты
Однако здесь нужно помнить, что кулинарная обработка масел снижает полезные свойства, поэтому их желательно добавлять в салаты
Животные жиры в диете заменяются растительными, содержащими полиненасыщенные кислоты. Однако здесь нужно помнить, что кулинарная обработка масел снижает полезные свойства, поэтому их желательно добавлять в салаты.
Необходимые для жизнедеятельности белки содержатся в таких продуктах:
- рыба;
- нежирное мясо;
- молоко;
- творог;
- сыры;
- грибы;
- бобовые;
- соя.
Углеводы — источник энергии. Однако кардиологическим больным желательно употреблять продукты, содержащие эти вещества в простом, легкоусвояемом виде: фруктоза, сахароза, галактоза.
Сложные углеводы содержит крахмал и клетчатка (овощи, фрукты, зерновые, зелень).
При проблемах с сердцем рекомендуется снизить количество животных жиров, заменив их растительными. Запрещены сливочное масло, крепкие бульоны, жирное мясо, сало.
В отличие от диетического стола для других групп больных, разрешены копченые продукты, соленья и маринады, но в минимальных порциях.
Если беспокоят отеки, то рекомендуется уменьшить количество выпиваемой жидкости.
Характерные симптомы
Проявления зависят от этапа патологического процесса. Гемодинамически незначимая разновидность не имеет признаков вообще.
Среди типичных признаков в остальных ситуациях:
- Поражения печени. Дают знать о себе на поздних стадиях. Определяются болями в правом подреберье, увеличением размеров органа, желтизной кожных покровов из-за избытка билирубина. Возможно постепенное формирование недостаточности.
- Боли в животе неясной локализации. Блуждающие, отдают в подвздошные области. Острый дискомфорт не характерен, потому спутать с клиникой аппендицита невозможно.
- Одышка без видимых причин. Развивается сначала на фоне интенсивных физических нагрузок, затем возникает в состоянии полного покоя. Существенно снижает качество жизни.
- Полиурия. Как итог развивающейся почечной недостаточности. На поздних стадияз (3-4) при преимущественном поражении выделительной системы сменяется обратным процессом. Суточный диурез составляет 500 мл и ниже.
- Тахикардия. Частота сердечных сокращений достигает 120-150 ударов. Они полноценные, регулярные. Тип — синусовый. Реже пароксизмальный.
- Слабость, отсутствие трудоспособности.
- Ощущение постоянного холода. Пациент мерзнет, поскольку падает интенсивность периферического кровообращения.
- Повышение давления в венах. Объективно симптом проявляется набуханием шейных сосудов, их интенсивной пульсацией, видимой напряженностью. Определить признак может не только врач, но и сам пациент или окружающие его люди. Вместе с тем, АД падает в большинстве случаев. Несущественно, однако, клиническая значимость присутствует.
- Отечность нижних конечностей. Как логическое продолжение нарастающей почечной недостаточности.
- Дыхательные проблемы.
В итоге пациент имеет целый комплекс симптомов со стороны как удаленных органов и систем, так и самих кардиальных структур. Причина всех ощущений кроется в нарушении циркуляции крови, как по большому, так и по малому кругу.
Характерные симптомы
Проявления зависят от этапа патологического процесса. Гемодинамически незначимая разновидность не имеет признаков вообще.
Среди типичных признаков в остальных ситуациях:
- Поражения печени. Дают знать о себе на поздних стадиях. Определяются болями в правом подреберье, увеличением размеров органа, желтизной кожных покровов из-за избытка билирубина. Возможно постепенное формирование недостаточности.
- Боли в животе неясной локализации. Блуждающие, отдают в подвздошные области. Острый дискомфорт не характерен, потому спутать с клиникой аппендицита невозможно.
- Одышка без видимых причин. Развивается сначала на фоне интенсивных физических нагрузок, затем возникает в состоянии полного покоя. Существенно снижает качество жизни.
- Полиурия. Как итог развивающейся почечной недостаточности. На поздних стадияз (3-4) при преимущественном поражении выделительной системы сменяется обратным процессом. Суточный диурез составляет 500 мл и ниже.
- Тахикардия. Частота сердечных сокращений достигает 120-150 ударов. Они полноценные, регулярные. Тип — синусовый. Реже пароксизмальный.
- Слабость, отсутствие трудоспособности.
- Ощущение постоянного холода. Пациент мерзнет, поскольку падает интенсивность периферического кровообращения.
- Повышение давления в венах. Объективно симптом проявляется набуханием шейных сосудов, их интенсивной пульсацией, видимой напряженностью. Определить признак может не только врач, но и сам пациент или окружающие его люди.
Вместе с тем, АД падает в большинстве случаев. Несущественно, однако, клиническая значимость присутствует. - Отечность нижних конечностей. Как логическое продолжение нарастающей почечной недостаточности.
- Дыхательные проблемы.
В итоге пациент имеет целый комплекс симптомов со стороны как удаленных органов и систем, так и самих кардиальных структур. Причина всех ощущений кроется в нарушении циркуляции крови, как по большому, так и по малому кругу.
Ключевые симптомы регургитации
Трикупсидальная регургитация обычно протекает бессимптомно, но некоторые пациенты отмечают пульсацию вен шеи из-за повышенного давления в яремных венах. Симптомы тяжелой степени ТН включают утомляемость, вздутие живота и анорексию. Возможны проявления фибрилляции или трепетания предсердий.
Признаки умеренной и тяжелой степени трикуспидальной недостаточности включают:
- набухание яремных вен с выраженно сглаженной С-V волной и крутым снижением Y;
- иногда наблюдают увеличение печени и периферические отеки.
- при выраженной ТН пальпируется дрожание правой яремной вены, а также систолическая пульсация печени и сокращения ПЖ у левого нижнего края грудины.
- больной часто жалуется на дискомфортные состояния в подреберье справа, болевые спазмы в животе и частые позывы к мочеиспусканию.
- характерным признаком можно назвать и желтизну кожи.
Наряду с субъективными признаками развития регургитации присутствуют и клинические, которые врач сможет выявить при обследовании. К ним относятся:
- легочная гипертензия,
- брюшная водянка,
- увеличение печени, правого желудочка и предсердия, а также ряд других пороков.
Современные методы лечения недостаточности трикуспидального клапана у детей в Израиле
Детским кардиологическим отделением при «Хадассе» руководит доктор Азария Рейн. После получения высшего медицинского образования в Еврейском университете стажировался в клинике «Шаарей Цедек». Получив ученую степень, стал университетским профессором в Иерусалиме и Гарварде. Постоянный член ученого совета Израиля, занимается научными изысканиями.
Кардиохирургия находится под руководством профессора Эльдада Эреза, обладателя двух высших квалификаций, специализирующегося на терапии врожденных пороков у детей. Стажировка будущего доктора медицины проходила в Хайфе и Бейлинсоне, ординатура — в Атланте (США), где врач освоил технологию трансплантации сердца. Эрез обучает студентов-медиков в Тель-Авиве и Иерусалиме, автор научных трудов.
Первый день после госпитализации в стационар отводится для осмотра, изучения анамнеза, составления документации на иврите. На протяжении всего пребывания в больнице маленький пациент и его родители сопровождаются русскоговорящим консультантом.
Лечение при недостаточности трикуспидального клапана у детей подбирается строго в индивидуальном порядке и зависит от степени регургитации кровотока (1, 2, 3 или 4):
- 1 — едва различимый заброс или касание трехстворчатого клапана;
- 2 — обратный выброс определяется на отрезке в 2 см от атриовентрикулярного отверстия;
- 3 — возврат крови из правого желудочка на расстояние более 2 см;
- 4 — регургитация в правое предсердие на значительную протяженность.
Первая стадия может ограничиться наблюдением медиков либо консервативной терапией. Начиная со второй, характер вмешательства будет зависеть от интенсивности заброса, осложнений, спровоцированных пороком, наличием сочетанных аномалий.
Устранение дефекта и последствий неправильной работы сердца осуществляется медикаментозно или хирургическим путем.
Лекарственная терапия
Консервативная методика включает препараты, облегчающие работу сердца и снижающие легочную гипертензию. В этот перечень входят диуретические средства, антикоагулянты, b-адреноблокаторы, гликозиды, лекарства, повышающие метаболизм, ингибиторы АПФ.
Хирургическое вмешательство
Основными видами оперативной методики служат пластика собственного клапана или протезирование с использованием биопротеза или механического аналога.
Показаниями для протезирования считаются тяжелые изменения створок. Материалом для изготовления биологического протеза служит аорта животного (свиньи). В отличие от механического, биопротез существенно снижает развитие тромбоэмболии, но служит всего 10 лет, требуя повторной замены.
Предпочтение отдается пластической коррекции, но в том случае, если не обнаружены выраженные изменения строения створок. Явными преимуществами этой процедуры считаются минимальные послеоперационные осложнения и сокращение реабилитационного периода. Кроме того, восстановление за счет собственных, нормально функционирующих тканей увеличивает устойчивость к инфекциям и исключает постоянный прием специальных лекарств.
Особенности гемодинамики
Трикуспидальная недостаточность сопровождается возвращением части крови во время систолы правого желудочка в правое предсердие, в которое одновременно поступает кровь из полых вен. Незначительная трикуспидальная недостаточность компенсируется усиленной работой правых отделов сердца, приводя к их расширению и гипертрофии. Однако ввиду ограниченности компенсаторных возможностей правого предсердия, при трикуспидальной недостаточности рано развивается венозный застой в большом круге кровообращения.
В случае выраженной трикуспидальной недостаточности и большого объема регургитации происходит переполнение не только правого предсердия, но и системных вен, прежде всего – печеночных и яремных. Повышенное венозное давление обусловливает систолическую пульсацию крупных вен. Систолическое давление в правом предсердии значительно повышается и составляет 10—25 мм рт. ст. (при норме около 3 мм рт. ст.); диастолическое давление в правом желудочке также увеличено. Выраженная дилатация правого предсердия может сопровождаться его тромбозами, ТЭЛА и фибрилляцией предсердий, вызывая декомпенсацию кровообращения и смерть.
Прогноз
{banner_banstat9} Зависит от стадии и характера терапии.
- На первой стадии выживаемость 100%, особенно, если прогрессирования состояния нет.
- Вторая ассоциирована с вероятностью в 85%.
- Третья — 45%.
- Четвертая или терминальная ставит крест на больном, не давая шансов. Медиана составляет 1-2 года, часто еще меньше.
При проведении комплексной терапии есть вероятность стабилизировать состояния даже самых тяжелых пациентов, продлив жизнь на несколько лет.
Благоприятные прогностические факторы:
- Период молодости.
- Отсутствие соматических патологий, вредных привычек, осложнений после проведенной операции.
- Хороший семейный анамнез.
- Отклик на проводимое лечение.
- Редукция симптоматики.
Определение возможного исхода ложится на плечи кардиолога. Для того, чтобы сказать что-либо конкретное, нужно как минимум провести полную диагностику.
Об анатомии и норме
Митральный клапан располагается между левым предсердием и левым желудочком. При сокращении левого предсердия кровь из него поступает в левый желудочек. Затем сокращается левый желудочек, и кровь поступает в аорту. Ток крови из левого желудочка в левое предсердие блокируется митральным клапаном.
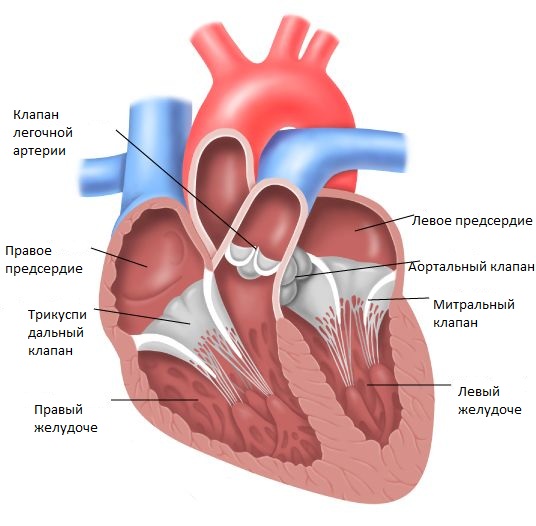 На картинке представлена нормальная анатомия сердца
На картинке представлена нормальная анатомия сердца
Митральная регургитация (недостаточность митрального клапана)
В некоторых случаях, митральный клапан смыкается недостаточно или его створки прогибаются в полость левого предсердия, что приводит к поступлению крови из полости левого желудочка в левое предсердие.
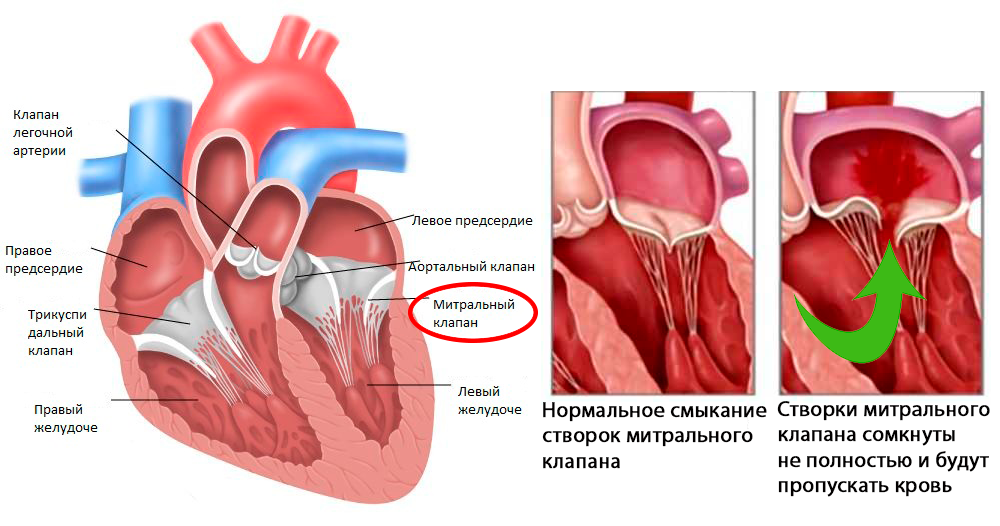
Причины митральной регургитации
В норме, незначительная митральная регургитация встречается и у здоровых. По некоторым данным она встречается у 70% людей. Выраженная (от умеренной до тяжелой) недостаточность митрального клапана наблюдается в следующих случаях:
- Пролапс митрального клапана
- Перенесенный инфекционный эндокардит
- Врожденный порок сердца
- Приобретенный порок сердца (например, вследствие ревматизма)
- Перенесенный инфаркт миокарда
- Травма грудной клетки
- т.н. относительная митральная недостаточность, возникшая вследствие расширения левых отделов сердца.
Осложнения митральной недостаточности
- Гипертрофия (увеличение мышечной массы) и дилатация (расширение) полостей сердца
- Сердечная недостаточность
- Нарушения ритма сердца (мерцательная аритмия)
- Легочная гипертензия
Симптомы митральной недостаточности
Непосредственно, митральная недостаточность не имеет симптомов, кроме шума в сердце, который может выслушать врач. Зависимости интенсивности шума от выраженности недостаточности нет. Появление симптоматики связано с осложнениями митральной ругргитации: сердечной недостаточностью и мерцательная аритмия.
Диагностика митральной регургитации
Ультразвуковое исследование сердца подтверждает или опровергает диагноз, а так же позволяет определить степень митральной недостаточности. Остальные исследования направлены на оценку состояния организма, выявление дополнительных факторов риска и возможных осложнений заболевания. Вероятнее всего врач предложит Вам провести следующие исследования:
- ЭКГ
- Холтеровский мониторинг
- Рентгенографию органов грудной клетки
- Нагрузочную пробу (например, велоэргометрия)
- Биохимическое исследование крови
- Общий анализ крови
Обычно незначительная и умеренная митральная недостаточность не нуждаются в каком-либо лечении. При выраженной и тяжелой митральной недостаточности проводят оперативное лечение: протезирование или пластика митрального клапана. Медикаментозное лечение показано при осложнениях митральной недостаточности.
Диагностика
Первичное обследование женщины с пороком клапанов сердца, которая планирует беременность или уже забеременела, сосредоточено на анамнезе и физикальном обследовании. В идеале анамнез должен включать информацию о любом предыдущем диагностическом исследовании, включая эхокардиографию и стресс-пробы с нагрузкой, а также любые записи о чрескожных или хирургических вмешательствах. Показатели толерантности к физической нагрузке, определенные до наступления беременности, являются важным предиктором способности пациентки перенести изменения, возникающие при беременности, несмотря на определенное поражение клапанов. Многие из нормальных симптомов беременности также являются симптомами сердечной декомпенсации. Однако, если одышка при нагрузке, ортопноэ, отеки в области лодыжек и сердцебиение являются физиологическими при беременности, такие симптомы, как стенокардия, одышка в покое, пароксизмальная ночная одышка и длительная аритмия, несомненно, относятся к патологическим (таблица 2).
|
Нормальный анамнез • Усталость • Снижение толерантности к физической нагрузке • Сердцебиение • Отеки в области нижних конечностей • Ортопноэ Нормальное физикальное исследование • Среднесистолический шум над легочной артерией (шум усиленного кровотока через легочную артерию) • Расщепление первого тона • Расширение шейных вен с выразительными волнами а и v • Отеки нижних конечностей |
Физиологический шум в сердце при беременности (вызван увеличением объема циркулирующей крови) в типичных случаях является негромким (степень 1 или 2), выслушивается над легочной артерией, ассоциируется с нормальными первым и вторым тонами сердца и не сопровождается диастолическим шумом или признаками сердечной недостаточности. Эхокардиография показана женщинам с патологией клапанов сердца или врожденным пороком в анамнезе, выраженной одышкой, любыми признаками сердечной недостаточности, с громким систолическим шумом (степень 3 или выше) или диастолическим шумом независимо от характера. Эхокардиография позволяет выяснить причину и определить степень тяжести поражения клапанов сердца, а также изучить функцию желудочков и узнать давление в легочной артерии.
Прогноз
Зависит от стадии и характера терапии.
- На первой стадии выживаемость 100%, особенно, если прогрессирования состояния нет.
- Вторая ассоциирована с вероятностью в 85%.
- Третья — 45%.
- Четвертая или терминальная ставит крест на больном, не давая шансов. Медиана составляет 1-2 года, часто еще меньше.
При проведении комплексной терапии есть вероятность стабилизировать состояния даже самых тяжелых пациентов, продлив жизнь на несколько лет.
Благоприятные прогностические факторы:
- Период молодости.
- Отсутствие соматических патологий, вредных привычек, осложнений после проведенной операции.
- Хороший семейный анамнез.
- Отклик на проводимое лечение.
- Редукция симптоматики.
Определение возможного исхода ложится на плечи кардиолога. Для того, чтобы сказать что-либо конкретное, нужно как минимум провести полную диагностику.
Симптомы
В том случае, если этого недуга у больного человека нет, такие симптомы могут возникать из-за нарушения функционирования правого сердечного желудочка. Регургитация 1 степени как самостоятельная патология не вызывает существенных нарушений в кровеносной системе человека.
Это обусловлено расширением камер и утолщению стенок сердечной мышцы.
Несмотря на скрытость дефекта сердца на первой стадии, у некоторых больных наблюдаются следующие признаки:
- сильная одышка;
- посинение кожных покровов;
- легкая гипертония;
- отеки;
- слабость;
- головокружения.
В тех случаях, когда этот порок легочной артерии имеет врожденную форму, заболевание проявляет себя в первые несколько месяцев жизни ребенка. Большинство больных детей имеют выраженную симптоматику из-за тяжелой формы недуга.
Именно по этой причине как взрослые, так и дети должны ежегодно проходить соответствующие процедуры и сдавать анализы, которые помогут выявить болезнь на ранней стадии.
У большинства пациентов регургитация на клапане легочной артерии не сопровождается клиническими проявлениями.
Они выражаются признаками сердечной недостаточности в большом круге кровообращения, а именно:
- Изменением цвета кожных покровов (цианозом).
- Одышкой в покое и при физической активности.
- Отеками нижних конечностей.
- Увеличением печени.
- Расстройствами сердечного ритма.
Наряду с этим, у пациентов имеются жалобы, характерные для основного заболевания, которое сопровождается несостоятельной работой клапана легочной артерии.
Регургитация 1 степени часто является физиологическим состоянием и клиническими признаками не проявляется.
Обратный заброс крови в таком случае незначительный и он не способен создать нагрузку на правый желудочек, а вследствие этого размеры миокарда и полости сердца не страдают и гемодинамические нарушения отсутствуют.
Возникает такой эффект из-за высокого давления в яремных венах, а почувствовать пульсацию легко, просто приложив руку к шее справа.
На более поздних стадиях можно почувствовать не только бьющий пульс, но и четкое дрожание шейных вен. О проблемах с кровотоком в правом желудочке скажут и такие симптомы:
- яремные вены не только дрожат, но и заметно набухают;
- синюшный цвет кожи (прежде всего на носогубном треугольнике, под ногтями, на губах и кончике носа);
- отечность ног;
- мерцательная аритмия;
- расщепление сердечных тонов;
- голосистолический шум в сердце (увеличивается на вдохе);
- одышка и быстрая утомляемость;
- боли и тяжесть в правом подреберье;
- увеличенная печень и др.
Аортальный клапан разделяет левый желудочек и аорту. При недостаточном смыкании створок происходит обратный заброс некоторого объема крови в левый желудочек.
С течением времени это приводит к перегрузке левых отделов и в дальнейшем гипертрофии левого желудочка, дилятации полости. Последующие патологические изменения связаны с развитием кардиосклероза вследствие недостаточного поступления крови в аорту.
При регургитации 1 степени, когда возврат крови в левый желудочек незначительный, пациенты не отмечают изменений в самочувствии и ведут привычный образ жизни.
По мере прогрессирования процесса появляются жалобы на сердцебиение, общую слабость, бледность кожных покровов. На стадии кардиосклероза, когда миокард подвергается ишемии, наблюдаются приступы ангинозной боли.
Митральный клапан представляет собой разделительную заслонку между левым желудочком и левым предсердием. Нарушения гемодинамики связаны с обратным возвратом части крови в левое предсердие.
Митральная регургитация 1 и в некоторых случаях 2 степени не приводит к серьезным гемодинамическим нарушениям и относится к случайным находкам при исследовании.
При значительных дефектах говорят о 3─4 степени патологического процесса. В таком случае левое предсердие не справляется с нагрузкой, и, как следствие, происходит застой в правых отделах.
Трикуспидальный (трехстворчатый) клапан расположен между правым желудочком и предсердием и при его недостаточности происходит заброс крови обратно в предсердие.
Незначительный возврат крови (1 степени) можно отнести к допустимой норме. Нарушение кровообращения отсутствует, и клинических проявлений в этом случае нет.
Выраженная регургитация 2 степени и выше приводит к нарушению опорожнения правой половины сердца и застою крови в большом круге кровообращения. Симптомами этого процесса будут отеки ног, увеличение печени, никтурия.








