Приобретенные пороки сердца
Содержание:
- Диагностика недостаточности митрального клапана
- Что такое Митральный стеноз (стеноз митрального клапана) —
- Операции на сердечных клапанах
- Лечение недостаточности митрального клапана
- Осложнения недостаточности митрального клапана
- Лечение Пролапса митрального клапана:
- Диагностика Митрального стеноза (стеноза митрального клапана):
- Аномально расположенные трабекулы, ложные хорды
- Синдром гипоплазии миокарда правого желудочка (аномалия Uhl)
- Структура
- Анатомия
- Единственный желудочек
- Клиническое значение
- Методы лечения
Диагностика недостаточности митрального клапана
При сборе анамнеза кардиолог уточняет:
- ощущает ли пациент нехватку воздуха при вдохе;
- беспокоят ли перебои в работе сердца;
- возникает ли одышка при незначительных физических нагрузках;
- мучает ли тревога, страх смерти, панические атаки.
При аускультации («выслушивании» сердца) выявляется систолический шум у верхушки и над основанием сердца
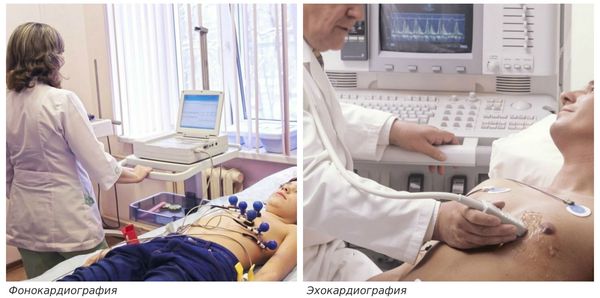
Важное значение для диагностики митральной недостаточности имеет фонокардиография (ФКГ). ФКГ – это метод исследования работы сердечной мышцы, который основан на регистрации и последующем анализе звуков, возникающих во время работы сердца
Другой важный инструментальный метод диагностики — эхокардиография (Эхо-КГ) . Эхо-КГ — это безболезненное ультразвуковое исследование, которое позволяет исследовать работу сердца в реальном времени. Эхокардиография покажет уменьшение эластичности клапана, его повреждение, размер отверстия митрального клапана и расстояние между его створками. Также при исследовании можно увидеть разрыв папиллярной мышцы и провисание клапанных створок в полость левого предсердия .
Что такое Митральный стеноз (стеноз митрального клапана) —
Митральный стеноз (стеноз митрального клапана) — это сужение левого предсердно-желудочкового отверстия. Митральный клапан находится между левым предсердием и левым желудочком. Он открывается в диастолу и через председно-желудочковое отверстие в левый желудочек через митральный клапан свободно поступает артериальная кровь правого предсердия. В систолу клапан закрывается под давлением крови при сокращении левого желудочка и препятствует обратному току крови из левого желудочка в левое предсердие. Клапан состоит из двух створок. При митральном стенозе створки утолщаются, срастаются друг с другом, размер предсердно-желудочкового отверстия уменьшается.
Операции на сердечных клапанах
Нередко пороки сердца долгое время никак себя не проявляют, потому что сердце приспосабливается к работе с перегрузкой. В случае, когда порок сердца «умеренный» и не приводит к серьезной перегрузке сердца, в некоторых случаях ограничиваются наблюдением или медикаментозной терапией. Но когда порок выраженный, его необходимо лечить хирургическим путем.
На клапанах сердца проводят следующие операции: реконструкцию или полную замену поврежденного клапана.
Реконструкция клапана сердца
Иногда во время операции удается сохранить створки собственного клапана и лишь исправить их форму. Такая процедура называется пластикой клапана.
Иногда форму клапана удается восстановить, укрепив его основание нитями, либо подшив к основанию специальное кольцо, при этом сохраняются собственные створки клапана. Такая процедура называется аннулопластикой, она возможна лишь для митрального и трикуспидального клапана.
Реконструкция клапана может в значительной степени восстановить его функцию. При тяжелой степени повреждения клапана сердца операция по замене клапанов может стать единственным методом лечения. Результаты этих операций превосходит эффект от медикаментозной терапии. Сегодня операции на клапанах сердца могут проводиться у пациентов любых возрастных групп.
Доступ при операциях на аортальном клапане или на нескольких клапанах одновременно осуществляется через разрез по центру грудины. При операциях на митральном клапане возможно применение «техники замочной скважины», когда операционный доступ осуществляется через маленький разрез в проекции митрального клапана: сбоку и ниже груди.
Когда створки собственного клапана сохранить невозможно, или при сохранении их высока вероятность возвращения порока и повторной операции, собственный клапан иссекается, и на его место производится имплантация искусственного протеза клапана.
Наиболее часто выполняются операции по реконструкции митрального клапана
В этом случае собственный клапан сохраняется – это очень важно
В некоторых случаях для лечения аортального порока производится операция Росса. Поврежденный аортальный клапан заменяется собственным клапаном легочной артерии, близким к нему по строению, а вместо иссеченного клапана легочной артерии имплантируется искусственный протез.
Когда поврежден аортальный клапан и стенка аорты, может потребоваться замена восходящей части аорты клапансодержащим протезом аорты (иногда его называют кондуит). При этом протезируется не только аортальный клапан, но и прилежащий к нему восходящий отдел аорты.
О возможности проведения реконструктивной операции на клапане сердца в Вашем случае Вам сообщит лечащий врач. В отдельных случаях вопрос о возможности проведения реконструкция клапана решается во время операции: если реконструкция невозможна, то проводят операцию по замене поврежденного клапана.
Замена клапана сердца
Для замены клапанов сердца человека используются два типа клапанных протезов: первый тип – искусственные протезы: изготавливаются из искусственного композитного материала (см. рис. 1), второй тип — биологические протезы: изготавливаются из химически обработанных долей сердца свиней и коров, нанесенных на опорный каркас (см. рис. 2) и без каркаса (см. рис. 3).
Преимуществом механического протеза клапана сердца является значительная прочность, а недостатком — необходимость пожизненной терапии препаратами, тормозящими свертывание крови (антикоагулянтами, например, варфарин, маркумар и т.д.).
Преимущество биологического протеза – это отсутствие какой-либо дополнительной медикаментозной терапии после операции, недостаток — это ограниченный срок выживаемости протеза: в настоящее время он составляет примерно 12-15 лет, а далее — повторная операция.
Выбор типа зависит от возраста, сопутствующих заболеваний, образа жизни и других факторов. Этот выбор Вы должны сделать совместно с вашим врачом.
Лечение недостаточности митрального клапана
При обострении заболевания необходим постельный режим. Также следует принимать препараты, содержащие магний и B6 по две таблетки три раза в день (например, «Магнелис»).
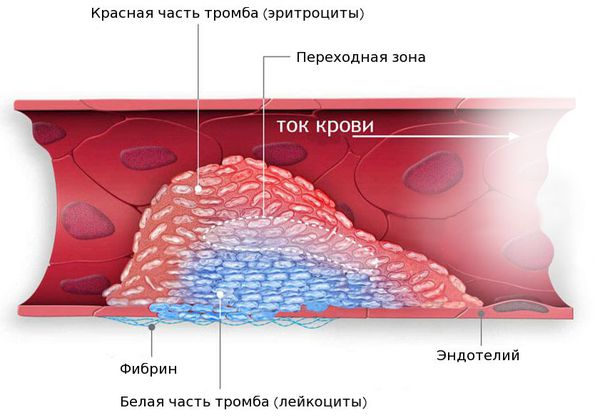
Обязательно следует проводить лечение и профилактику осложнений. Для предупреждения тромбоэмболии пациентам старше 30-40 лет назначают препарат «Тромбо АСС», препятствующий тромбообразованию .
Если беспокоит частый пульс (более 80 ударов в минуту), то назначаются бета-адреноблокаторы, диуретики, антикоагулянты, нитроглицерин.
Если пациент страдает от приступов тревоги, то в качестве симптоматической терапии можно рекомендовать короткий курс феназепама на ночь.
Если развивается сердечная недостаточность и нарушается сердечный ритм, то проводят лечение бета-адреноблокаторами, диуретиками, ингибиторами ангиотензинпревращающего фермента, антикоагулянтами, блокаторами кальциевых каналов.
При значительной недостаточности митрального клапана показано оперативное лечение.
Основные хирургические методы коррекции митральной недостаточности:
- пластика митрального клапана;
- протезирование с частичным или полным сохранением хордального аппарата;
- протезирование без сохранения хордального аппарата.
Своевременное хирургическое вмешательство позволяет достичь хороших результатов и не допустить развитие осложнений.
Осложнения недостаточности митрального клапана
Осложнения порока:
- Кровохарканье и отёк лёгких. Проявляется одышкой, затруднённым вдохом, влажным кашлем. В мокроте появляется кровь. Температура тела повышается до субфебрильных ( 37–38 °C ) и фебрильных ( 38–39 °C ) значений. Необходима срочная госпитализация в отделение реанимации.
- Нарушения сердечного ритма в виде мерцательной аритмии и наджелудочковой экстрасистолии. Проявляются перебоями в работе сердца, головокружением, слабостью, обмороками. Требуется госпитализация в отделение кардиологии.
- Тромбоэмболические осложнения (тромбоз левого предсердия, сосудов кишечника, почек, головного мозга). Последствия будут зависеть от локализации тромба. При тромбозе сосудов головного мозга возможен инсульт. Если тромб находится в почках и сосудах кишечника, то пациент испытывает острые боли в животе. Необходима госпитализация в отделение реанимации .
Лечение Пролапса митрального клапана:
Все дети с ПМК должны находиться на диспансерном учете у кардиолога, причем тактика их ведения зависит от формы ПМК. При аускультативной форме ПМК II и III степени дети освобождаются от занятий физкультурой в общей группе, с исключением соревновательных и изометрических нагрузок, вследствие наличия у них дезадаптивных реакций кровообращения на интенсивную нагрузку и симпатикотонической настроенностью, усиливающей выраженность пролапса и регургитации. В комплексное лечение включают физиотерапию, массаж, водные процедуры.
Медикаментозная терапия направлена на устранение вегетативных расстройств – назначают дневные транквилизаторы (сонапакс, фенибут, седуксен и др.), препараты валерианы, пустырника, брома. При наличии симпатикотонии, синусовой тахикардии, экстрасистолии, особенно ранней, мультифокальной, удлинения интервала Q-Т, синкопальных эпизодов в анамнезе показано применение адреноблокаторов (атенолол, обзидан, бетаксолол и др.) курсами до 2–3 месяцев под контролем АД и ЭКГ с постепенной отменой. Кроме антиаритмического эффекта и профилактики синдрома внезапной сердечной смерти, адреноблокаторы урежают ритм сердца и способствуют лучшему наполнению левого желудочка и уменьшению величины пролапса. Наряду с -адреноблокаторами широко используют кардиотрофическую и метаболическую терапию (рибоксин, инозин, панангин, магнерот, магне В6, витамины В2 и В15, кофермент и др.), антиоксиданты – витамины А, С, Е, селен, эссенциале. В случаях выраженной регургитации и прогрессирующей НМК показаны малые дозы сердечных гликозидов.
Для профилактики инфекционного эндокардита необходимо назначение антибактериальной и иммуномодулирующеи терапии до и после возможных малых хирургических вмешательств, а также при инфекционных заболеваниях, с обязательным последующим контролем температурной реакции, проведение анализов крови и мочи.
При осложнении пролапса митрального клапана острым отрывом хорд и нарастающей острой лево-предсердной (левожелудочковой) недостаточностью показана срочная хирургическая операция аннулопластики и протезирования митрального клапана.
При «немой» форме и при ПМК I степени дети занимаются физкультурой в общей группе. При наличии у них вегетодистонических расстройств проводятся курсы седативной и общеукрепляющей терапии. Во время малых хирургических вмешательств профилактическое назначение антибиотиков не показано. Наблюдение кардиологом в динамике с обязательной регистрацией ЭКГ и ЭхоКГ необходимо проводить детям с ПМК не менее 2 раз в год.
Диагностика Митрального стеноза (стеноза митрального клапана):
При выслушивании сердца определяется диастолический шум. Шум образуется, когда кровь в диастолу через суженное митральное отверстие течет в желудочек. Шум усиливается после физической нагрузки. На электрокардиограмме находят увеличение левого предсердия и правого желудочка. Рентгенологически определяют изменения в легких. На эхокардиограмме можно увидеть утолщение створок митрального клапана, нарушение их движения, уменьшение размеров предсердно-желудочкового отверстия, отложение солей кальция на створках клапана. Иногда в расширенном правом предсердии находят тромб.
Аномально расположенные трабекулы, ложные хорды
Из истории
Первое описание — W.Turner (1893г.) по данным аутопсий
Первый термин — «moderator band» (1893г.)
Первая классификация — M.C.Lam et al. (1970г.), термин «false chordae tendineae», т.е. ложная хорда
Первое описание по данным ЭхоКГ в 1981г.
Распространенность аномально расположенных трабекул, ложных хорд
- по данным популяционных исследований до 17%
- данные аутопсий до 16%
- по данным ЭхоКГ 2,3-68%
- у детей с проявлениями ДСТ в 94%
Видео 2. Открытое овальное окно. Визуализируется сброс тока крови слева направо. Диаметр струи 4 мм. Эпигастральное сечение.
Что же такое ложная хорда и аномальная трабекула?
Истинная хорда — фиброзный тяж, соединяющий папиллярную мышцу со створкой.
Ложная хорда — фиброзно-мышечный или фиброзный тяж, соединяющий папиллярные мышцы со стенкой левого желудочка или между собой.
Нормальная трабекула — мышечный тяж, плотно прилегающий к эндокарду желудочка.
Аномальная трабекула — мышечный или фиброзно-мышечный тяж, неплотно прилегающий к эндокарду желудочка.
Нарушение распределения хорд — преимущественное их прикрепление к основанию створки и, в меньшей степени, в области тела или свободного края (в систолу лоцируются дополнительные эхо-сигналы в выходном тракте левого желудочка)
Удлинение хорд — дополнительные тонкие, линейные эхо-структуры, совершающий крупноамплитудные диастолические движения
Эктопическое крепление хорд- прикрепление хорды от стенки левого желудочка к створке митрального клапана.
Ложные хорды
Количество:
- единичные
- множественные
Направление:
- поперечные
- диагональные
- продольные
Уровень:
- верхушечные
- срединные
- базальные
Синдром гипоплазии миокарда правого желудочка (аномалия Uhl)
Проявляется врожденной гипоплазией миокарда правого желудочка.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Увеличение глубины А волны клапана легочной артерии.
- Задержка закрытия трикуспидального клапана (более
0,07 с после закрытия митрального клапана). - Голосистолический пролапс митрального клапана.
- Пролапс трикуспидального клапана.
- Дилатация правого желудочка.
Двухмерная эхоКГ:
- Дилатация правых отделов сердца.
- Усиление эхосигнала от миокарда свободной стенки
правого желудочка. - Нарушение кинетики свободной стенки правого желудочка.
- Исключение врожденных аномалий, обуславливающих
объемную перегрузку правого желудочка. - Дилатация правого атриовентрикулярного кольца.
Примечание: толщина свободной стенки правого желудочка не является
диагностическим критерием, поскольку при гипоплазии миокарда имеет
место ее замещение жировой и соединительной тканью.
- Синдром аритмогенной дисплазии правого желудочка.
- Аномалия Эбштейна.
- Карциноидный синдром сердца.
Структура
Оперативный вид митрального клапана с разрывом хорды «провал» передней створки.
3D-медицинская анимация, снимок пролапса митрального клапана
Митральный клапан обычно имеет площадь от 4 до 6 квадратных сантиметров (от 0,62 до 0,93 квадратных дюйма) и располагается в левом отделе сердца между левым предсердием и левым желудочком. Он имеет две створки (или «створки»), переднемедиальный листочек и заднебоковой листок. Открытие митрального клапана окружено фиброзным кольцом, известным как митральное кольцо . Передний бугорок покрывает приблизительно две трети клапана (представьте себе полумесяц внутри круга, где полумесяц представляет задний бугорок). Хотя передняя створка занимает большую часть кольца и поднимается выше, задняя створка имеет большую площадь поверхности.
Сухожильные хорды
Левая часть сердца. Митральный клапан, а также сухожильные хорды видны как белые нити. Они соединяются с видимыми сосочковыми мышцами, прикрепляющимися к мышечному желудочку.
Створки клапана не могут выпадать в левое предсердие за счет сухожильных хорд . Сухожильные хорды — это неэластичные сухожилия, прикрепленные одним концом к сосочковым мышцам левого желудочка, а другим — к створкам клапана. Папиллярные мышцы представляют собой пальцеобразные выступы стенки левого желудочка.
Когда левый желудочек сокращается, давление в желудочке заставляет клапан закрыться, в то время как сухожилия удерживают створки вместе и предотвращают открытие клапана в неправильном направлении (тем самым предотвращая ток крови обратно в левое предсердие). Каждый пояс имеет разную толщину. Самые тонкие прикрепляются к свободному краю створки, а самые толстые (хорды распорки) — дальше от свободного края
Такое расположение оказывает важное влияние на физиологию распределения систолического напряжения.
Кольцо
Митральное кольцо
Митральное кольцо представляет собой фиброзное кольцо , которое прилагается к митральным створкам клапана. В отличие от протезов клапанов , он не является непрерывным. Митральное кольцо имеет седловидную форму и меняет форму на протяжении сердечного цикла . Кольцо сокращается и уменьшает свою площадь поверхности во время систолы, чтобы обеспечить полное закрытие створок. Расширение фиброзного кольца может привести к тому, что створки не соединятся вместе, что приведет к функциональной митральной регургитации .
Нормальный диаметр митрального кольца составляет от 2,7 до 3,5 сантиметров (от 1,1 до 1,4 дюйма), а окружность — от 8 до 9 сантиметров (от 3,1 до 3,5 дюйма). Микроскопически нет никаких признаков кольцевой структуры спереди, где створка митрального клапана прилегает к заднему корню аорты.
Анатомия
Митральный аппарат состоит из трех частей: кольца, завесы, состоящей из двух клапанов, и подклапанного аппарата, состоящего из хорд и столбов.
Во время диастолы в открытом положении митральный клапан имеет вид воронки, у человека диаметр 32 мм на уровне кольца и 26 мм на уровне верха клапанов.
Нормальная площадь митрального клапана у взрослых людей составляет от 4 до 6 см 2 .
Митральное кольцо
Два митральных клапана закреплены на фиброзном кольце, передняя часть которого (одна треть его окружности) соответствует вставлению большого клапана под кольцо аорты, а задняя часть (две трети его окружности) — вставлению маленький клапан. Эта последняя часть является подвижной и соответствует той части, которая может расширяться при сердечных заболеваниях, включая расширение левого желудочка и кольца. Его форма обычно соответствует контуру конского седла, причем части, наиболее удаленные от кончика левого желудочка, являются передней и задней.
Вокруг этого кольца расположены коронарная вена ( коронарный синус ) и огибающая артерия (часть коронарных артерий ).
Клапаны
Митральный клапан имеет два клапана: большой клапан (или перегородочный клапан, или передняя створка) очень подвижный, и маленький клапан (или париетальный клапан, или задняя створка), служащий стопором для большого клапана, чтобы гарантировать коаптацию и позволить удержание во время сокращения желудочков. ( систола ). Есть два лица: верхнее или предсердие (то есть обращенное к левому предсердию) и нижнее или желудочковое лицо. Задний клапан может иметь несколько выемок или углублений, в то время как передний клапан обычно представляет собой одно целое.
Места встречи двух листов называются комиссурами .
Подклапанный аппарат
Он состоит из двух мышечных опор и веревок. Веревки, состоящие из эластичных тканей (не мышечных), соединяют верхнюю часть столбов с двумя клапанами. Первичные хорды вставляются на свободный край клапанов, а вторичные хорды на нижней (или желудочковой) стороне клапанов. Столбы также называют «сосочковыми мышцами» . Их установка может быть разной, как и количество привязанных к ним веревок.
Единственный желудочек
Наиболее часто данная аномалия характеризуется наличием двух предсердий
и одного желудочка, обычно двух атриовентрикулярных клапанов. Общий
желудочек морфологически левый и имеет место небольшая выпускная камера
для правого желудочка (рис.125).
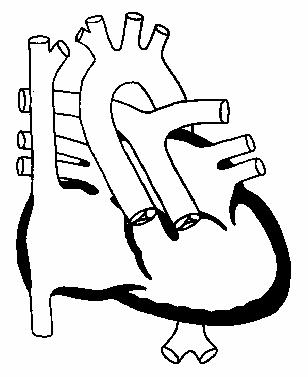
Рис.125.
Единственный
желудочек,
транспозиция
магистральных
сосудов, дефект
межпредсердной
перегородки (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Большая желудочковая камера.
- Одновременная запись двух атриовентрикулярных клапанов
без разделяющей их межжелудочковой перегородки. - Септальная створка переднего клапана в диастолу
соприкасается с передней створкой заднего клапана. - Отсутствие межжелудочковой перегородки при полном
сканировании от основания к верхушке.
Двухмерная ЭхоКГ:
- Большая желудочковая камера с отсутствием эхосигналов
от межжелудочковой перегородки в проекции 4-х камер. - Идентификация атриовентрикулярных клапанов или общего
АВ клапана и выпускника правого желудочка. - Определение сосуда отходящего от выпускника (при
нормальном расположении магистральных сосудов обычно отходит легочная
артерия, при транспозиции — аорта или оба сосуда). - Выявление сопутствующих врожденных аномалий: стеноз
легочной артерии в 64% случаев, ДМПП в 40% случаев.
Допплер-ЭхоКГ:
- Определение систолического градиента между желудочковой
камерой и легочной артерией. - Определение запирательной функции единственного
или обоих атриовентрикулярных клапанов. - Выявление сопутствующих врожденных аномалий.
- Большой ДМЖП.
- Открытый общий атриовентрикулярный канал.
- Транспозиция магистральных сосудов.
Клиническое значение
Болезнь
|
Шум при пролапсе митрального клапана Тоны сердца 16-летней девочки с диагнозом пролапс митрального клапана и митральная регургитация. При аускультации сердца слышен систолический шум и щелчок. Записано с помощью стетоскопа над митральным клапаном. |
|
| Проблемы с воспроизведением этого файла? См. Справку по СМИ . |
Есть некоторые пороки клапанов сердца, которые влияют на митральный клапан. Митральный стеноз — это сужение клапана. Это можно услышать как открывающийся щелчок; сердечный тон, которого обычно нет.
Классический пролапс митрального клапана вызван избытком соединительной ткани, которая утолщает спонгиозный слой створки и разделяет коллагеновые пучки в фиброзе. Это ослабляет бугорки и прилегающие ткани, что приводит к увеличению площади бугров и удлинению сухожильных хорд. Удлинение сухожильных хорд часто вызывает разрыв, обычно хорд, прикрепленных к заднему бугорку. Расширенные поражения — также обычно затрагивающие заднюю створку — приводят к складыванию, инверсии и смещению створки в сторону левого предсердия.
Выпадение клапана может привести к митральной недостаточности , то есть срыгиванию или обратному току крови из-за неполного закрытия клапана.
Ревматический порок сердца часто поражает митральный клапан. Клапан также может быть поражен инфекционным эндокардитом.
Может быть проведена операция по замене или ремонту поврежденного клапана . Менее инвазивный метод — митральная вальвулопластика, при которой для открытия стенозированного клапана используется баллонный катетер .
В редких случаях может быть тяжелая форма, известная как казеозная кальцификация митрального клапана, которую можно ошибочно принять за внутрисердечную массу или тромб.
Расследование
Закрытие митрального клапана и трикуспидального клапана составляет первый тон сердца (S1), который можно услышать с помощью стетоскопа . Звук возникает не из-за закрытия клапана, а из-за внезапного прекращения кровотока, когда закрываются митральный и трикуспидальный клапаны. Аномалии, связанные с митральным клапаном, часто можно услышать при прослушивании с помощью стетоскопа .
Митральный клапан также часто исследуют с помощью ультразвукового сканирования , которое может выявить размер и поток крови через клапан.
Методы лечения
Выбор определенной тактики ведения больного с ПМК зависит от причин, вызвавших патологию у конкретного человека, его возраста, выраженности клинической картины, вида нарушений ритма и (или) проводимости сердца, наличия гемодинамических расстройств, вегетативной дисфункции, осложнений. Специальное лечение ПМК обычно не проводится у детей или взрослых при бессимптомном течении заболевания. В других случаях необходимость в проведении определенного объема терапии оценивается врачом в индивидуальном порядке. Обычно используется комбинация разных методов:
- Немедикаментозное воздействие – составление режима дня с оптимальным чередованием умственной и физической работы, лечебная физкультура, правильное питание, физиотерапия и психотерапия.
- Медикаментозное лечение – назначаются препараты для устранения или уменьшения имеющихся патологических симптомов, например:
- при тахикардии показаны бета-адреноблокаторы (Бисопролол, Пропранолол или другие);
- при повышении АД используются гипотензивные средства – антагонисты каналов кальция или другие группы на усмотрение врача;
- при выраженной регургитации и риске образования тромбов назначают Аспирин в дозе 75–125 мг в день на длительное время;
- при вегетативных кризах применяются седативные препараты на основе валерианы, боярышника, пустырника, дневные и ночные транквилизаторы, антидепрессанты.
- для улучшения обмена веществ используют препараты с содержанием магния (Панангин, МагнеВ6, Магнерот), комплексы витаминов, Карнитин, средства с хондроитином и глюкозамином.
Хирургическое лечение пролапса митрального клапана – применяется при сильных степенях регургитации с развитием сердечной недостаточности. Проводится реконструкция передней или задней створок клапанного аппарата. Это может быть создание искусственных сухожильных нитей, укорочение хорд и т. д. Протезирование практикуется реже, поэтому риск возникновения послеоперационного тромбоза или эндокардита невелик.
Лечение вторичного пролапса митрального клапана зависит от причины его возникновения и степени функциональных нарушений, на первом плане будет терапия основного заболевания.








